|
Oddaj krew, obejrzyj wystawę, pochwal się znajomym |
|
Oddaj krew, obejrzyj wystawę, pochwal się znajomym
Regionalne Centrum Krwiodawstwa i Krwiolecznictwa, Uniwersytecki Szpital Kliniczny oraz Akademia Wojsk Lądowych zapraszają na wspólną akcję pobierania krwi.
26 października obchodzony jest Światowy Dzień Donacji i Transplantacji. Celem obchodów jest promowanie transplantologii oraz podnoszenie świadomości społeczeństwa na temat przeszczepień oraz honorowego oddawania krwi. W naszym przypadku krew jest niezbędna zarówno do ratowania ludzkiego życia i realizacji wielu operacji, jak również do przeprowadzania transplantacji narządowych. Podczas jednego przeszczepienia serca wykorzystuje się od kilku do kilkunastu litrów krwi i preparatów krwiopochodnych, a takich zabiegów zrealizowaliśmy w naszym ośrodku już ponad 70. Dlatego wspólnie z Regionalnym Centrum Krwiodawstwa i Krwiolecznictwa organizujemy tego dnia na terenie USK akcję pobierania krwi. Do akcji włączają się również studenci i żołnierze z Klubu HDK przy Akademii Wojsk Lądowych we Wrocławiu.
To okazja, by dowiedzieć się więcej o idei honorowego krwiodawstwa, oddać krew w krwiobusie, zrobić pamiątkowe zdjęcie i podzielić się nim ze znajomymi w mediach społecznościowych. Dla każdego, kto odda krew, RCKiK przygotowało koszulkę. To również ostatnia możliwość, żeby w holu szpitala przy ul. Borowskiej obejrzeć wyjątkową wystawę artystycznych zdjęć - portretów pacjentów, którzy otrzymali szansę na nowe życie i zdrowie właśnie dzięki przeszczepom, a przede wszystkim donatorom.
Rejestracja Dawców Krwi prowadzona będzie w środę, 26 października w godz. 9.00 - 13.00 w KRWIOBUSIE zaparkowanym przed Uniwersyteckim Szpitalem Klinicznym przy ul. Borowskiej 213 we Wrocławiu.
Przypominamy jak przygotować się do oddawania krwi?
1. Zgłaszając się do oddania krwi wystarczy zabrać ze sobą aktualny dokument tożsamości ze zdjęciem.
2. Krwiodawcą może być osoba w wieku 18-65 lat ciesząca się ogólnie dobrym zdrowiem.
3. Przed oddaniem krwi należy być wyspanym, wypoczętym, dobrze nawodnionym oraz zjeść lekkostrawny posiłek.
Oddanie krwi pełnej trwa średnio zaledwie 8 minut, a ratuje życie drugiego człowieka.

[IG]
|
|
Nasz szpital finalistą konkursu Zdrowa Przyszłość „Inspiracje 2022” |
Nasz szpital finalistą konkursu Zdrowa Przyszłość „Inspiracje 2022”
Podczas uroczystej gali w Narodowym Instytucie Geriatrii, Reumatologii i Rehabilitacji w Warszawie ogłoszono wyniki ogólnopolskiego konkursu INSPIRACJE 2022. Konkurs promuje osoby, instytucje, szpitale, organizacje pozarządowe i firmy, które szczególnie zasłużyły się dla krzewienia nowych idei, rozwiązań i technologii, wpływając na zwiększanie bezpieczeństwa pacjentów i pracowników szpitali. Z radością przyjęliśmy informację, że Uniwersytecki Szpital Kliniczny im. Jana Mikulicza Radeckiego we Wrocławiu został finalistą konkursu w kategorii „Nowatorskie produkty i usługi poprawiające jakość życia, zdrowia i dostęp do usług”. Dyrektor USK dr Jakub Berezowski odebrał podczas gali wyróżnienie od kapituły konkursu za to osiągnięcie.
- Przede wszystkim gratuluję całemu zespołowi naszego szpitala za inicjatywę i przedsiębiorczość – podkreślał dyr. Jakub Berezowski. – To dzięki wspólnemu zaangażowaniu możemy tworzyć jeszcze lepszy szpital.
Tegorocznej, piątej już edycji konkursu towarzyszyło wydanie kolejnego raportu „Zdrowa Przyszłość – Inspiracje” oraz debata na temat wyzwań zdrowotnych. Tradycyjnie patronem konkursu był m.in. Narodowy Fundusz Zdrowia. Laureatów wybierała kapituła złożona z szefów instytutów medycznych, najlepszych szpitali i ośrodków zdrowotnych oraz decydentów z kluczowych firm i organizacji bliskich ochronie zdrowia. W tym roku w sposób szczególny wyróżniono jednostki, które angażują się w budowę kultury bezpieczeństwa w miejscu pracy poprzez działania profilaktyczne, edukacyjne i rozwiązania technologiczne.
|
|
Dofinansowanie na ponad 200 mln złotych dla USK i 2 miejsce na liście rankingowej |
|
Dofinansowanie na ponad 200 mln złotych dla USK i 2 miejsce na liście rankingowej
Wczoraj, 3 października, ogłoszone zostały oficjalne wyniki konkursu Funduszu Medycznego na pediatryczną infrastrukturę strategiczną. Uniwersytecki Szpital Kliniczny we Wrocławiu zajął 2 miejsce w kraju w rankingu konkursu i otrzymał dofinansowanie w wysokości 201 319 958zł na budowę i wyposażenie ponadregionalnego Zintegrowanego Centrum Pediatrycznego. Symboliczny czek dla USK, jako promesę dofinansowania, przekazał podczas konferencji prasowej w USK Filip Nowak, prezes Narodowego Funduszu Zdrowia.
„To wielkie wydarzenie, bez precedensu w skali Uniwersytetu Medycznego i Uniwersyteckiego Szpitala Klinicznego” podkreślił na wstępie konferencji dr Jakub Berezowski, dyrektor USK.
Budowa Zintegrowanego Centrum Pediatrycznego w stolicy Dolnego Śląska ma przede wszystkim poprawić efektywność systemu ochrony zdrowia, zapewnić odpowiedni standard udzielanych świadczeń i umożliwić wdrażanie nowoczesnych technik leczenia. Planowane jest przeniesienie do ZCP wszystkich tzw. niezabiegowych jednostek, które wraz z obecnie istniejącymi zabiegowymi oddziałami pediatrycznymi w lokalizacji przy ul. Borowskiej umożliwią kompleksową i ciągłą opiekę leczonych dzieci niezależnie od rodzaju schorzenia.
Unikatowym w skali regionu będzie także obszar pediatrii metabolicznej i genetyki klinicznej, które będą stanowić zintegrowane centrum chorób rzadkich. W projekcie uwzględniono również znaczne poszerzenie działalności w zakresie kardiologii dziecięcej o procedury dotąd niewykonywane w USK.
- To będzie wielki przełom, w momencie kiedy ta inwestycja się zakończy – zaznacza dr Tomasz Pytrus, kierownik Kliniki Pediatrii, Gastroenterologii i Żywienia USK oraz pełnomocnik rektora ds. budowy ZCP. – Proces leczenia dzieci będzie prostszy, krótszy i tańszy. Będzie to obszar wszystkich specjalistów zgromadzonych w jednym miejscu i, co niezmiernie ważne, maksymalnie skrócony czas hospitalizacji. Będzie możliwe hospitalizowanie w trybie jednodniowym czy nawet kilkugodzinnym ponad 60 proc. pacjentów – wyjaśnia.
Inwestycja będzie realizowana w sąsiedztwie Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej na terenie kompleksu szpitalnego przy ul. Borowskiej a jej zakończenie planowane jest na 2027 r.
Znaczenie przedsięwzięcia dla systemu opieki zdrowotnej nie tylko w regionie podkreślali wszyscy goście konferencji m.in.: minister Janusz Cieszyński, posłanka Agnieszka Soin, wojewoda dolnośląski Jarosław Obremski oraz Marcin Krzyżanowski, wicemarszałek województwa dolnośląskiego.
- Wszyscy czekaliśmy na ten dzień, bo to jest pierwszy, bardzo ważny krok w poprawie opieki nad dziećmi na terenie Dolnego Śląska, która do tej pory była mocno rozproszona – podsumował podczas konferencji prof. Piotr Ponikowski, rektor Uniwersytetu Medycznego. – Cieszę się, że ten projekt był drugi w konkursie, co pokazuje jego jakość. Nie mamy najmniejszej wątpliwości, że właśnie Uniwersytecki Szpital Kliniczny i Uniwersytet Medyczny to jest miejsce, gdzie powinno działać zintegrowane centrum.
|
|
Światowy Dzień Onkologii - broszura dla Pacjenta |
|
Światowy Dzień Onkologii - Broszura dla Pacjenta
Szanowni Państwo,
Już w najbliższy wtorek (4 października) obchodzimy Światowy Dzień Onkologii. Jest to dzień, który ma zachęcać społeczeństwo od profilaktyki nowotworów oraz zwrócić uwagę na problemy osób zmagającymi się z chorobami onkologicznymi. Warto przypomnieć, że do najczęstszych nowotworów w Polsce zaliczamy rak płuc, piersi, prostaty, jelita grubego, jajnika i szyjki macicy. Pomimo tego, że świadomość społeczna chorób onkologicznych rośnie z roku na rok, większość osób wciąż zapomina o badaniach profilaktycznych. USK Uniwersytecki Szpital Kliniczny we Wrocławiu stworzył praktyczną broszurę dla pacjentów, u których zdiagnozowano choroby onkologiczne lub są w trakcie leczenia.
Nasz personel na co dzień wspiera pacjentów oraz ich bliskich, dla których diagnoza jest szokiem oraz dużym stresem. Zwróciliśmy uwagę na powtarzające się pytania i chcieliśmy stworzyć przewodnik, który ułatwi pacjentom początek tej trudnej drogi związanej z chorobą. Niestety choroby onkologiczne wymagają całego cyklu zmian w naszej codzienności, a zarazem wpływają na różne strefy naszego życia. Broszura ma celu dać łatwy dostęp do praktycznych i niezbędnych informacji pacjentom, którzy dopiero otrzymali diagnozę. Całość została starannie opracowana, zredagowana i zaprojektowana, aby pacjenci chętnie sięgali po nią w trudach związanych z chorobą. Pytania zostały opracowane tak, aby były zrozumiałe dla każdego. Publikacja obejmuje szeroki zakres istotnych tematów, od zaleceń dietetycznych, po pomoc psychologiczną. Dlatego do stworzenia jej zostało zaangażowanych wiele specjalistów z naszego szpitala lekarzy, psychoonkologów, dietetyków, fizjoterapeutów, dermatologów.
Jesteśmy dumni, że możemy udostępnić ją dla wszystkich zarówno w formie drukowanej, jak i elektronicznej (.pdf) do pobrania. Liczymy, że będzie ona niezastąpionym wsparciem w chorobie.
Poniżej załączamy broszurę w wersji elektronicznej do pobrania.
4 października organizujemy konferencję prasową, na której chcielibyśmy poruszyć temat chorób onkologicznych, badań profilaktycznych oraz codziennych problemów pacjentów zmagających się z diagnozą. Zostanie również przedstawiona broszura oraz przyświecająca jej idea. Do dyspozycji będzie panel naszych specjalistów, którzy odpowiedzą na pytania. Wśród nich znajdą się lekarze i specjaliści oraz Dyrektor USK — Uniwersytecki Szpital Kliniczny we Wrocławiu, dr Jakub Berezowski. Wydarzenie odbędzie się we wtorek o godz. 13:00 - hol główny USK przy ul. Borowskiej 213.
Zachęcamy naszych pacjentów i nie tylko do korzystania z programów profilaktycznych prowadzonych w naszym Szpitalu przez cały rok. Nie zwlekaj, bo profilaktyka to podstawa, więc zapisz się już teraz na badanie!
Przewodnik dla pacjenta onkologicznego w formacie pdf
|
|
BUMWRO2022: Bieg Uniwersytetu Medycznego |
|
BUMWRO2022: Bieg Uniwersytetu Medycznego
W najbliższą sobotę spotkamy się na trasie BUMWRO. Po długiej przerwie spowodowanej pandemią SARS-coV-2, Bieg ruszy spod Uniwersyteckiego Szpitala Klinicznego im. Jana Mikulicza-Radeckiego we Wrocławiu.
Dr hab. Tomasz Zatoński, Kierownik Kliniki Otolaryngologii, Chirurgii Głowy i Szyi Uniwersytet Medyczny im. Piastów Śląskich we Wrocławiu, a zarazem dyrektor BUMWRO przypomina, że to jeden ze sposób promocji zdrowego stylu życia oraz aktywności fizycznej, jako podstawowej profilaktyki chorób cywilizacyjnych.
Uniwersytecki Szpital Kliniczny we Wrocławiu bierze aktywny udział w tym wydarzeniu. Zaangażowanie naszych lekarzy i pracowników widać na różnych etapach BUMWRO. Wszystko zaczyna się przed samym wydarzeniem, od samego rana warto być już na linii startu, która zaczyna się pod USK. Od rana w holu głównym szpitala będą czekać nasi specjaliści, którzy pomogą zmierzyć ciśnienie przed startem oraz zważą wszystkich zainteresowanych. Dostępni będą również dietetycy, z którymi będzie można skonsultować swoje problemy żywieniowe oraz porozmawiać o zdrowych nawykach żywieniowych.
Nasi lekarze i pracownicy nie tylko pomagają dbać o zdrowie pacjentów, ale również sami są bardzo aktywni. Aktywność fizyczna jest jednym z podstawowych elementów zdrowego trybu życia. Będą czekali na Was na starcie biorąc aktywny udział w biegu.
Spotkamy się pod Uniwersyteckim Szpitalem Klinicznym we Wrocławiu również na mecie, gdzie oprócz ceremonii dekoracji zwycięzców będzie możliwość skorzystania z konsultacji w holu głównym USK.
|
|
X Europejski Tydzień Profilaktyki Nowotworów Głowy i Szyi |
|
X Europejski Tydzień Profilaktyki Nowotworów Głowy i Szyi
Dane Światowej Organizacji Zdrowia niepokoją ekspertów – umiera ponad 50 procent pacjentów z rozpoznanym nowotworem głowy i szyi. Równie alarmujące są przewidywania, że w najbliższych latach liczba osób z tymi schorzeniami wzrośnie nawet o 10 proc. Z myślą o tych danych, w dniach 19-23 września 2022r. odbędzie się X Jubileuszowy Europejski Tydzień Profilaktyki Nowotworów Głowy i Szyi.
Hasło tegorocznej kampanii „Najwyższy czas ZROZUMIEĆ NOWOTWORY GŁOWY I SZYI. Make it Make Sense” opracowane przez EHNS (Europejskie Towarzystwo Głowy i Szyi) w jednoznaczny sposób przekazuje najważniejszy cel kampanii: zwiększenie świadomości i polepszenie rokowań poprzez intensywną edukację na temat zapobiegania chorobie, objawów choroby oraz wczesnej diagnostyki.
- Program interdyscyplinarnej opieki dla pacjentów z nowotworami głowy i szyi z miasta i regionu, prowadzony w Klinice Otolaryngologii Chirurgii Głowy i Szyi USK, uwzględnia wyjątkowo szeroki zakres od planowania leczenia do jego realizacji. Oprócz otolaryngologów uczestniczą w nim specjaliści wielu dziedzin, m.in.: chirurdzy szczękowo-twarzowi, radiolodzy, histopatolodzy, neurochirurdzy, okuliści czy onkolodzy kliniczni – podkreśla prof. Tomasz Zatoński, kierownik kliniki. – Obecnie każdy pacjent z nowotworem głowy i szyi leczony w naszej klinice ma także rutynową opiekę psychologa, fizjoterapeuty, dietetyka i farmakologa klinicznego – dodaje.
W tym roku przywróciliśmy formułę stacjonarnych spotkań z pacjentami oraz innych aktywności związanych z Tygodniem Profilaktyki Nowotworów Głowy i Szyi. W programie uwzględniliśmy m.in.: bezpłatne badania przesiewowe, spotkania z grupami wsparcia, wykłady dla pacjentów oraz debatę z decydentami mającymi wpływ na ochronę zdrowia w naszym regionie. Ważnym elementem są także spotkania edukacyjne w szkołach związane z profilaktyką nowotworów głowy i szyi HPV-zależnych.
Europejski Tydzień Profilaktyki Nowotworów Głowy i Szyi organizowany jest w ramach międzynarodowej kampanii „Make Sense”, którą zainicjowało European Head and Neck Society (EHNS). W Polsce akcję prowadzi Polskie Towarzystwo Nowotworów Głowy i Szyi.

|
|
Szczepienia drugą dawką przypominającą przeciwko Covid-19 w USK we Wrocławiu dla osób 18+ oraz dzieci 12+ |
|
Szczepienia drugą dawką przypominającą przeciwko Covid-19 w USK we Wrocławiu dla osób 18+ oraz dzieci 12+
Szanowni Państwo,
Informujemy, że zgodnie z komunikatem Ministerstwa Zdrowia* rozpoczęliśmy szczepienia 2 dawką przypominającą przeciwko Covid-19 osób, które ukończyły 12 r.ż. i otrzymały co najmniej przed trzema miesiącami pierwszą dawkę przypominającą.
Kto jest uprawniony do tego szczepienia?
Drugie szczepienie przypominające mogą przyjąć wszystkie osoby, które ukończyły 12 lat oraz otrzymały co najmniej przed trzema miesiącami pierwszą dawkę przypominającą. Osoby te uprawnione są do przyjęcia szczepionki mRNA o zaktualizowanym składzie dla wariantu Omikron (zgodnie z dostępnością) niezależnie od preparatu, którego użyto do pierwszego szczepienia przypominającego.
Gdzie się zaszczepić?
Szczepienia przeprowadzane są w Punktach Szczepień USK:
• przy ul. M. Curie-Skłodowskiej 50-52 w poniedziałki, środy i soboty w godz. 8:00-18:00
• przy ul. Borowskiej 213 w piątki w godz. 8:00-18:00
Uwaga: szczepienia dzieci poniżej 16 r.ż. zgodnie z dotychczasowymi zasadami realizowane są tylko w obecności opiekuna prawnego.
Jak zarejestrować się na szczepienie?
• osobiście w wybranym punkcie szczepień,
• dzwoniąc pod dedykowany numer w naszym szpitalu: 885 853 059 lub 885 853 127,
• dzwoniąc na całodobową infolinię 989,
• korzystając ze strony internetowej pacjent.gov.pl (Ważne! Dziecko można zarejestrować tylko za pomocą tzw. szybkiej rejestracji bez Profilu Zaufanego, wymagany jest PESEL dziecka),
• wysyłając SMS o treści SzczepimySie na krajowy numer 664 908 556 lub 880 333 333.
*Pełna treść komunikatu nr 28 Ministra Zdrowia w sprawie szczepień przeciw COVID-19 dawką przypominającą dostępna jest na stronie:
https://www.gov.pl/web/zdrowie/komunikat-nr-28-ministra-zdrowia-w-sprawie-realizacji-szczepien-przypominajacych-przeciw-covid-19-w-narodowym-programie-szczepien
Dane opracowane na podstawie informacji ze strony gov.pl.
|
|
Dni Edukacji dla pacjentów z NChZJ już w tę sobotę |
Dni Edukacji dla pacjentów z NChZJ już w tę sobotę
Szanowni Państwo,
17 września 2022 r. zapraszamy serdecznie na Dni Edukacji dla Pacjentów z nieswoistymi chorobami zapalnymi jelit. Spotkanie rozpoczyna się o godz. 10.00 w Centrum Kongresowym Hotelu Radisson Blu na wprost Panoramy Racławickiej.
Nieswoiste choroby zapalne jelit (NChZJ) to grupa chorób przewlekłych dotycząca głównie osób młodych i aktywnych zawodowo. Zalicza się do nich przede wszystkim dwie jednostki chorobowe – wrzodziejące zapalenie jelita grubego (WZJG) i chorobę Leśniowskiego-Crohna (ChLC). Choroby te stanowią poważny problem kliniczny i wpływają znacząco na jakość życia i funkcjonowanie pacjenta w społeczeństwie.
NChZJ mogą występować w każdym okresie życia, najczęściej jednak początek choroby ma miejsce w drugiej lub trzeciej dekadzie życia. Zachorować można również w okresie dzieciństwa, a także – co obserwuje się w ostatnim czasie – w wieku podeszłym.
Na spotkaniu przedstawione zostaną aktualne zagadnienia dotyczące pacjentów z wrzodziejącym zapaleniem jelita grubego oraz chorobą Leśniowskiego-Crohna. Poza wykładowcami m.in. z Klinki Gastroenterologii i Hepatologii USK we Wrocławiu i Kliniki Pediatrii, Gastroenterologii i Żywienia, gościem spotkania będzie również Pan Prorektor ds. Organizacyjnych i Współpracy z Otoczeniem oraz Kierownik Zakładu Zespołowych Gier Sportowych na AWF we Wrocławiu - dr Ireneusz Cichy, który przybliży temat roli aktywności fizycznej w tych chorobach.
Jest to pierwsze stacjonarne spotkanie dla pacjentów z Dolnego Śląska od czasu początku pandemii COVID-19, na które jako gościa honorowego zaprosiliśmy Prezes Towarzystwa „J-elita” Agnieszkę Gołębiewska.
Serdecznie zapraszam!
Robert Dudkowiak
Prezes Dolnośląskiego Oddziału J-elita
Katedra i Klinika Gastroenterologii i Hepatologii Uniwersyteckiego Szpitala Klinicznego i Uniwersytetu Medycznego we Wrocławiu
17 września godz. 10.00 Hotel Radisson Blu ul. Purkyniego 10, Centrum Kongresowe Ip.

|
|
Kolejna pionierska transplantacja w Uniwersyteckim Szpitalu Klinicznym |
|
Kolejna pionierska transplantacja w Uniwersyteckim Szpitalu Klinicznym
W środę po południu z Uniwersyteckiego Szpitala Klinicznego we Wrocławiu została wypisana pacjentka, która przeszła pionierski zabieg jednoczesnej retransplantacji serca i transplantacji nerki. Była to pierwsza tego typu operacja w Polsce.
„Zabieg, który przeprowadziliśmy, to kolejny krok milowy na drodze rozwoju naszego programu przeszczepów. Jest to uhonorowanie pewnego etapu, ale z pewnością nie nasze ostatnie słowo” – komentuje prof. dr hab. Piotr Ponikowski, Rektor Uniwersytetu Medycznego we Wrocławiu i Dyrektor Instytutu Chorób Serca USK. Jest o tym przekonany również Dyrektor USK, dr Jakub Berezowski, który zapewnia, że dynamiczny rozwój i wyjątkowość wrocławskiego ośrodka ma swoje podstawy w niezwykłej unii personalnej między uczelnią a szpitalem: „Nasi rektorzy są też jednocześnie aktywnymi lekarzami, liderami zespołów. Wyznaczają kierunki rozwoju Uniwersytetu Medycznego i szpitala”.
Niewydolność serca i nerek
Pani Małgorzata (54 l.) pierwszą transplantację serca przeszła jesienią, w 2000 r. Losy pacjentki od samego początku, od pierwszego przeszczepu, obserwuje prof. dr hab. Michał Zakliczyński, kierownik Pododdziału Transplantacji Serca i Mechanicznego Wspomagania Krążenia, a także szef programu przeszczepów w USK. U pani Małgorzaty rozpoznano przewlekłe odrzucanie przeszczepu – waskulopatię naczyń wieńcowych. Stan jej zdrowia stopniowo się pogarszał. Została zakwalifikowana do retransplantacji serca. W międzyczasie do dolegliwości, na które cierpiała, dołączyła niewydolność nerek, musiała być dializowana. Pojawiła się więc konieczność kolejnego zabiegu: transplantacji nerki.
Po wielu naradach nasi specjaliści uznali, że dla pacjentki najkorzystniejsze będzie, by oba zabiegi przeprowadzić jednocześnie, przeszczepiając narządy od jednego dawcy. Prof. dr hab. Michał Zakliczyński zaznacza: „Decyzja o tym, że w USK będziemy wykonywać przeszczepy wielonarządowe jest oczywistym następstwem tego, że chcemy jak najlepiej wykorzystywać potencjał ośrodka wielospecjalistycznego. Licząc na naturalną dla tego szpitala dynamikę, wierzę, że nie będziemy długo czekać na to, aż liczba jednoczasowych transplantacji wzrośnie.” Niezbędność tego typu zabiegów podkreśla również operator pacjentki, dr Roman Przybylski, kierownik Pododdziału Transplantacji Serca i Mechanicznego Wspomagania Krążenia: „Coraz więcej chorych z niewydolnością serca ma również problem z nerkami. Stąd zwiększająca się na całym świecie liczba przeszczepów jednoczasowych. W USA takich przeszczepów wykonuje się ok. 150 rocznie”.
Współpraca klinik
Mąż pacjentki, pan Krzysztof, wspomina, że tuż przed zabiegiem pani Małgorzata była już w bardzo złym stanie. Niewydolne serce i nerki uniemożliwiały jej normalne funkcjonowanie. W końcu udało się znaleźć odpowiedniego dawcę dla obu zabiegów. Operację przeprowadzono w USK 25 maja. „Zabieg był skomplikowany. Przeprowadzono retransplantację serca i transplantację nerki, a trzeba zaznaczyć, że trudno jest przeszczepić serce przy niefunkcjonujących nerkach i odwrotnie – nerki przy niewydolnym sercu. Tylko dzięki temu, że w naszym szpitalu pracuje tylu wspaniałych specjalistów, można było zorganizować taki zabieg w jednym miejscu i o jednym czasie” – mówi prof. dr hab. Oktawia Mazanowska, kierownik Oddziału Transplantacji Nerek Kliniki Nefrologii i Medycyny Transplantacyjnej USK.
Jak zaznacza prof. dr hab. Waldemar Goździk, kierownik Kliniki Anestezjologii i Intensywnej Terapii, sukces operacji tkwi także w umiejętności dobrej organizacji współpracy między klinikami: „To było ogromne wyzwanie dla wszystkich zespołów, najlepszy przykład interdyscyplinarnej działalności, jaka jest możliwa w szpitalu. Pacjentka leżała na naszym oddziale dość długo, 6 tygodni, zmagaliśmy się z perturbacjami wynikającymi z problemów wielonarządowych, ale ostatecznie opuściła go w bardzo dobrym stanie”.
Ponad 100 osób zaangażowanych
Wagę odpowiedniej koordynacji działań podczas przeszczepów jednoczasowych podkreśla też prof. dr hab. Dariusz Janczak, kierownik Kliniki Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej, Prorektor UMW: „Transplantologia to wyjątkowa dziedzina medycyny interdyscyplinarnej, która łączy umiejętności wielu specjalistów. Jedynie dysponując kompetentnymi zespołami, można myśleć o tym, by przeprowadzać tak trudne operacje. Niewydolność serca często wyklucza możliwość przeszczepienia nerki i odwrotnie, niewydolne nerki mogą uniemożliwić przeszczep serca. To dla osób takich jak nasza pacjentka musimy przekraczać kolejne granice i przeprowadzać te pionierskie zabiegi. Jednoczasowa transplantacja to duże wyzwanie logistyczne, współpraca anestezjologów, nefrologów, kardiologów i chirurgów musi być doskonale zgrana. Najpierw przeszczepione zostało serce, później chwila przerwy i wykonaliśmy przeszczep nerki. Łącznie cały zabieg zajął ok. 6 - 7 godzin.”
Dobra współpraca klinik była konieczna również na etapie pooperacyjnym. Opieka nad pacjentką po przeszczepie serca i nerki to ciągłe balansowanie. Jak mówi dr hab. Dorota Kamińska z Kliniki Nefrologii i Medycyny Transplantacyjnej, niektóre leki dobrze działające na serce – źle wpływają na nerki, a te sprzyjające nerkom mogą niekiedy obciążać serce. Wszystko wymaga więc stałego monitorowania i bieżącego dostosowywania leków. Bez dobrego przepływu informacji i odpowiedniej koordynacji działań nie byłoby to możliwe. Szacuje się, że w kompleksowe zorganizowanie zabiegu transplantacji serca zaangażowanych może być w sumie nawet ponad 100 osób. W przypadku zabiegu jednoczasowej retransplantacji i transplantacji – jest ich znacznie więcej.
Świadomość społeczna
Odpowiednie zaplecze sprzętowe, wybitni specjaliści i ich harmonijna współpraca – połączenie tych czynników sprawiło, że teraz, po 3 miesiącach, pacjentka może już wrócić do domu, gdzie czekają na nią najbliżsi. Pozostanie pod stałą opieką naszego ośrodka. Jednak wszystko to miało szansę wydarzyć się jedynie dzięki temu, że znalazł się odpowiedni dawca. Dlatego tak ważna jest nieustanna edukacja społeczeństwa w kwestii donacji narządów. Bez odpowiedniej świadomości społecznej, możemy nie mieć więcej okazji do przeprowadzenia takich zabiegów - mówi Mateusz Rakowski, koordynator ds. transplantacji serca.
|
|
Pokonali 600 km w niecałe dwie godziny - Wojsko i Policja łączą siły dla pacjentki USK |
|
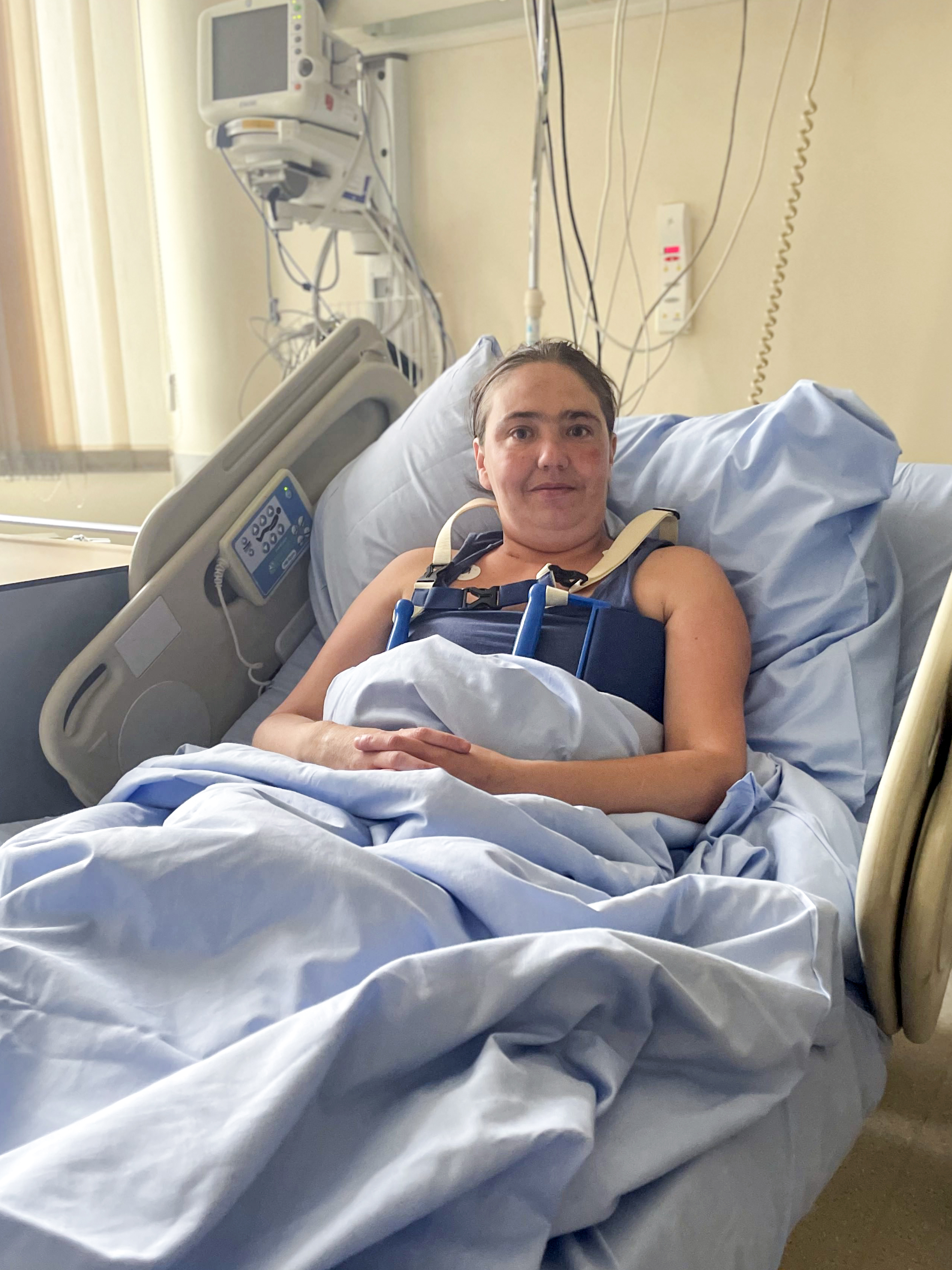
Pokonali 600 km w niecałe dwie godziny - Wojsko i Policja łączą siły
dla pacjentki USK
24 czerwca w Uniwersyteckim Szpitalu Klinicznym odbyła się kolejna transplantacja serca. Ta jednak była zupełnie wyjątkowa. Po raz pierwszy w transport organu do przeszczepu zaangażowano jednocześnie siły policyjne i wojskowe. O szczegółach opowiada koordynator ds. transplantacji serca Mateusz Rakowski.
- Do tej pory w USK przeprowadzono ponad 60 transplantacji serca. Dlaczego ta z końca czerwca była tak wyjątkowa?
Mateusz Rakowski: W przypadku transportu organu do przeszczepu kwestia logistyczna leży zawsze po stronie szpitala. Tym razem serce miało do przebycia prawie 600 km. Maksymalny bezpieczny czas, jaki można przeznaczyć na transport to najwyżej 2,5 godziny. Jeśli dystans jest za duży do pokonania ambulansem w bezpiecznym czasie, prosimy o pomoc w transporcie lotniczym Policję lub Wojsko. Transport, o którym mówimy, był jednak utrudniony nie tylko ze względu na znaczną odległość. Pojawiły się kwestie techniczne związane z tamtejszym lotniskiem – wylądowanie tam wojskowym samolotem nie było możliwe. Dlatego wpadłem na pomysł, by zaangażować Policję i Wojsko. Inicjatywa, by nawiązywać współpracę ze służbami mundurowymi to taki mój własny projekt. Korzystaliśmy już z ich pomocy wielokrotnie. W tym konkretnym przypadku trzeba było połączyć siły. Pierwszy etap podróży liczący 40 min., z Podlasia do podwarszawskiego Modlina, serce odbyło policyjnym śmigłowcem S-70i Black Hawk. Policyjni lotnicy w tamtym rejonie wspierają działania Straży Granicznej i wykonują loty patrolowe na granicy polsko-białoruskiej. Z uwagi na ograniczenia czasowe w przerwie między oblotami, zdecydowano, że najlepszym rozwiązaniem będzie zaangażowanie Wojska. Na pokładzie wojskowej CASY C-295 serce w godzinę trafiło do Wrocławia.
- Jak wygląda transport serca do transplantacji, kto na pokładzie czuwa nad prawidłowym przebiegiem całej operacji?
M.R.: Według procedur kierownikiem zespołu jest kardiochirurg, towarzyszą mu dwie pielęgniarki instrumentariuszki – to jest taki bazowy skład. Opiekę nad narządem znajdującym się w specjalnej lodówce zwykle pełni właśnie kardiochirurg. Transport musi się zmieścić w wyznaczonym czasie, a narząd musi mieć zapewnioną określoną temperaturę – zespół dba o to, by wszystkie procedury były zachowane. Transplantacja to proces wielopłaszczyznowy, od momentu przyjścia do wypisania pacjenta zaangażowanych może być nawet sto osób. Ale to wszystko jest możliwe wyłącznie dzięki dawcom, ich świadomej zgodzie, decyzji podjętej za życia.
- Na koniec najważniejsze: kim jest nasza pacjentka? Jak się teraz czuje?
M.R.: Pani Ewa ma 36 lat, była pacjentką kardiochirurgii i została zakwalifikowana do przeszczepu w trybie planowym. Niestety jej stan się pogorszył, trafiła do szpitala w swoim rejonie. Ustalono, że zostanie przeniesiona do USK we wtorek, ale wszystko potoczyło się dużo szybciej – w piątek wieczorem dostaliśmy informację, że przeszczep jest już możliwy. Operacja odbyła się 24 czerwca. Dziś, 8 sierpnia pacjentka zostanie wypisana do domu.
Video Komendy Głównej Policji
https://www.youtube.com/watch?v=Ly_4olCl1kY
 |
|
1-7 sierpnia Światowy Tydzień Karmienia Piersią |
O kobiecym mleku mówi się, że to złoty standard żywienia niemowląt. Dla wcześniaków ma znaczenie terapeutyczne. Zostało skomponowane przez naturę tak, by całkowicie zaspokajać potrzeby rosnącego malucha na wszystkie składniki pokarmowe, bez konieczności wprowadzania pokarmów uzupełniających aż do 6 miesiąca życia.
Mleko mamy jest bogate m.in. w węglowodany (głównie laktozę), wysokiej jakości białka, tłuszcze, oligosacharydy mleka kobiecego, aktywne kultury bakterii probiotycznych, przeciwciała, witaminy i składniki mineralne. Warto też wiedzieć, że skład mleka zmienia się w czasie, by jak najlepiej odpowiedzieć na potrzeby dziecka. Tuż po porodzie, przez pierwsze dni produkowana jest tzw. siara, gęsta, kleista i żółtawa, która ze względu na dużą zawartość immunoglobulin i leukocytów nazywana jest naturalną szczepionką. Następnie w okresie między 7 – 14 dobą laktacji wytwarzane jest mleko przejściowe, w którym m. in. zwiększa się ilość laktozy i tłuszczu, spada zawartość białka, stopniowo rośnie kaloryczność. W tym też okresie pojawia się u kobiety nawał – pod wpływem hormonów jej gruczoły mleczne zaczynają produkować znacznie większe ilości pokarmu, często przekraczające zapotrzebowanie noworodka. Stan ten po paru dniach reguluje się samoistnie. O mleku dojrzałym mówimy po upływie dwóch tygodni laktacji. Jest ono bardziej wodniste i klarowne, o niebieskawej barwie. Rośnie jego kaloryczność, wzrasta zawartość laktozy i tłuszczów, a obniża się poziom białka. Od tego momentu skład pokarmu nie będzie już ulegał znaczącym zmianom. Światowa Organizacja Zdrowia zaleca wyłączne karmienie noworodka piersią przez pierwszych 6 miesięcy życia, a następnie karmienie piersią i stopniowe wprowadzanie pokarmów uzupełniających do 2 roku.
Karmienie piersią nie tylko zaspokaja głód dziecka i dba o jego zdrowie. To także wyjątkowy sposób na budowanie więzi między mamą a maluchem. Podczas karmienia w organizmie matki wydziela się oksytocyna. Hormon ten – oprócz tego, że niejako „współpracuje” z prolaktyną, która to odpowiada za produkcję mleka – odgrywa istotną rolę w pojawianiu się pozytywnych uczuć i przywiązania w stosunku do noworodka.
Karmienie dziecka przez matkę wydaje się naturalne i proste. Jednak w praktyce może okazać się wyzwaniem. O co najczęściej martwią się młode mamy? Rozmawialiśmy z dwiema specjalistkami z Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. O karmieniu piersią opowiedziała nam położna laktacyjna, Pani Edyta Ambroziak. O tym, co zrobić, gdy z jakichś przyczyn maluch nie może otrzymać mleka mamy, opowiedziała nam Pani Paulina Szczygioł, koordynującą działanie Banku Mleka Kobiecego USK.
- To wydaje się takie proste, naturalne – przystawienie dziecka do piersi. Często jednak okazuje się, że pozornie prosta czynność może sprawić problem. Czy jest jakiś sprawdzony sposób, jak należy przystawić dziecko do piersi po raz pierwszy?
Edyta Ambroziak: Nie ma jednej słusznej metody, wszystko zależy od tego, w jakim stanie jest mama. Zależy nam na tym, by przystawić dziecko jak najwcześniej jest to możliwe, jeśli stan malucha i matki na to pozwalają. Inaczej to wygląda po porodzie siłami natury, kiedy możemy przystawić noworodka w kontakcie skóra do skóry bezpośrednio po narodzinach, a inaczej jest po zabiegu cesarskiego cięcia, kiedy dziecko jest naszym pierwszym pacjentem, a dopiero później przyjeżdża do nas mama i wówczas przystawiamy malucha. Ale w każdej z tych sytuacji mamą opiekuje się położna.
- Nie musi to być specjalna położna laktacyjna?
E.A.: Nie. Położna laktacyjna wkracza w momencie, gdy pojawia się jakiś problem – w karmieniu, w laktacji. Natomiast każda położna pracująca na bloku porodowym, odbierająca poród, zajmująca się matką ma stosowne kompetencje, by służyć karmiącej wsparciem, wiedzą i doświadczeniem. Położne otaczają opieką mamę i dziecko, pomagają przystawić malucha do piersi, co szczególnie ważne jest w przypadku mam po zabiegu cesarskiego cięcia – tutaj ta pomoc jest wręcz niezbędna. Standardem w którym pracujemy jest przystawienie dziecka w kontakcie skóra do skóry przez dwie godziny. Każda z nas, położnych, ten standard zna i realizuje.
- Jak często należy przystawiać noworodka do piersi?
E.A.: Zależy o których dniach mówimy. Jeśli chodzi o pierwsze przystawienie – przystawiamy dziecko jak najwcześniej jest to możliwe. Później - to już zależy jak wszystko przebiega. Pierwsza doba w życiu malucha jest niecharakterystyczna, dziecko może się zgłaszać do karmień, ale nie musi, często ulewa wodami płodowymi, co komplikuje przystawianie. Od drugiej doby już obligatoryjnie przystawiamy dziecko między 8 a 12 razy.
- A co zrobić, jeśli dziecko nie chce ssać?
E.A.: Sprawdzamy z jakiego powodu dziecko nie chce ssać, np. oceniamy budowę jamy ustnej. Muszę jednak przyznać, że rzadko zdarza się, by dziecko nie chciało ssać. Czasami jest problem z prawidłowym przystawieniem, ale człowiek rodzi się z odruchem ssania, więc jeśli przystawimy dziecko możliwie jak najszybciej – wówczas karmienie przebiega o wiele łatwiej.
- Kiedy wiadomo, że maluch jest najedzony?
E.A.: Tutaj najważniejsza jest ocena tego, jak przebiega karmienie – musimy wiedzieć, czy dziecko jest prawidłowo przystawiane, ile trwa karmienie, czy w trakcie słychać przełknięcia. Dodatkowo informujemy mamy o wskaźnikach, które mówią nam, czy dziecko się najada, ważne są ilość moczu i stolca oddawanych w ciągu kolejnych dni życia. Ostatecznie dowodem jest początkowy ubytek masy ciała dziecka, a następnie od czwartej - piątej doby życia stopniowy jej przyrost. Jeśli wszystko potwierdza, że maluch niedojada, wówczas lekarz podejmuje decyzję o włączeniu do karmienia mieszanki.
- Co może zrobić mama, gdy brakuje pokarmu?
E.A.: Mama dostaje od nas indywidualne zalecenia w zakresie postępowania, edukujemy ją w zakresie np. stymulowania laktacji laktatorem, korzystania z preparatów wspomagających laktację, doradzamy odpowiednią podaż płynów, żywienie – to wszystko ma wpływ na ilość pokarmu.
- Brak pokarmu to jedna strona medalu. A jak rozpoznać nawał i jak sobie z nim poradzić?
E.A.: Nawał to czysta fizjologia. Oczekujemy na niego między 30 a 40 godziną od porodu, choć u mam po cesarskim cięciu może to być delikatnie opóźnione. Bardzo łatwo rozpoznać nadejście nawału, zmienia się wtedy ucieplenie i pełność gruczołów piersiowych. To jest ten moment, kiedy – jeśli dziecko było dokarmiane mieszanką – to z tej mieszanki rezygnujemy.
- Tematowi karmienia piersią towarzyszy wiele mitów. Z jakimi spotyka się Pani najczęściej?
E.A.: Dzisiejsze mamy są wyedukowane. Już w trakcie ciąży uczą się, korzystają z wiedzy i porad położnych, chodzą do szkół rodzenia – nawet zajęcia w szkole on-line są tu bardzo pomocne. Dzięki temu wszystkiemu świadomość obecnych mam wzrasta, a mity dotyczące karmienia odchodzą w zapomnienie.
- Co powinno być sygnałem dla mamy, że należy zgłosić się do poradni laktacyjnej? Czego nie wolno ignorować?
EA: Laktacja to skomplikowany proces, może się zdarzyć wiele nieprawidłowości. W pierwszym okresie najbardziej niepokojącym i wyraźnym sygnałem jest to, że dziecko nie przybiera na wadze, nie ma wspomnianych wcześniej wskaźników skutecznego karmienia w takiej ilości w jakiej powinny być. Niepokoić powinno też np. bolesne karmienie, poranione czy uszkodzone brodawki.
- Czasami z jakichś powodów dziecko nie może liczyć na pokarm od swojej mamy, a niekiedy wręcz przeciwnie – mama ma tego pokarmu za dużo. Wówczas z pomocą może przyjść Bank Mleka Kobiecego. Ale jak to wszystko działa? Czy to bezpieczne? Jakie warunki musi spełniać kobieta, która chce zostać dawczynią mleka i podzielić się swoim pokarmem z potrzebującymi maluchami?
Paulina Szczygioł: Potencjalna dawczyni musi spełnić warunki formalne i zdrowotne, aby jej mleko zostało przyjęte do banku. Rekrutujemy mamy zdrowe, które mają nadwyżki pokarmu i chcą się nim podzielić z innymi dziećmi. Najpierw przeprowadzamy badania, pobieramy krew, a także mleko na posiew mikrobiologiczny, przeprowadzamy też wywiad zdrowotny. Właśnie wywiad umożliwia nam indywidualne podejście do każdej mamy. Przykładowo, zdarza się, że ktoś sądzi, że nie może oddawać mleka, gdyż ma niedoczynność tarczycy – a tutaj akurat nie ma żadnych przeciwwskazań i takie mamy również rekrutujemy. Dopiero wówczas, gdy dawczynie przejdą pozytywnie kwalifikację, ich mleko może zostać podane noworodkom.
- Jak taki proces wygląda technicznie?
PSz: Bank zapewnia mamom buteleczki, więc nie ponoszą dodatkowych kosztów tej współpracy. Najpierw mama odciąga mleko u siebie w domu i je zamraża. W tej formie może być przechowywane do dwóch tygodni. Później mleko musi trafić do szpitala – mamy transportują je we własnym zakresie. Tutaj, w USK, warunki przechowywania są ściśle kontrolowane. Nasz Bank Mleka Kobiecego jest wyposażony w najnowszy sprzęt do badania, pasteryzowania i przechowywania pokarmu kobiecego. To zapewnia bezpieczeństwo i jakość. Wcześniaki mogą korzystać z takiego mleka przez kolejne 3 miesiące od momentu pobrania i zamrożenia, dzieci donoszone – nawet przez pół roku.
- Które dzieci mają pierwszeństwo, jeśli chodzi o rozdzielanie zapasów z banku?
PSz: Pierwsze w kolejności są wcześniaki i dzieci donoszone, ale pozostające stanie ciężkim, po zabiegach operacyjnych. Często otrzymujemy prośby z oddziałów chirurgicznych, które proszą o takie wsparcie dla maluchów po operacjach. Banków mleka jest w Polsce mało, jedynie 16. Nasz jest jedynym na Dolnym Ślasku. W ramach podpisanych umów wspomagamy wiele innych szpitali. Nie mamy problemów z brakiem mleka, w tej chwili współpracują z nami aktywnie cztery kobiety. Jednak chcielibyśmy móc rozszerzyć działalność. Mając więcej mleka, moglibyśmy wspomóc mamy, których laktacja dopiero się rozwija.
- Jak wygląda kwestia karmienia piersią w przypadku mam, które chorują bądź chorowały na COVID-19? Co ze szczepionką?
PSz: Mamy już w tej sprawie oficjalne zalecenia, które mówią jasno, że matki które chorują na COVID-19 mogą karmić. Jedynie jeśli ich stan jest zły i nie pozwala na karmienie, wówczas dziecko odstawiamy. Podkreślam, że decyduje tu stan zdrowia, samopoczucie kobiety, nie sam fakt choroby. Podczas karmienia należy oczywiście zachowywać wszelkie zasady bezpieczeństwa, by nie doszło do zakażenia drogą kropelkową. Warto zaznaczyć, że mama, która przeszła COVID-19 lub była zaszczepiona, będzie miała w swoim mleku przeciwciała, które przekaże dziecku. To bardzo korzystne, bo maluch nie może przecież zostać zaszczepiony. Korzyści przeważają więc nad ryzykiem, kobiece mleko jest po prostu niezastąpionym pokarmem dla dziecka.
Bank Mleka Kobiecego USK

|
|
Regulamin Organizacyjny Uniwersyteckiego Szpitala Klinicznego im. Jana Mikulicza-Radeckiego we Wrocławiu |
Szanowni Państwo,
z dniem 1.08.2022 wprowadzam nowy "Regulamin Organizacyjny Uniwersyteckiego Szpitala Klinicznego im. Jana Mikulicza-Radeckiego we Wrocławiu", zgodnie z którym powołuję Z-ców Dyrektora odpowiedzialnych za poszczególne działy w Naszym Szpitalu.
Są to:
- dr Marcin Drozd, Z-ca Dyrektora ds. Medycznych;
- prof. dr hab. Joanna Rosińczuk, Z-ca Dyrektora ds. Pielęgniarstwa;
- Mirosława Napierajczyk, Główny Księgowy;
- Sebastian Drobczyński, Z-ca Dyrektora ds. Personalnych, Komunikacji i Jakości;
- Małgorzata Marcyjanik, Z-ca Dyrektora ds. Sprzedaży;
- Agnieszka Salamon, Dyrektor Biura Zarządu.
W najbliższych dniach zostanie powołana także osoba na stanowisko Z-cy Dyrektora ds. Operacyjnych.
Nowo powołanym zastępcom gratuluję. Życzę im realizacji wspólnie zdefiniowanych celów.
Zapraszam Państwa do zapoznania się z prezentacją w załączniku, która objaśnia, jakie działy podlegają poszczególnym dyrektorom.
Pełen tekst Regulaminu Organizacyjnego został już zamieszczony na naszej stronie www
Regulamin Organizacyjny USK
Struktura Organizacyjna
Dyrektor
Uniwersyteckiego Szpitala Klinicznego
dr Jakub Berezowski
|
|
Pracuj z nami w USK! Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej zatrudni pielęgniarki i pielęgniarzy |
Pracuj z nami w USK! Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej zatrudni pielęgniarki i pielęgniarzy
Pomimo ograniczeń wynikających z niedoboru personelu, nasz oddział realizuje niezbędne świadczenia – takie zapewnienie usłyszał od prof. Krzysztofa Kałwaka, szefa Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej redaktor TVN24 podczas poniedziałkowej wizyty w USK.
- Jak z pewnością Państwu wiadomo, wszystkie szpitale w Polsce borykają się z określoną liczbą braków personelu, mam na myśli np. pielęgniarki i pielęgniarzy. Przed naszą kliniką stoją podobne wyzwania, jednak na bieżąco zabezpieczamy realizację wszelkich niezbędnych świadczeń – uspokaja prof. Kałwak.
Serwis prawo.pl podaje, że Uniwersytet Medyczny we Wrocławiu przyjmuje rokrocznie na dzienne studia pielęgniarskie niemal 140 osób - i tyle też je kończy. 140 absolwentów to kropla w morzu potrzeb całego regionu dolnośląskiego, gdzie średnia wieku pielęgniarek to 55+. W USK wynosi ona 48,5 roku. Tylko w 2020 r. spośród około 5600 absolwentów uczelni z zarejestrowanym prawem wykonywania zawodu pielęgniarki tylko niecałe 2500 podjęło pracę w zawodzie. Absolwentów kusi praca w sektorze komercyjnym lub w innych krajach. Dodatkowym problemem są zachorowania na COVID-19.
– Ilość zachorowań w ostatnim czasie wzrosła. Na szczęście sprawcą jest stosunkowo łagodny wariant wirusa, a nasi pracownicy są wyszczepieni, więc zakażenia przechodzą również łagodnie. Jednak zawsze jest to kilkudniowe wyłączenie z pracy.
Przy okazji profesor zaapelował: - Do wszystkich chętnych pielęgniarek i pielęgniarzy! Jeśli myślicie o zmianie miejsca pracy – zapraszam serdecznie do zarządzanej przeze mnie kliniki. Na obsadzenie czeka osiem miejsc.
 |
|
USK przystępuje do rządowego programu wsparcia cyberbezpieczeństwa |
USK przystępuje do rządowego programu wsparcia cyberbezpieczeństwa
- Dane pacjentów szpitala będą jeszcze lepiej chronione - zapowiedział dyrektor USK dr Jakub Berezowski. 22 lipca, podczas spotkania w siedzibie dolnośląskiego oddziału NFZ, Uniwersytecki Szpital Kliniczny dołączył do rządowego programu wsparcia cyberbezpieczeństwa.
- Udział w pierwszym tego typu w Polsce projekcie pozwoli nam na lepsze zabezpieczenie cennych danych, które coraz częściej stają się celem ataków hakerskich. Program oferuje nam wsparcie specjalistów i zaplecze finansowe, stawia też jednak szereg wymagań – podkreśla dyrektor Berezowski. Wszystkie działania będą prowadzone zgodnie z wytycznymi ekspertów, czeka nas dogłębny audyt, a na koniec – weryfikacja skuteczności wprowadzonych zmian. Aktualizacja zabezpieczeń w szpitalu będzie procesem trudnym i wymagającym wytężonej pracy i zaangażowania - dodaje.
Stawka jest wysoka. Jak powiedział sekretarz stanu, pełnomocnik Rządu do Spraw Cyberbezpieczeństwa Janusz Cieszyński: Sektor ochrony zdrowia na równi z sektorem samorządowym jest najbardziej wystawiony na ataki hakerskie.
Potwierdza to raport „Bezpieczeństwo danych w placówkach ochrony zdrowia” czasopisma OSOZ Polska, który alarmuje, że liczba cyberataków na podmioty ochrony zdrowia wciąż gwałtownie rośnie. W 2020 roku ofiarą hakerów padło ok. 18 mln kartotek pacjentów. To aż o 470% więcej niż w 2019 roku. Techniki jakich używają cyberprzestępcy stają się coraz bardziej przebiegłe. Każda luka w systemach ochrony zdrowia grozi nie tylko wyciekiem danych i stratami finansowymi, ale wręcz zagraża życiu i zdrowiu pacjentów. W 2017 roku hakerzy zaatakowali ponad 600 podmiotów medycznych brytyjskiej ochrony zdrowia, powodując konieczność odwołania 19 000 wizyt.
Link do materiału video Wrocławskie Fakty
 |
|
Trwają zapisy na czwartą dawkę szczepionki |
Trwają zapisy na czwartą dawkę szczepionki
Od 21 lipca można już zapisywać się na czwartą dawkę szczepionki. Jak potwierdziła w „Faktach” TVP3 Wrocław i na antenie Radia ZET dyrektor ds. lecznictwa otwartego USK Barbara Korzeniowska – USK – punkty szczepień w USK są czynne i czekają na chętnych. – Na ten komunikat czekaliśmy i my, i nasi pacjenci.
Przypomnijmy, że decyzją Ministra Zdrowia Adama Niedzielskiego uruchomiono zapisy na czwartą dawkę szczepionki dla osób w wieku 60-79 i dla osób w wieku 12+ z obniżoną odpornością – to niemal 5 milionów potencjalnych zainteresowanych. Na szczepienie można umówić się po 120 dniach od pierwszej dawki przypominającej.
Punkty szczepień w USK
1) przy ul. M. Curie-Skłodowskiej 50/52 czynny w:
- poniedziałki 8.00-16.00
- środy 11.00-18.00
- soboty 8.00-18.00
2) przy ul. Borowskiej 213 czynny w:
- piątki 8.00-18.00
Informacja o szczepieniach: tel. 885 853 059 lub 885 853 127
Link do materiału video TVP3 Wrocław Fakty
 |
|
Klinika Transplantacji Szpiku |
|
Sukces Kliniki Transplantacji Szpiku, Onkologii i Hematologii naszego Szpitala.
Marszałek Senatu RP prof. Tomasz Grodzki wraz z senatorkami i senatorami z Komisji Zdrowia, Komisji Nadzwyczajnej do spraw Klimatu oraz Parlamentarnego Zespołu ds. Dzieci docenili jakość funkcjonowania naszej Kliniki.
– Jesteśmy pod ogromnym wrażeniem. Tak, jak w Przylądku Nadziei, powinno wyglądać leczenie chorych onkologicznie dzieci w całej Polsce. Na razie jest to jednak tylko „przylądek”, a właściwie „wyspa”. To np. jedyne miejsce w kraju, gdzie stosuje nowoczesną terapię CAR-T u dzieci, a chcemy żeby takich miejsc było więcej – powiedział Marszałek Senatu RP prof. Tomasz Grodzki podczas konferencji prasowej.
Marszałek zapewniał, że Senat RP włącza się w wysiłki na rzecz poprawy jakości środowiska, które ma większy wpływ na zdrowie i długość życia człowieka, niż mogłoby się to wydawać jeszcze kilkanaście lat temu. Podkreślił też, że zdrowie dzieci jest najważniejsze, a jego ochronę gwarantuje Konstytucja RP.
Rektor Uniwersytetu Medycznego we Wrocławiu prof. Piotr Ponikowski ujawnił plany uczelni dotyczące rozwoju pediatrii:
– Znajdujemy się przed wejściem do klinki, która powstała dzięki pasji i determinacji wielu osób – powiedział prof. Piotr Ponikowski. – Mam nadzieję, że niedługo tuż obok powstanie druga część, w której będą leczone także inne choroby dzieci: Uniwersyteckie Centrum Pediatrii. Jest to dla nas fundamentalna inwestycja.
230 mln zł dotacji - jak poinformował dyrektor USK dr Jakub Berezowski, Uniwersytecki Szpital Kliniczny we Wrocławiu wraz z UMW ubiega się o dotację na budowę Centrum z Ministerstwa Zdrowia.
– Przygotowaliśmy wniosek na 230 mln zł. – powiedział dyrektor dr Jakub Berezowski – Poza budową centrum pediatrii, planujemy inną ważną inwestycję związaną z hematologią i onkologią dorosłych. Przygotowujemy w tej sprawie kolejny wniosek o dotację. USK powoli staje się liderem opieki medycznej nie tylko dla województwa dolnośląskiego, ale i znacznej części Polski.
Ideę budowy Uniwersyteckiego Centrum Pediatrii gorąco poparła senator prof. Alicja Chybicka, była szefowa Kliniki Transplantologii, Hematologii i Onkologii Dziecięcej:
– Na pediatrii leczy się przyszłość narodu – powiedziała prof. Chybicka. – To jest niemożliwe, żeby we Wrocławiu nie powstało centrum, w którym stworzone będą odpowiednie do tego warunki. Wystarczy się przejechać po klinikach pediatrycznych, obecnie rozproszonych w różnych miejscach. Pomimo tego, że są one remontowane, nie da się w starych budynkach zrobić nowoczesnej kliniki.
24 czerwca, w dniu Święta Wrocławia, w Ratuszu odbędzie się uroczystość nadania prof. Alicji Chybickiej tytułu Honorowego Obywatela Miasta Wrocławia.
– Honorowe obywatelstwo jest naszym najważniejszym wyróżnieniem. Zarezerwowane jest dla tych, którzy naprawdę w wyjątkowy sposób są zasłużeni dla naszego miasta. Takich właśnie, jak prof. Alicja Chybicka – powiedział Prezydent Wrocławia Jacek Sutryk, obecny na konferencji.
Szefowi Kliniki Transplantacji Szpiku, Onkologii i Hematologii prof. dr hab. Krzysztofowi Kałwakowi oraz całemu Zespołowi Kliniki serdecznie gratulujemy tak świetnych wyników.
fot. Tomasz Walow/UMW, Tomasz Ozdoba/Kancelaria Senatu
|
|
Wcześniaki pod szczególną opieką |
|
Informacja prasowa 22.06.2022
Wcześniaki pod szczególną opieką
Uniwersytecki Szpital Kliniczny we Wrocławiu jest jednym z ośmiu ośrodków w kraju, w którym będzie realizowany program pilotażowy
kompleksowej opieki rozwojowej nad dzieckiem urodzonym przedwcześnie KORD – przewiduje projekt rozporządzenia ministra zdrowia w tej sprawie, skierowany do konsultacji społecznych. – To świetna wiadomość dla rodziców wcześniaków z naszego regionu – nie kryje radości prof. Barbara Królak-Olejnik, kierownik Kliniki Neonatologii USK. – Oby program wszedł w życie jak najszybciej, bo potrzeby naszych najmniejszych pacjentów są ogromne, a środowisko neonatologów od lat zwracało uwagę na problem.
Wcześniactwo jest poważnym problemem społecznym – jedno na dziesięcioro dzieci rodzi się dziś przed czasem. Narodziny wcześniaka najczęściej wiążą się z wielomiesięczną, a nawet wieloletnią specjalistyczną opieką i rehabilitacją.
– Wcześniaki potrzebują opieki wielu specjalistów, żeby wyrównać różnice rozwojowe – wyjaśnia prof. Barbara Królak-Olejnik. – Niedojrzałość różnych układów powoduje liczne konsekwencje u przedwcześnie urodzonego dziecka. To m.in. dysplazja oskrzelowo-płucna, wynikająca z niedojrzałego układu oddechowego, retinopatia wcześniacza, powstała w wyniku uszkodzenia siatkówki, niedosłuch, który wymaga protezowania. Często konieczna jest też opieka kardiologiczna czy neurologiczna. Rodzice maluchów otrzymują niejednokrotnie dziesiątki skierowań, ale sami szukają gabinetów i umawiają wizyty. Planowane w rozporządzeniu rozwiązania ułatwiłyby im przejście przez cały ten trudny proces, bo wszystkim zająłby się koordynator opieki.
Pilotażowy program KORD dotyczy dzieci urodzonych poniżej 33. tygodnia ciąży. Jak podano w uzasadnieniu projektu, jego zasadniczym celem jest „poprawa wyników leczenia niedojrzałych noworodków, zapewnienie ciągłości
i kompleksowości działań koniecznych do prawidłowego rozwoju takiego dziecka oraz sprawdzenie ich efektywności”. Kompleksowy model opieki medycznej nad tymi dziećmi zakłada prowadzenie procesu diagnostyczno-terapeutycznego w ośrodkach mających doświadczenie w opiece nad dziećmi urodzonymi przedwcześnie w oparciu o wielodyscyplinarny zespół. Rekomendowany model obejmuje interwencje diagnostyczno-terapeutyczne w ramach ambulatoryjnej opieki specjalistycznej, porady żywieniowe, opiekę psychologa oraz rehabilitację leczniczą. „Jest to opieka niezbędna do zapewnienia optymalnego rozwoju dziecka urodzonego przedwcześnie, uniknięcia odległych powikłań wcześniactwa i wyrównania ewentualnych nieprawidłowości rozwojowych dzieci urodzonych przedwcześnie z ich rówieśnikami urodzonymi w terminie” – czytamy w uzasadnieniu projektu.
Link do projektu:
https://legislacja.rcl.gov.pl/projekt/12360350/katalog/12884208#12884208
|
|
Od lipca wzrośnie najniższe wynagrodzenie dla pracowników medycznych i niemedycznych |
Od lipca wzrośnie najniższe wynagrodzenie dla pracowników medycznych i niemedycznych
(15.06.22) Rozwój zawodowy pielęgniarek i położnych był jednym z tematów dzisiejszego spotkania Piotra Brombera, podsekretarza stanu w Ministerstwie Zdrowia z przedstawicielami Uniwersyteckiego Szpitala Klinicznego i Uniwersytetu Medycznego we Wrocławiu. Minister przedstawił także nową perspektywę finansową dla pracowników zatrudnionych w podmiotach leczniczych.
– Podwyższamy poziom najniższego wynagrodzenia zasadniczego pracowników medycznych i niemedycznych działalności podstawowej zatrudnionych w podmiotach leczniczych – mówił Piotr Bromber. – W zależności od grupy zawodowej podwyżka wyniesie od 17 do 41 proc. przy czym średnio najniższe wynagrodzenie zasadnicze wzrośnie o 30 proc. Na realizację podwyżek w drugim półroczu br. zaplanowaliśmy 7,2 mld złotych. – Dzisiaj najważniejszą wartością dla pracowników jest równowaga między życiem zawodowym, a prywatnym. Perspektywa pracy w kilku miejscach nie jest zachętą do wybierania zawodu medycznego.
Wiceminister zdrowia przedstawił także propozycje zmian w zakresie warunków pracy, wynagrodzeń i kształcenia pielęgniarek i położnych.
– Gwarantowane najniższe wynagrodzenie zasadnicze dla magistra pielęgniarstwa i położnictwa ze specjalizacją wzrośnie o 1 827 zł: z 5 478 zł do 7 304 zł. Pielęgniarka i położna z tytułem magistra, ale bez specjalizacji, będzie zarabiać o 1 590 zł więcej: z 4 186 zł do 5 775 zł. Przygotowujemy także program współfinansowany ze środków unijnych, który przewiduje wsparcie kształcenia zawodowego pielęgniarek i położnych.
Prof. Piotr Dzięgiel prorektor ds. nauki UMW podkreślił, że władze uczelni i szpitala też czynią ogromne starania, by pozyskać kadrę pielęgniarską. Dodatkowo uczelnia planuje otworzyć zaoczne studia pielęgniarskie. – Liczymy, że to wpłynie na uatrakcyjnienie tego zawodu oraz na rozwój kompetencji kadr medycznych. Rozważamy także możliwości współfinansowania studiów dla pracowników szpitala.
Spotkanie było również okazją do zaprezentowania specyfiki i planów rozwoju szpitala.
– Mamy ambicję, żeby stać się wzorcową jednostką – podkreślał dr Jakub Berezowski, dyrektor USK. – Jest jeszcze dużo do zrobienia, ale stworzone w szpitalu centra doskonałości już dziś przyciągają pacjentów z całej Polski, którzy chcą się u nas leczyć.
Na zakończenie wizyty w USK Piotr Bromber odwiedził kliniki Neonatologii oraz Transplantacji Szpiku Onkologii i Hematologii Dziecięcej.
|
|
Menadżerowie placówek ochrony zdrowia o komforcie pacjenta |
|
Menadżerowie placówek ochrony zdrowia o komforcie pacjenta
Upowszechnianie idei humanizmu – to główny cel I Kongresu Humanizacji Medycyny, zorganizowanego w Warszawie w dniach 9-10 czerwca br. przez Ministerstwo Zdrowia, Agencję Badań Medycznych i Uniwersytet Warszawski. Kongres adresowany był do pracowników jednostek ochrony zdrowia, nauczycieli akademickich, etyków, studentów kierunków medycznych, nauk o zdrowiu, nauk humanistycznych i społecznych, organizacji pozarządowych reprezentujących pacjentów, dziennikarzy zajmujących się tematyką zdrowia oraz dyrektorów i menadżerów szpitali. Podczas licznych paneli eksperci podjęli tematykę odpowiedniej komunikacji w ochronie zdrowia, relacji międzyludzkich, roli specjalistów i organizacji pacjentów w podnoszeniu jakości usług zdrowotnych oraz bezpieczeństwa pacjenta.
Otwierając kongres minister zdrowia Adam Niedzielski wskazał, że w trudnym czasie zmęczenia po epidemii i wprowadzania nowych technologii, tym bardziej istotne jest stawianie fundamentalnych pytań dotyczących istoty relacji pacjent-lekarz.
Sesja menedżerów placówek ochrony zdrowia była okazją do przedstawienia wyników projektu „Humanizacja procesu leczenia i komunikacja kliniczna pomiędzy pacjentem a personelem medycznym przed i w czasie pandemii COVID-19” realizowanego na Uniwersytecie Warszawskim pod kierownictwem prof. Zbigniewa Izdebskiego. Badaczom zależało na zdiagnozowaniu sytuacji pocovidowej w jednostkach, przy uwzględnieniu indywidualnej perspektywy badanych (ich życia osobistego, relacji pacjent-lekarz). Według pierwszych wniosków, w procesie terapeutycznym ważna jest nie tylko komunikacja werbalna, ale także niewerbalna, a ponadto istnieje ścisły związek między komfortem pacjenta zadowoleniem personelu.
W sesji menadżerów placówek ochrony zdrowia wziął udział dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu dr Jakub Berezowski.
– Zanim objąłem funkcję dyrektora USK, uważnie słuchałem głosów dolnośląskiej populacji – powiedział dr Berezowski. – Z moich obserwacji wynikło, że mimo nie najlepszej opinii na temat tego szpitala, wszyscy chcą się w nim leczyć. Wybierają np. tutejszy SOR (zresztą bardzo dobrze zarządzany), wiedząc, że będą musieli czekać w gigantycznej kolejce. Codziennie rano z autobusów i tramwajów w pobliżu szpitala wylewają się tłumy ludzi, którzy chcą się leczyć tu, a nie gdzie indziej. Znalazłem odpowiedź na pytanie, dlaczego tak się dzieje. Jest to zasługa centrów doskonałości USK, w których pracują wybitni lekarze, profesorowie nierzadko światowej sławy. Pacjenci gotowi są znieść wiele niedogodności, by to właśnie oni ich leczyli.
Dyrektor USK podkreślił, że stworzenie pacjentom jak najbardziej godnych warunków leczenia to działanie, jakie każdy menadżer powinien mieć w swoich planach. W swoich własnych zadaniach planuje m.in. wprowadzenie takich zmian organizacyjnych, które poprawia dostęp pacjentów do samych usług medycznych oraz informacji na ich temat.
|
|
Nie trać głowy na rowerze |
|
Informacja prasowa 10.06.2022
Nie trać głowy na rowerze
Sezon rowerowy w pełni. Wraz z nadejściem ciepłych dni ochoczo przesiedliśmy się na rowery i hulajnogi. Tymczasem lekarze alarmują - najcięższe przypadki osób po wypadkach na rowerze czy hulajnodze, trafiające na szpitalne oddziały, to te, które jechały bez kasku.
Dlatego lekarze apelują o rozwagę podczas letnich aktywności. Absolutną podstawą jest przestrzeganie przepisów o ruchu drogowym, używanie kasków i ochraniaczy, które mogą nam uratować zdrowie, a nawet i życie. — Codziennie na SOR przyjmujemy 5-10 rowerzystów i użytkowników hulajnóg z różnymi obrażeniami, dominującymi są głównie obrażenia kończyn, ale także głowy i twarzy. Te obrażenia tak naprawdę dotyczą tylko tych osób, które jeżdżą bez kasku – mówi dr Janusz Sokołowski, kierownik SOR w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu.
— To obrażenia bardzo różne. Począwszy od otarć naskórka, po poważniejsze, jak wybicie zębów, złamania kości twarzoczaszki, co wymaga interwencji chirurga szczękowego, po rozerwania podniebienia, warg i te najcięższe dotyczące uszkodzenia środkowego układu nerwowego wymagające nawet interwencji neurochirurgicznej – wylicza.
Podczas jazdy jeździmy skoncentrowani, z bezpieczną prędkością, cały czas obserwując nawierzchnię i otoczenie. Nie zakładajmy na uszy słuchawek i nie korzystajmy ze smartfonów rozpraszających naszą uwagę.
Jazda w kasku nie boli
Prawidłowo założony i zapięty kask pochłania do 70 proc. energii kinetycznej uderzenia. Może to zapobiec wielu tragediom. — Pamiętam sytuacje z zawodów rowerowych, kiedy następowały upadki przy naprawdę dużych prędkościach, kończące się często pęknięciem kasku, ale nie były one w ogóle związane z obrażeniami ośrodkowego układu nerwowego, kask spełnił tu bowiem swoją ochronną rolę, przyjmując na siebie całą energię uderzenia – dodaje.
Lekarze przypominają, że jazda na hulajnodze elektrycznej bez kasku jest tak samo niebezpieczna, jak jazda na rowerze bez ochrony głowy.
— Obrażenia związane z wypadkami na hulajnogach najczęściej dotyczą osób będących pod wpływem alkoholu lub jeżdżących po 2-3 osoby na jednej hulajnodze. Najczęściej są to osoby młode do 25 roku życia – mówi kierownik SOR.
Co zrobić, jeżeli już ulegniemy wypadkowi na rowerze bądź hulajnodze?
— Po upadku, jeżeli obserwujemy u siebie niepokojące objawy takie, jak narastający ból głowy, wymioty, niepamięć tego co się stało, pilnie zgłośmy się do szpitala. Jeżeli mamy większe otarcia naskórka, rany te również trzeba zdezynfekować, a jeżeli przekroczyliśmy próg ważności szczepienia przeciw tężcowi również powinniśmy zgłosić się do lekarza celem oceny ryzyka i zastosowania odpowiedniej profilaktyki. Osobom dorosłym zalecane są dawki przypominające szczepionki, co 10 lat – dodaje. dr Sokołowski.
|
|
Łąki kwietne zmorą alergików |
Łąki kwietne zmorą alergików
Tegoroczne obchody Światowego Tygodnia Alergii wypadają w okresie 5-11 czerwca. Z tej okazji eksperci podkreślają wzrost liczby alergii w ostatnich dekadach. Pediatra i alergolog dr Ewa Willak-Janc z Kliniki Pediatrii, Alergologii i Kardiologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu oraz dolnośląski konsultant w dziedzinie pediatrii zwraca uwagę na to, że wracają uczulenia, które wcześniej niemal zupełnie zniknęły, zwłaszcza w miastach.
– Powracają alergie, które przed laty praktycznie zostały wyeliminowane wśród mieszkańców miast – mówi dr Ewa Willak-Janc. – To uczulenia na niektóre gatunki traw, głównie tymotkę oraz pyłki brzozy. Pierwsze z nich wiążą się z modą na niekoszenie trawników. Łąki kwietne, które dzięki temu powstają, wyglądają wprawdzie pięknie, ale dla alergików to zmora. Silnym alergenem są także brzozy. Te ładne drzewa przeżywają ostatnio renesans, są chętnie sadzone nawet w przydomowych ogródkach. Efekty są widoczne w gabinetach alergologów. Na szczęście lekarze alergolodzy mają coraz bardziej skuteczne narzędzia do walki z alergiami ( leczenie farmakologiczne, immunoterapia alergenowa, czyli odczulanie). Niewątpliwie też w ostatnich latach wzrosła świadomość społeczna na temat alergii. Obecnie rzadko trafiają się sytuacje, gdy dziecko ma katar przez pół roku, a rodzice są zdania, że taka przypadłość to norma w jego wieku i czekają, aż samo przejdzie. Szukają pomocy alergologa szybciej niż jeszcze kilka lat temu, co jest pozytywne.

|
|
USK składa konkretną propozycję samorządowi strzelińskiemu w sprawie szpitala w Strzelinie |
|
USK składa konkretną propozycję samorządowi strzelińskiemu w sprawie szpitala w Strzelinie
Dzisiaj, tj. 9 czerwca br. doszło do spotkania dyrekcji Uniwersyteckiego Szpitala Klinicznego we Wrocławiu z przedstawicielkami władz miasta i powiatu strzelińskiego. Wzięli w nim udział m.in.: dyrektor USK dr Jakub Berezowski, Starosta Powiatu Strzelińskiego Anna Horodyska i Burmistrz Miasta i Gminy Strzelin Dorota Pawnuk.
Głównym tematem rozmów była obecna sytuacja oraz przyszłość oddziału ginekologiczno-położniczego i neonatologicznego szpitala w Strzelinie, który jest częścią USK we Wrocławiu.
Jak powiedział dyrektor USK dr Jakub Berezowski: Zarząd USK analizując sytuację oddziału, bierze pod uwagę nie tylko kwestie ekonomiczne, ale także względy społeczne, a zwłaszcza potrzeby mieszkańców powiatu strzelińskiego i proponuje stałą współpracę z samorządem gminnym i powiatowym. Korzystając z doświadczeń większości samorządów w Polsce, chcących zapewnić dostęp do świadczeń swoich mieszkańców do opieki medycznej na wysokim poziomie, proponuję współfinansowanie przez samorząd strzeliński funkcjonowania działalności oddziału ginekologiczno-położniczego i neonatologicznego szpitala w Strzelinie. Współfinansowanie miałoby dotyczyć jedynie tych obszarów, które są nierentowne. Zostały także omówione dwie inne propozycje tj. przejęcie przez samorząd gminny szpitala oraz nowe propozycje funkcjonowania obecnie istniejącej placówki w Strzelinie.
|
|
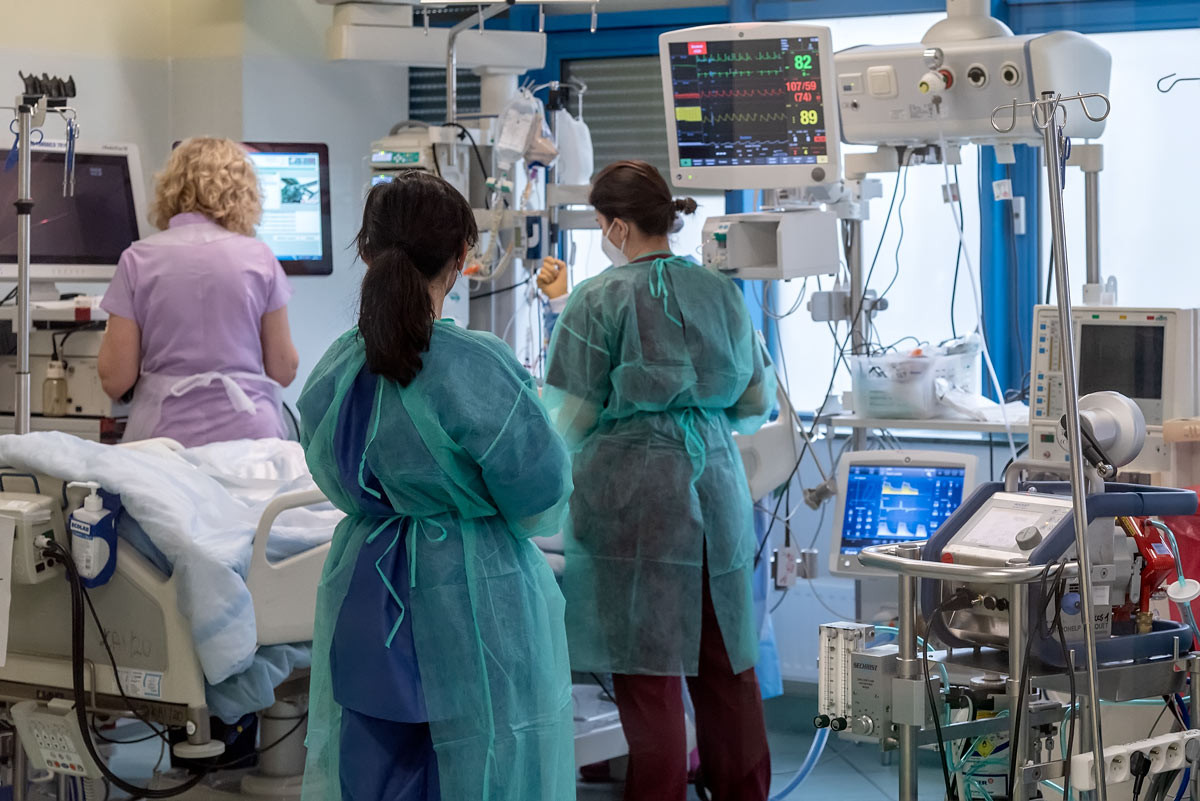
Specjaliści z całego świata w sojuszu w walce z sepsą |
Specjaliści z całego świata w sojuszu w walce z sepsą
Światowe autorytety w dziedzinie diagnostyki i leczenia sepsy wezmą udział w XXXIII Konferencji „Postępy w Anestezjologii i Intensywnej Terapii” połączonej z IV Polskim Kongresem „Pokonać Sepsę”. To ważne medyczne wydarzenie organizowane jest 9-11 czerwca br. we Wrocławiu przez Katedrę i Klinikę Anestezjologii i Intensywnej Terapii Uniwersytetu Medycznego we Wrocławiu oraz Stowarzyszenie na Rzecz Badania i Leczenia Sepsy „Pokonać Sepsę” pod honorowym patronatem rektora UMW, prezesa Dolnośląskiej Izby Lekarskiej i Prezydenta Wrocławia. Obrady poświęcone będą głównie innowacjom w anestezjologii i intensywnej terapii, a także m.in. konsekwencjom sepsy, która – jak podkreślają organizatorzy – jest najgroźniejszym wykładnikiem pandemii COVID-19.
Na sepsę, czyli uogólnioną reakcję organizmu na zakażenie, każdego roku umiera na świecie więcej osób niż z powodu chorób kardiologicznych i wypadków komunikacyjnych razem wziętych. Według aktualnej publikacji w czasopiśmie „Lancet” z powodu sepsy w 2017 roku zmarło 11 mln przypadków, co stanowi 19,7 proc. wszystkich zgonów. Jednak tylko w niewielu krajach prowadzi się szczegółowe rejestry sepsy, więc liczba ta może być niedoszacowana. Niestety, dotyczy to także Polski, gdzie nie każdy przypadek sepsy jest prawidłowo rozpoznany, nie mówiąc już o jego udokumentowaniu. Problemem – często dosłownie na wagę życia – pozostaje prawidłowe postępowanie medyczne, konieczne do uratowania chorego.
Konieczna szybka reakcja
– Gdy sepsa zaczyna się już rozwijać, mamy niezwykle mało czasu, by podjąć skuteczne działania terapeutyczne – mówi prof. Waldemar Goździk, kierownik Katedry i Kliniki Anestezjologii i Intensywnej Terapii Uniwersytetu Medycznego we Wrocławiu, który wspólnie z prof. Andrzejem Küblerem kieruje komitetem naukowym i organizacyjnym kongresu. – Najlepiej, jeśli zespół leczący podejmie interwencje terapeutyczne w ciągu jednej godziny od pojawienia się pierwszych objawów. W praktyce jest to możliwe najczęściej na oddziałach intensywnej terapii, choć można wypracować procedury odpowiedniej interwencji także na innych oddziałach. W Uniwersyteckim Szpitalu Klinicznym (USK) we Wrocławiu mamy Zespół Szybkiego Reagowania (ZSR), który dociera do pacjentów ze wszystkich klinik i interweniuje na miejscu. W jego skład wchodzą specjaliści anestezjologii i intensywnej terapii. Prof. Goździk podkreśla dużą świadomość personelu USK na temat sepsy, co ułatwia działanie ZSR. Telefony z informacją „chyba mamy sepsę na oddziale” zwykle się potwierdzają, dzięki czemu pacjent może szybko otrzymać pomoc i ma szansę na przeżycie. Jednak ogólnie ze świadomością sepsy w Polsce, nawet w środowisku medycznym, nie jest najlepiej. Wciąż pokutują mity na jej temat (np. że rozwija się z brudu), stosuje się niewłaściwą definicję (np. ograniczając rozumienie sepsy do zapalenia opon mózgowych), brakuje wiedzy na temat postępowania w razie wystąpienia sepsy, a także zasad jej zapobiegania. Wciąż zbyt często sepsę rozpoznaje się dopiero na oddziale intensywnej terapii, gdy jest już zaawansowana i trudniejsza do leczenia. Z tego powodu śmiertelność w sepsie pozostaje na wysokim poziomie – co drugi chory umiera, gdy sepsa wikłana jest wstrząsem. Upowszechnianiu najnowszych informacji na ten temat oraz zmieniających się wytycznych służą właśnie organizowane we Wrocławiu kongresy. Zapraszani są na nie specjaliści medycyny zabiegowej i niezabiegowej, podstawowych nauk medycznych, ale także nauk pozamedycznych, pielęgniarki czy ratownicy medyczni, bo i oni mają swój udział w ratowaniu chorych z sepsą. A takich pacjentów jest coraz więcej. Jak wskazuje stowarzyszenie „Pokonać Sepsę”, liczba przypadków sepsy rośnie z kilku powodów. Jednym z nich jest fakt, że we współczesnych społeczeństwach jest coraz więcej osób z upośledzeniem funkcji układu odpornościowego. Rośnie liczba pacjentów poddanych inwazyjnym zabiegom zarówno w wieku bardzo młodym, jak i bardzo zaawansowanym, rośnie liczba chorych ze schorzeniami przewlekłymi, wzrasta odsetek populacji w wieku podeszłym. Dodatkowym powodem jest dramatyczny wzrost oporność bakterii na antybiotyki. Jednym z gości tegorocznego kongresu jest prof. Mervyn Singer z University College London, współtwórca aktualnej definicji sepsy, która jest podstawą jej rozpoznania. Zaproszenie przyjął także prof. Craig M Coopersmith z Atlanty współautor aktualnych wytycznych postępowania w sepsie. W środowisku specjalistów oczekiwane są kolejne zmiany zarówno definicji, jak i wytycznych.
– We wczesnej diagnostyce sepsy nadal jesteśmy bezradni, a jest to kwestia kluczowa, bo gdy zaczyna się rozwijać, pozostaje bardzo niewiele czasu – mówi prof. Waldemar Goździk. – Obecnie bazujemy na trzech parametrach: zaburzenie stanu świadomości, hiperwentylacja i spadek ciśnienia tętniczego krwi. Szukamy kolejnych wskaźników, dzięki którym szybkie rozpoznanie sepsy będzie możliwe.
Sepsa a COVID-19 „Nie zmarł na koronawirusa tylko na sepsę” – tego rodzaju informacje pojawiały się w mediach podczas pandemii COVID-19, a padały nawet z ust reprezentantów środowiska medycznego. Eksperci zwracali uwagę na absurdalność takich stwierdzeń, które świadczą o niedostatku wiedzy medycznej i niezrozumieniu, czym jest zakażenie, a czym jego następstwa.
– Sepsa to niekontrolowana reakcja organizmu na czynnik zakaźny. Każdy, a więc także zakażenie koronawirusem SARS-CoV-2 – tłumaczy prof. Waldemar Goździk. – Organizm reaguje na zakażenie w określony sposób, ale gdy reakcja jest nasilona, zaczyna niszczyć własne tkanki. Dochodzi wówczas do niewydolności narządowej. W przypadku ciężkiej postaci COVID-19 jest to najczęściej niewydolność układu oddechowego, ale nie tylko. Koronawirus uszkadza komórki śródbłonka naczyniowego, co może powodować niewydolność serca, nerek i innych narządów. A to już typowa sepsa. Podczas pandemii prezes Stowarzyszenia na Rzecz Badania i Leczenia Sepsy „Pokonać Sepsę” prof. Andrzej Kübler, w ramach przeciwdziałania dezinformacji propagował stanowisko międzynarodowej organizacji Globalnego Sojuszu ds. Sepsy (Global Sepsis Alliance-GSA), przypominając o podstawowych definicjach związanych z zakażeniami i sepsą:
„Sepsa jest zespołem zagrażających życiu objawów niewydolności narządów wywołanym rozregulowaną reakcją organizmu na zakażenie. Każde zakażenie, także wirusowe. Jak wynika z doświadczeń epidemii COVID-19 w Chinach, 26 proc. zakażonych leczonych było w oddziałach intensywnej terapii (OIT). U 60 proc. z nich wystąpiły objawy niewydolności narządowej a u 31proc. objawy wstrząsu. Zmarło 4 proc. leczonych pacjentów. Pacjenci leczeni na OIT z zagrażającą życiu niewydolnością narządową z powodu koronawirusa mieli objawy sepsy i zmarli wśród objawów sepsy”.
– Nie można przeciwstawiać dwu różnych określeń: pochodzenia infekcji („zakażenie wirusowe”) i następstw klinicznych tego zakażenia („sepsa”) – podkreślał prof. Andrzej Kübler. – Zostało to jednak w sposób błędny rozgłoszone w polskich mediach – „nie zmarł na koronawirusa tylko na sepsę”. Jest to niezgodne z podstawowymi pojęciami medycyny zakażeń, których od lat uczymy studentów zawodów medycznych.
Wyzwaniem profilaktyka
Co można zrobić, by zapobiegać sepsie? To ważne pytanie w sytuacji, gdy leczenie sepsy jest mało skuteczne, głównie z powodu zbyt późnego rozpoznania. Nie ma na nie prostych odpowiedzi.
– Np. w szpitalu sepsę może wywołać szereg czynników związanych z samą terapią – zauważa prof. Goździk. – Cewniki naczyniowe, rurki intubacyjne, wentylacja mechaniczna, itp. to potencjalne źródła zakażenia. Nacisk na profilaktykę jest trudny w praktycznej realizacji w naszych warunkach, bo po prostu brakuje personelu. Z tego powodu zmorą w polskich szpitalach pozostają np. zakażenia związane z wentylacją mechaniczną. Jednak sepsa może się rozwinąć wszędzie, także w domu. Dlatego jest tak ważne, by była częściej niż obecnie rozpoznawana nie tylko na oddziałach intensywnej terapii, ale też w obszarze pomocy przedszpitalnej, w oddziałach ratunkowych i wszędzie tam, gdzie pacjent ma kontakt z lekarzem.

|
|
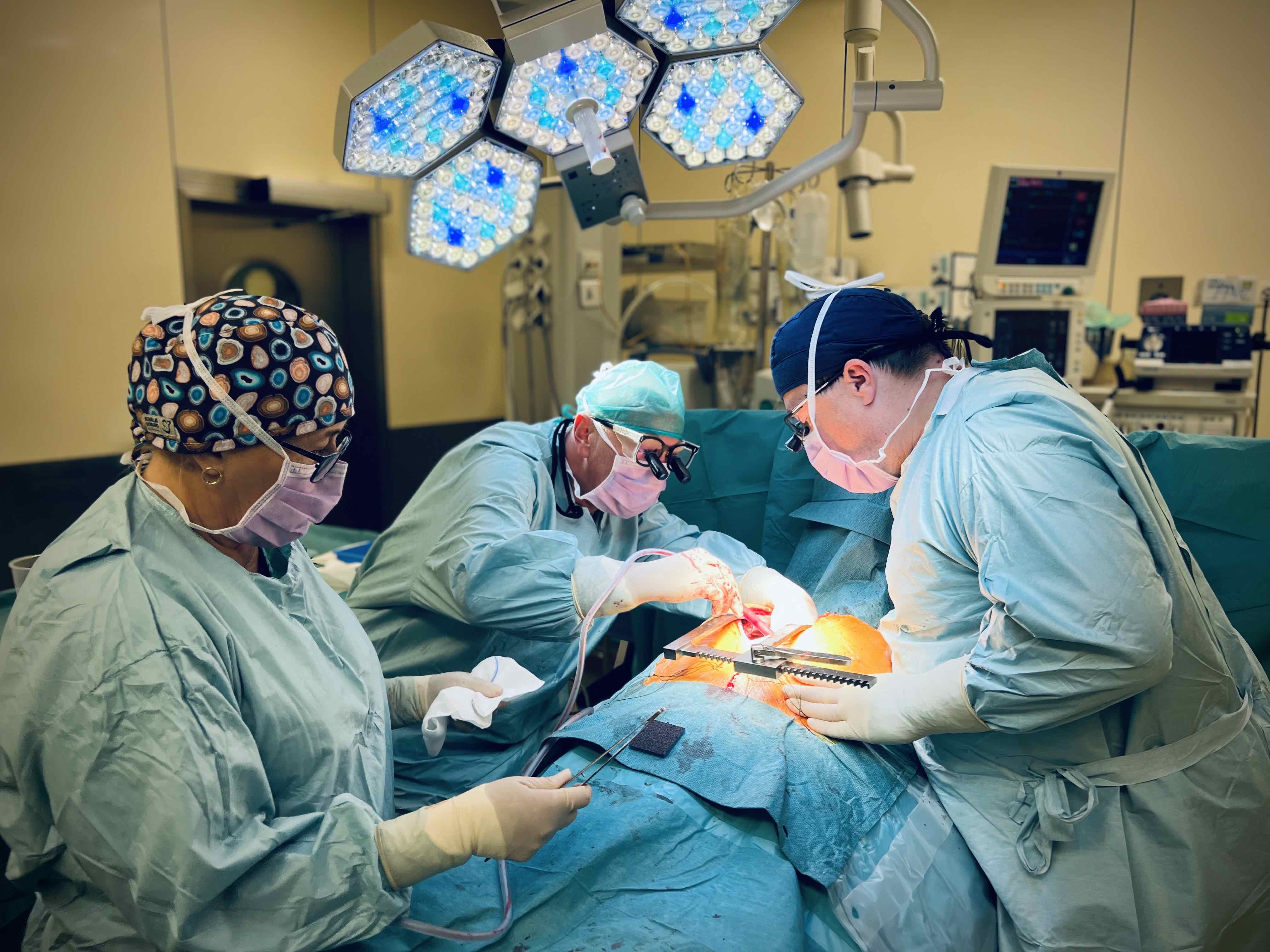
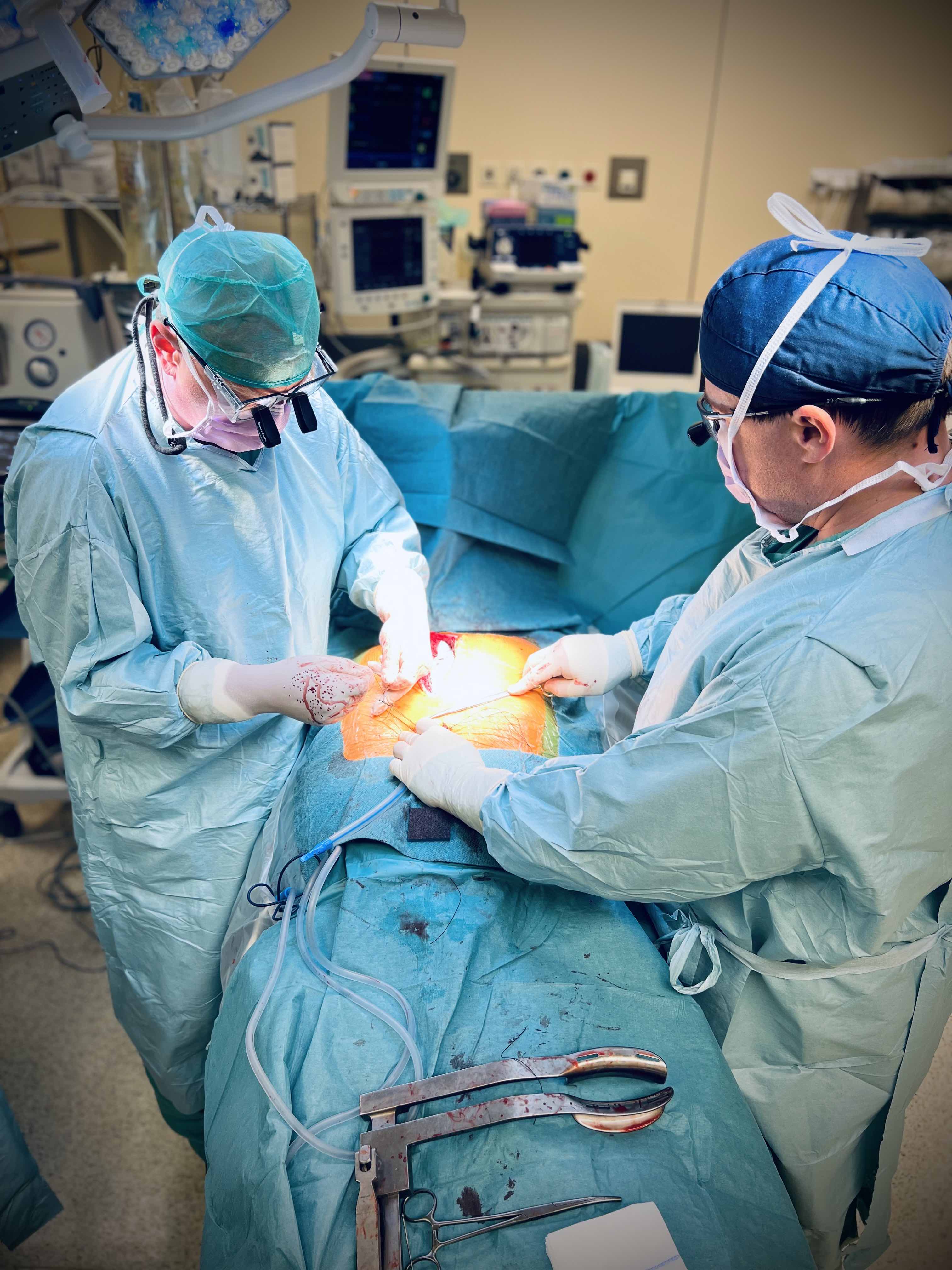
Do domu z nowym sercem albo…. małą pompą |
|
Do domu z nowym sercem albo…. małą pompą
57 transplantacji serca i 15 wszczepionych przenośnych pomp wspomagających pracę tego narządu – to bilans Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu od rozpoczęcia programu przeszczepiania serca w lutym ub. r. do pierwszych dni czerwca br. USK pozostaje jedynym ośrodkiem w regionie, gdzie można przeprowadzać obie procedury. Najnowszej generacji pompy HeartMate III, z którymi pacjent może po prostu iść do domu i przez dłuższy czas normalnie żyć, w Polsce mają prawo implantować jedynie ośrodki przeszczepowe.
Urządzenia te są traktowane jako pomost do transplantacji serca i mają na celu umożliwić choremu dotrwanie w co najmniej zadowalającej kondycji fizycznej do docelowego zabiegu. Uzupełnienie programu transplantacji o nowe metody wspomagania mechanicznego pozwala USK zabezpieczyć potrzeby najciężej chorych kardiologicznie z całego Dolnego Śląska, a nawet najbliższych Wrocławia ośrodków kardiologicznych położonych poza granicą województwa.
Rozwój technologii medycznych oraz wprowadzenie nowych leków w ostatnich latach poprawiły możliwości leczenia chorych z ciężką niewydolnością serca. Choć nadal ratunkiem dla części z nich pozostaje transplantacja serca, to w wybranych przypadkach zastosowanie znajdują urządzenia do mechanicznego wspomagania jego pracy. Te możliwości wykorzystuje się zwłaszcza w sytuacjach, gdy z różnych powodów nie ma szansy na szybkie przeszczepienie: brakuje odpowiedniego dawcy albo u samego chorego występują przeciwskazania. Stosowane od wielu lat urządzenia do mechanicznego wspomagania pracy serca (m.in. ECMO) pozwalają wprawdzie choremu bezpiecznie przeczekać najgorszy czas, ale musi on pozostawać pod intensywnym nadzorem w szpitalu, kiedy jest do nich podłączony. Pojawienie się małych, implantowalnych pomp z tytanu zmieniło w istotny sposób jakość życia pacjentów czekających na transplantację.
Pomost do przeszczepienia
– Pompy HeartMate III, które zaczęliśmy wszczepiać jesienią ubiegłego roku, mają dla pacjenta tę zaletę, że pozwalają mu opuścić szpital w krótkim czasie po zabiegu, czasem już po tygodniu – tłumaczy prof. Michał Zakliczyński z Pododdziału Transplantacji Serca i Mechanicznego Wspomagania Krążenia Instytutu Chorób Serca USK. – Po zabiegu i kilkudniowej rehabilitacji pacjent może po prostu iść do domu, podejmować aktywność, a przede wszystkim być samodzielnym i niezależnym od pomocy innych. Urządzenia są niewielkie, podczas operacji umieszczamy je w pobliżu koniuszka lewej komory serca. Pompa zastępuje czynność niewydolnej komory. Zasilana jest bateriami, poprzez przewody wyprowadzone na zewnątrz, łatwe do ukrycia pod ubraniem. Jedyne, o czym pacjent musi pamiętać, to troska o przewód zasilający (tzw. linię życia) i ładowanie baterii.
– Każda z dwóch baterii w urządzeniu wystarcza na 17 godzin – mówi Jakub Jankowski, koordynator programu wspomagania mechanicznego Instytutu Chorób Serca USK. – Niezależnie od aktywności pacjenta, spokojnie może zapewnić zasilanie swojej pompy w normalnych warunkach. Producent ostatniego modelu pompy zmienił konstrukcję urządzenia, eliminując wady poprzednich typów. Technologia jest niesamowita. Wirnik pompy obraca się z prędkością do 9 tysięcy obrotów na minutę, zapewniając przepływ krwi do 10 l na minutę.
Urządzenia przewidziane są do wieloletniej pracy, ale o tym, jak długo będą wspomagać chore serce, decydują także regulacje prawne. W niektórych krajach pompy wszczepialne mogą być stosowane jako terapia docelowa. Chory otrzymuje wówczas urządzenie nie tylko jako pomost do transplantacji, ale zamiast tego zabiegu. W innych – jak w Polsce i Wielkiej Brytanii – metoda dopuszczona jest u tych chorych, którzy zostali już zakwalifikowani do przeszczepu, ale z jakichś powodów nie mogą go otrzymać. Najczęściej wiąże się to z na tyle złym stanem biologicznym organizmu, że istnieje ryzyko niepowodzenia transplantacji. Inny częsty powód wszczepiania pompy to małe prawdopodobieństwo znalezienia odpowiedniego dawcy. Tak bywa np. w przypadku pacjentów o dużej wadze, dla których na narząd o odpowiedniej wielkości czasami czeka się bardzo długo. Istnieje realne ryzyko, że pacjent go nie doczeka. Wtedy ratuje go pompa. Co więcej, czasem na skutek jej zastosowania stan chorego tak dalece się poprawia, że pojawia się szansa na uniknięcie transplantacji.
Tylko nie popływają
Jednym z zadań Jakuba Jankowskiego jako koordynatora programu jest kontakt z pacjentami. Spotyka się z różnymi reakcjami.
– Po wszczepieniu pompy pacjenci zazwyczaj od razu czują poprawę, często spektakularną – mówi koordynator. – Zdarzyło się już, że pacjent wcześniej czekający z niecierpliwością na transplantację, po implantacji HeartMate III nie chciał już o niej słyszeć. Bo po co przechodzić trudny, obciążający zabieg, z koniecznością stosowania immunosupresji do końca życia, skoro małe urządzenie w sercu pozwala mu żyć praktycznie bez ograniczeń? Pomijając sporty ekstremalne, pacjent z pompą może w zasadzie wszystko, poza kąpielą w otwartych wodach z powodu zasilania. Kąpiel pod prysznicem jest możliwa, dzięki wodoszczelnej torebce, w której umieszczone są baterie. Na drugim biegunie mamy pacjentów, którzy są wręcz niezadowoleni, kiedy oferuje się im pompę, o której wcześniej nie słyszeli, za to nastawieni byli od dawna na nowe serce. Trzeba im dokładnie wytłumaczyć, na czym to polega i że w danej sytuacji jest to dla nich najlepsze, jeśli nie jedyne wyjście.
Chorzy są również informowani o profilu powikłań, jaki jest związany z każdą alternatywą terapeutyczną. Często to właśnie wysokie ryzyko działań niepożądanych decyduje o wyborze sposobu leczenia – w przypadku transplantacji musimy się liczyć ze skutkami wieloletniego osłabiania układu odporności przez leki immunosupresyjne, które dodatkowo niepozbawione są własnych działań ubocznych, a w przypadku pomp – koniecznością stosowania silnych leków przeciwkrzepliwych, które zmniejszają ryzyko udaru niedokrwiennego, ale zwiększają prawdopodobieństwo krwawienia. Niekiedy możliwość samodzielnej opieki nad ujściem linii zasilającej, w taki sposób żeby nie doszło do jego zainfekowania, w sposób oczywisty dla samego chorego przekracza jego możliwości. Dlatego pierwszy instruktaż dotyczący obsługi pompy, obejmujący podstawowe czynności manualne związane z wymianą baterii, sterownika i opatrunków, odbywa się przed wszczepieniem i jest elementem kwalifikacji. Ostatecznie, pacjent musi wyrazić świadomą zgodę na każdy rodzaj zabiegu, jaki proponują mu specjaliści. Nikt nikomu nie przeszczepi serca ani nie zaimplementuje pompy wbrew jego woli.
– My jednak zawsze proponujemy pacjentowi to, co jest dla niego najlepsze – podkreśla prof. Michał Zakliczyński. – O tym, czy jest to transplantacja, czy mechaniczne wspomaganie pracy serca, decydują względy medyczne w konkretnych okolicznościach. W leczeniu ciężkiej niewydolności serca metodą z wyboru nadal pozostaje transplantacja.
|
|
Dr Jakub Berezowski powołany na stanowisko dyrektora
Uniwersyteckiego Szpitala Klinicznego we Wrocławiu
Rektor Uniwersytetu Medycznego we Wrocławiu prof. Piotr Ponikowski powołał dr. Jakuba Berezowskiego na stanowisko dyrektora Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, największej placówki ochrony zdrowia na Dolnym Śląsku. Dr Jakub Berezowski pełnił funkcję p.o. dyrektora USK od 1 kwietnia br. do czasu rozstrzygnięcia konkursu na to stanowisko.
– Komisja konkursowa decydująca o wyborze dyrektora Uniwersyteckiego Szpitala Klinicznego zakończyła pracę – poinformował rektor Prof. Piotr Ponikowski 3 czerwca br. – Powołałem na to stanowisko dr. Jakuba Berezowskiego. Stoją przed nim duże wyzwania i śmiałe projekty, które w naszej strategii zapisaliśmy z myślą o USK. Wierzę, że to nowy etap współpracy między uczelnią a szpitalem.
Dr Jakub Berezowski z wykształcenia jest prawnikiem, specjalizuje się w prawie medycznym i prawie ochrony zdrowia. Był prezesem, dyrektorem i menedżerem w Stowarzyszeniu „Promocja Przedsiębiorczości” w Opolu, które pełniło funkcję Regionalnej Instytucji Finansującej. W 2018 r. został powołany w skład gabinetu politycznego ministra zdrowia Łukasza Szumowskiego. Pełnił funkcję dyrektora Departamentu Kwalifikacji Medycznych i Nauki Ministerstwa Zdrowia, a od czerwca 2019 r. – pełnomocnika ministra zdrowia do spraw rozwoju kadr medycznych. Był także związany z Agencją Badań Medycznych, na stanowisku zastępcy prezesa ds. finansowania badań. Od sierpnia 2021 r. był zatrudniony jako Dyrektor Generalny UMW.
Rektor poinformował także o rezygnacji prof. Szymona Dragana z funkcji Prorektora ds. klinicznych z powodów osobistych. Funkcję tę powierzył prof. Dariuszowi Janczakowi.
– Kompetencje Pana Profesora mówią same za siebie – podkreślił prof. Piotr Ponikowski, dziękując prof. Janczakowi za to, że zgodził się wesprzeć uczelnię w działaniach. – Wierzę, że będzie to współpraca owocna i rozwijająca możliwości Uniwersyteckiego Szpitala Klinicznego.

|
|
|
Prof. Zdzisław Machoń doktorem honoris causa Warszawskiego Uniwersytetu Medycznego |
|
Prof. Zdzisław Machoń doktorem honoris causa Warszawskiego Uniwersytetu Medycznego
Wybitny farmaceuta i chemik, twórca jednego z nielicznych oryginalnych polskich leków, wieloletni pracownik Akademii Medycznej we Wrocławiu (obecnie Uniwersytetu Medycznego) prof. Zdzisław Machoń otrzymał doktorat honoris causa Warszawskiego Uniwersytetu Medycznego (WUM). Uroczystość nadania tej najwyższej godności w świecie akademickim odbyła się 2 czerwca br. podczas nadzwyczajnego posiedzenia Senatu UMW. Zorganizowane ono zostało w formie hybrydowej z transmisją on-line na WUM.
Warszawski Uniwersytet Medyczny reprezentowali: Rektor WUM prof. dr hab. Zbigniew Gaciong, Dziekan Wydziału Farmaceutycznego WUM dr hab. Joanna Kolmas, Przewodniczący Rady Dyscypliny Nauk Farmaceutycznych WUM prof. dr hab. Grzegorz Nałęcz-Jawecki, promotor doktora honoris causa prof. dr hab. Jadwiga Turło oraz recenzent prof. dr hab. Andrzej Kutner.
Rektor WUM prof. Zbigniew Gaciong podkreślał zasługi prof. Machonia dla polskiej nauki, zwłaszcza w kontekście stworzenia podwalin chemii medycznej.
– Pan profesor Zdzisław Machoń należy do elitarnego i bardzo wąskiego grona polskich naukowców, którzy zaprojektowali, otrzymali na drodze syntezy chemicznej i wprowadzili do lecznictwa oryginalny polski lek syntetyczny – wygłosiła w laudacji prof. Jadwiga Turło, kierownik Katedry Technologii Leków i Biotechnologii Farmaceutycznej WUM Vratizolin (Denotivir), którego twórcą jest Pan Profesor, podobnie jak Ipronal – prof. Bogusława Bobrańskiego, Bicordin i Binazin – prof. Stanisława Binieckiego oraz Glipolamid – prof. Zdzisława Brzozowskiego, powstały na wydziałach farmaceutycznych ówczesnych akademii medycznych (we Wrocławiu, Warszawie i Gdańsku).
Prof. Turło zaznaczyła, że wszystkie te leki zaprojektowane i otrzymane zostały w czasach, kiedy wsparcie projektowania innowacyjnego leku zaawansowaną krystalografią czy metodami in silico nie było możliwe. Świadczy to o ogromnej wiedzy z zakresu chemii medycznej, zdolnościach analitycznych i syntetycznych ich twórców.
– Innowacyjność rozróżnia liderów od naśladowców – podsumował imponujący dorobek prof. Machonia rektor UMW prof. Piotr Ponikowski, cytując Steve’a Jobsa.
92–letni dziś prof. Machoń, absolwent Politechniki Wrocławskiej oraz Akademii Medycznej we Wrocławiu większość swojego zawodowego życia poświęcił pracy na Wydziale Farmaceutycznym wrocławskiej uczelni medycznej. Przez wiele lat pełnił m.in. funkcję kierownika Katedry Chemii Organicznej AM we Wrocławiu.
– To bardzo wybitna postać, jest autorem ponad 100 opracowań naukowych oraz ponad 50 patentów. – mówi dr hab. Marcin Mączyński, prof. uczelni dziekan Wydziału Farmaceutycznego UMW. – Najważniejszym osiągnięciem prof. Machonia pozostaje opracowanie oryginalnego leku przeciwwirusowego o nazwie Vratizolin, który od wielu lat jest z powodzeniem stosowany u ludzi. Jesteśmy dumni, że Denotivir został zsyntezowany w laboratoriach Wydziału Farmaceutycznego naszej Uczelni.
|
|
Uniwersyteckie Centrum Wsparcia Badań Klinicznych – tu nauka łączy się z troską o pacjenta |
|
Uniwersyteckie Centrum Wsparcia Badań Klinicznych – tu nauka łączy się z troską o pacjenta
– Badania kliniczne stanowią ważny obszar dla strategii rozwoju Uniwersytetu Medycznego we Wrocławiu. W ostatnich latach podejmujemy intensywne działania, by prowadzić jak najwięcej takich badań, zwłaszcza inicjowanych przez naszych naukowców, których wyniki bezpośrednio przełożą się na praktykę kliniczną i zdrowie pacjentów. Chcemy, by badania kliniczne, których wyniki są dzisiaj podstawą rekomendacji terapeutycznych i diagnostycznych w medycynie, odbywały się tutaj na Uniwersytecie Medycznym we Wrocławiu, żeby one były inicjowane przez naszych naukowców – mówił rektor UMW prof. Piotr Ponikowski podczas oficjalnego otwarcia Uniwersyteckiego Centrum Wsparcia Badań Klinicznych we Wrocławiu wraz z Ośrodkiem Faz Wczesnych 1 czerwca br. Jest to wyspecjalizowana jednostka, zapewniająca kompleksowe wsparcie badań klinicznych – komercyjnych i niekomercyjnych. Powstała jako wspólne przedsięwzięcie Uniwersytetu Medycznego we Wrocławiu oraz Uniwersyteckiego Szpitala Klinicznego, dzięki dofinansowaniu ze środków Agencji Badań Medycznych.
– Wrocławskie Centrum jest siódmym takim ośrodkiem w Polsce – poinformował obecny na uroczystości otwarcia prezes ABM dr hab. Radosław Sierpiński . – Tworzą one Polską Sieć Badań Klinicznych, którą planujemy sukcesywnie rozszerzać. Ostatecznie sieć będzie się składać z 20 ośrodków, dysponujących jednolitymi standardami i zapewniających polskim pacjentom dostęp do innowacyjnych terapii. Po utworzeniu tej sieci Polska naprawdę ma szansę stać się liderem w Europie Środkowo-Wschodniej, jeżeli chodzi o badania kliniczne.
Wojciech Murdzek, sekretarz stanu w Ministerstwie Edukacji i Nauki i pełnomocnik rządu do spraw reformy funkcjonowania instytutów badawczych podkreślił wagę przedsięwzięcia ABM w kontekście całego systemu ochrony zdrowia:
– Okres pandemii pokazał wyraźnie, jak bardzo obszar zdrowia jest wrażliwy i ważny także w konteście bezpieczeństwa narodowego – ocenił Murdzek. – W idei takich ośrodków, jaki dziś otwieramy, ważne jest bezpośrednie połączenie nauki z troską o dobro pacjentów.
Uruchomiony 1 czerwca br. Ośrodek Faz Wczesnych będzie służył prowadzeniu badań klinicznych oceniających bezpieczeństwo i skuteczność nowoczesnych terapii we wczesnym etapie ich rozwoju, m.in. badania typu first-in-human, badania biorównoważności, badania monitorujące eskalację dawki, interakcje międzylekowe, badania typu proof-of-concept, badania wymagające ścisłego monitorowania farmakokinetyki/farmakodynamiki.
Uruchomienie Ośrodka Faz Wczesnych umożliwi przełożenie odkryć laboratoryjnych na działania kliniczne, mające bezpośredni wpływ na opiekę zdrowotną.
– Bez tzw. badań wczesnych faz (I i II), dalsze etapy w badaniach klinicznych nie byłyby możliwe – wyjaśnia dyrektor UCWBK Marta Duda-Sikuła. – Podczas fazy I nowy produkt badany jest po raz pierwszy, podawany ludziom (zwykle są to zdrowi ochotnicy). Ocenia się bezpieczeństwo badanej substancji: jej wchłanianie, wydalanie, ewentualną toksyczność oraz interakcje z innymi przyjmowanymi substancjami (pokarmami, lekami). Podczas fazy II badany produkt podaje się po raz pierwszy pacjentom cierpiącym na konkretną chorobę, będącą przyszłym wskazaniem terapeutycznym. Na tym etapie badań określa się, czy lek działa w określonej grupie chorych oraz czy jest dla nich bezpieczny. Ustala się tu też optymalną dawkę leku – czyli taką, która zapewnia jego największą skuteczność przy jak najmniejszej ilości działań niepożądanych.
Do tej pory badania faz wczesnych były prowadzone głównie w wyspecjalizowanych ośrodkach komercyjnych. Centrum umożliwia przeprowadzenie takich badań na UMW, dzięki ścisłej współpracy środowiska akademickiego i klinicystów.
Centrum wraz z Ośrodkiem Faz Wczesnych posiada specjalistyczną kadrę oraz niezbędne zaplecze infrastrukturalne, nowoczesną przestrzeń biurową i kliniczną. W skład jego zespołu wchodzą lekarze, pielęgniarki, specjaliści z zakresu farmacji, farmacji klinicznej, biotechnologii, koordynowania badaniami klinicznymi i zarządzania projektami.
W Uniwersyteckim Centrum Badań Klinicznych prowadzone są obecnie głównie niekomercyjne badania kliniczne, w których UMW pełni rolę sponsora lub jednostki prowadzącej badania na zlecenie sponsora Academic Research Organisation (ARO). Aktualnie realizowanych jest 10 badań niekomercyjnych z zakresu kardiologii, onkologii i hematologii. 5 z nich finansowanych jest ze środków Agencji Badań Medycznych.
Dodatkowo Centrum zaangażowane jest w szkolenie nowych adeptów badań klinicznych. W partnerstwie z Agencją Badań Medycznych oraz Stowarzyszeniem na Rzecz Dobrej Praktyki Badań Klinicznych w Polsce prowadzi studia podyplomowe „Niekomercyjne Badania Kliniczne - projektowanie, realizacja i zarządzanie” . Studia te są częścią projektu „Akademia Badań Klinicznych – rozwój kompetencji zespołów badawczych w podmiotach leczniczych świadczących usługi szpitalne oraz lekarzy zatrudnionych w placówkach podstawowej opieki zdrowotnej”.
Badania realizowane w UCWBK:
„Wpływ dożylnego leczenia karboksymaltozą żelazową na śmiertelność i chorobowość z przyczyn sercowo-naczyniowych, oraz na jakość życia pacjentów z zawałem serca i towarzyszącym niedoborem żelaza - INFERRCT.”
„Międzynarodowy i wieloośrodkowy program leczenia chłoniaków limfoblastycznych (LBL) dla dzieci i nastolatków.”
„Wpływ nieodwracalnej elektroporacji wapniowej, elektrochemioterapii oraz elektroporacji (IRE-CaCl2, ECT oraz IRE) na jakość życia oraz przeżycie wolne od progresji u chorych na raka trzustki.”
„Development of an optimal strategy for the production and administration of CAR-T lymphocytes in adults and children with B-cell nonHodgkin lymphomas and acute lymphoblastic leukemia.”
„Zastosowanie specyficznych limfocytów przeciwwirusowych w leczeniu opornych zakażeń po allegenicznym przeszczepieniu hematopoetycznych komórek macierzystych.”
„Wieloośrodkowe, randomizowane, kontrolowane placebo badanie działania mirabegronu, nowego agonisty receptora ß3–adrenergicznego, na masę i funkcję rozkurczową lewej komory u pacjentów ze strukturalnymi chorobami serca.”
„Zastosowanie osocza ozdrowieńców w terapii chorych na Covid-19 wraz z metabolomiczną i laboratoryjną oceną postępu terapii osoczem - EPIC-19”.
„Badanie kliniczne I/II fazy autologicznej terapii genowej z użyciem krwiotwórczych komórek macierzystych w ciężkim złożonym niedoborze odporności wywołanym mutacją w obrębie genu RAG1 - RECOMB.”
„Profilaktyka Wtórna Chorób Sercowo-Naczyniowych u Osób Starszych - SECURE.”
„IntReALL HR 2010, niekomercyjne wieloośrodkowe badanie kliniczne nad leczeniem pierwszego nawrotu ostrej białaczki limfoblastycznej u dzieci.”
Więcej o UCWBK: http://ucwbk.umw.edu.pl
|
|
Jak skutecznie leczyć dzieci? |
Jak skutecznie leczyć dzieci?
Konieczne jest nowe podejście do leczenia dzieci. Ci pacjenci, w jeszcze większym stopniu niż dorośli, powinni mieć dostęp do pełnej diagnostyki i kompleksowej opieki specjalistów różnych dziedzin w jednym miejscu. Ponadto trzeba maksymalnie wykorzystać możliwości leczenia w trybie ambulatoryjnym w ciągu jednego dnia. Nieporozumieniem są wędrówki z chorym dzieckiem od specjalisty do specjalisty w poszukiwaniu właściwej diagnozy, badania wykonywane w wielu różnych pracowniach, długie oczekiwanie na konieczne konsultacje, przedłużające się pobyty w szpitalu bez wskazań medycznych – ocenia pediatra i alergolog dr Ewa Willak-Janc z I Katedry i Kliniki Pediatrii, Alergologii i Kardiologii Uniwersytetu Medycznego we Wrocławiu, dolnośląski konsultant w dziedzinie pediatrii.
Na Dolnym Śląsku działa 39 oddziałów pediatrycznych, a więc całkiem sporo. Jednak sama ilość miejsc nie przekłada się wprost na jakość opieki pediatrycznej w regionie.
– Wystarczyło zlikwidowanie oddziału pediatrycznego w jednym z wrocławskich szpitali, by pojawił się problem – zauważa dr Ewa Willak-Janc. – Ponieważ obłożenie na pediatrii ma charakter sezonowy, obecnie odczuwamy nawał pacjentów z wiosennymi infekcjami. Do tego dochodzą uchodźcy z Ukrainy. W tej sytuacji oddziały rejonowe pękają w szwach, a niektóre są wręcz na granicy wydolności. Stały problem stanowi brak oddzielnych dla dzieci szpitalnych oddziałów ratunkowych, co jest poważnym utrudnieniem. Ponadto niektóre z oddziałów pediatrycznych są małe, przyjmują niewielu pacjentów. Zasadne są wątpliwości, czy warto utrzymywać oddział, na którym w ciągu roku leczy się tyle dzieci, ile w dużym szpitalu miesięcznie? Zwłaszcza, gdy ta placówka znajduje się w niewielkiej odległości od miejsca zamieszkania, bo zwykle dzieli je nie więcej niż 40-50 km. To nie jest kłopot, szczególnie że dzieci są hospitalizowane razem z opiekunami. Kolejna kwestia to jakość opieki w placówkach, w których nie ma stałego dostępu do specjalistów różnych dziedzin. To kluczowa sprawa w diagnostyce bardziej skomplikowanych przypadków.
Wiele mówi się o nadużywaniu leczenia szpitalnego w polskim systemie ochrony zdrowia, jako o jego poważnej wadzie. Zbyt dużo chorób leczy się w szpitalu, zamiast w trybie ambulatoryjnym. Zdaniem dr Ewy Willak-Janc ten problem nie dotyczy pediatrii.
– W naszej dziedzinie to już raczej przeszłość – ocenia lekarka. – Kiedyś system rozliczeń przez NFZ wymuszał co najmniej trzydniową hospitalizację, ale na szczęście jest to już nieaktualne, zlikwidowano te absurdalne wymogi. W większości dzieci są w szpitalu tyle czasu, ile naprawdę muszą. Coraz więcej problemów rozwiązuje się też w ramach hospitalizacji jednodniowych, podczas których dziecko wraca na noc do domu, ale tu też jest pole do poprawy. Nadal jednak są i będą sytuacje, w których dłuższy pobyt w szpitalu jest konieczny. Nie wszystko da się wyleczyć ambulatoryjnie ani w ciągu jednego dnia. Dotyczy to także diagnostyki. Przychodzi dziecko z kaszlem do lekarza podstawowej opieki zdrowotnej, kaszel się utrzymuje, kierowane jest do pulmonologa, alergologa, itd. Czasem rodzice wędrują w ten sposób od specjalisty do specjalisty i mija wiele czasu, zanim pacjent zostanie właściwie zdiagnozowany. Gdyby takie dziecko trafiło do wielodyscyplinarnego szpitala, łatwiej i szybciej można by dojść do rozpoznania. Konieczne jest nowe podejście do leczenia dzieci. Ci pacjenci, w jeszcze większym stopniu niż dorośli, powinni mieć dostęp do pełnej diagnostyki i kompleksowej opieki specjalistów różnych dziedzin w jednym miejscu. Ponadto trzeba maksymalnie wykorzystać możliwości leczenia w trybie ambulatoryjnym w ciągu jednego dnia. Nieporozumieniem są wędrówki z chorym dzieckiem od specjalisty do specjalisty w poszukiwaniu właściwej diagnozy, badania wykonywane w wielu różnych pracowniach, długie oczekiwanie na konieczne konsultacje, przedłużające się pobyty w szpitalu bez wskazań medycznych – chcemy, żeby to wszystko odeszło do lamusa.
Jedną z największych bolączek pediatrii są niedobory specjalistów. Średnia wieku dolnośląskiego pediatry wynosi 58 lat. Co roku ubywa o ok. 20 tych specjalistów – lekarze umierają lub przechodzą na emeryturę, a na ich miejsce przychodzi coraz mniej nowych. Pediatria nie jest specjalizacją cieszącą się dużym zainteresowaniem wśród młodych lekarzy. A jeśli już się na nią decydują, wolą pracować w przychodniach POZ, gdzie nie ma nocnych dyżurów, weekendy ma się wolne, a zarabia się relatywnie więcej.
– Stopniowy odpływ kadry medycznej jest katastrofalny i jeśli nie zmieni się systemu, w niedalekiej przyszłości naprawdę nie będzie miał kto leczyć dzieci – dodaje dr Willak-Janc.
Rozwój pediatrii w strategii Uniwersytetu Medycznego we Wrocławiu
Senat Uniwersytetu Medycznego we Wrocławiu w lutym br. uchwalił strategię uczelni na lata 2021-2028. Jako cel strategiczny w obszarze klinicznym określono „stworzenie ośrodka klinicznego, w oparciu o działalność naukową i dydaktyczną Uniwersytetu, o krajowej i europejskiej sile oddziaływania w wybranych dziedzinach medycyny”. Jedną z nich jest pediatria, co wiąże się z pozyskaniem funduszy i rozpoczęciem budowy Instytutu Pediatrii do roku 2024. W ramach jednego z celów operacyjnych strategia UMW zakłada opracowanie i wdrożenie Uniwersyteckiego Programu Rozwoju Pediatrii od roku 2022.

|
|
Onkologia w trosce o pacjenta |
|
Informacja prasowa 26.05.2022
Onkologia w trosce o pacjenta
Przyszłością onkologii są wyspecjalizowane ośrodki, zapewniające pacjentom kompleksową opiekę i dostęp do nowoczesnych metod leczenia chorób nowotworowych. Konieczna jest ścisła współpraca wiodących, wielospecjalistycznych jednostek, a na Dolnym Śląsku są to Uniwersytecki Szpital Kliniczny we Wrocławiu i Dolnośląskie Centrum Onkologii, Pulmonologii i Hematologii. Potencjał wybitnych specjalistów reprezentujących oba ośrodki pozwala na rozpoczęcie wspólnego projektu, obejmującego kompleksową prewencję i poprawę rozpoznawania i leczenia chorób nowotworowych. Takie wnioski zdominowały dyskusję w gronie ekspertów podczas konferencji naukowej „Onkologia – w trosce o pacjenta – nowe terapie, nowe możliwości”, zorganizowanej przez Uniwersytet Medyczny we Wrocławiu 26 maja br.
Postęp w leczeniu chorób nowotworowych w ostatnich latach jest imponujący, ale jednocześnie wciąż rośnie liczba zachorowań.
– Choroby nowotworowe są drugą przyczyną zgonów, zaraz po chorobach układu krążenia – podkreślał prorektor ds. nauki UMW prof. Piotr Dzięgiel, podczas otwarcia konferencji. – Wiele wskazuje na to, że wkrótce znajdą się one na pierwszym miejscu.
„Wierzę (…), że wspólny potencjał wybitnych specjalistów reprezentujących UMW i DCOPiH pozwoli na rozpoczęcie wspólnego projektu, obejmującego kompleksową prewencję i poprawę rozpoznawania i leczenia chorób nowotworowych. Mamy potencjał, żeby myśleć o dużych projektach prewencyjnych, które obejmą populację Dolnego Śląska, o wspólnych zdigitalizowanych bazach danych, o wspólnym biobanku, o wykorzystaniu sztucznej inteligencji do optymalizacji diagnostyki, o personalizowanej medycynie, o wykorzystaniu dostępnych narzędzi, takich jak robotyka, o inicjowaniu wspólnych badań klinicznych, czy w końcu medycynie translacyjnej obszarze onkologii. Wszystko po to, żeby nasi chorzy żyli dłużej i lepiej” – napisał rektor UMW prof. Piotr Ponikowski w liście do uczestników konferencji.
Najnowsze i najskuteczniejsze możliwości terapeutyczne w leczeniu nowotworów przedstawili: prof. Ewa Carrier (Vice President, Clinical Development Oncology and Fibrosis Program FibroGen, Inc., absolwentka Uniwersytetu Medycznego we Wrocławiu), prof. Wojciech Kielan i dr Julia Rudno-Rudzińska z Katedry i Kliniki Chirurgii Onkologicznej UMW i USK, prof. Stefan Anker (Charité University, Instytut Chorób Serca UMW), prof. Tomasz Wróbel z Katedry i Kliniki Hematologii, Nowotworów Krwi i Transplantacji Szpiku UMW i USK, prof. Rafał Matkowski i dr Aleksandra Łacko z Katedry Onkologii UMW i DCOPiH, dr hab. Bartosz Małkiewicz z Uniwersyteckiego Centrum Chirurgii Robotycznej.
– Po wysłuchaniu tych prezentacji jestem zbudowany, także tym, jak wiele można osiągnąć nawet przy pomocy prostych technologii – powiedział po wykładach Janusz Cieszyński, pełnomocnik rządu ds. cyberbezpieczeństwa i były wiceminister zdrowia. Jednocześnie podkreślił konieczność rozwoju telemedycyny, dzięki której można poprawić dostęp pacjentów do konsultacji specjalistów nawet z gabinetu lekarza podstawowej opieki zdrowotnej w małej miejscowości. Właśnie kwestia dostępu do opieki medycznej na wysokim poziomie każdego mieszkańca regionu jest przedmiotem troski władz samorządowych:
– Mamy tu do czynienia z pewnym dysonansem – przyznał wicemarszałek województwa Marcin Krzyżanowski. – Z jednej strony rozwinięta medycyna wielospecjalistyczna, a z drugiej dostęp do niej dla pacjentów z małych miejscowości. Mamy świadomość, że nie wszystko da się zrobić wszędzie i pewne procedury medyczne muszą być skoncentrowane, stąd idea budowy nowego szpitala onkologicznego. Jednocześnie tam, gdzie to możliwe, chcemy wspierać ośrodki subregionalne.
Mniejsza odległość od miejsca zamieszkania do szpitala nie jest wartością samą w sobie, szczególnie w onkologii. Wskazują na to statystyki, przedstawione przez prof. Matkowskiego, dotyczące liczby zabiegów chirurgicznych w poszczególnych ośrodkach regionu. Niektóre z nich wykonują po kilka rocznie operacji onkologicznych. W takiej sytuacji nie ma mowy o dużym doświadczeniu, więc trudno się dziwić, że większość pacjentów z regionu chce się leczyć we Wrocławiu.
Dyrektor DCOPiH prof. Adam Maciejczyk zrelacjonował trudności przy zbieraniu danych do pilotażowego programu Krajowej Sieci Onkologicznej, a p.o. dyrektor USK Jakub Berezowski podkreślił ogromny potencjał USK w leczeniu chorób onkologicznych.
– W regionie jest miejsce zarówno dla dużego ośrodka onkologicznego, jak i dla onkologii w wielospecjalistycznym szpitalu, jakim jest USK – ocenił Berezowski. – Znaczące pole współpracy otwierają też projekty naukowe, jak te realizowane w Uniwersyteckim Centrum Wsparcia Badań Klinicznych, w tym finansowane z Agencji Badań Medycznych.
Prof. Tomasz Szydełko, kierownik Uniwersyteckiego Centrum Urologii USK i krajowy konsultant w dziedzinie urologii przypomniał, że 80 proc. działalności tej jednostki to onkologia urologiczna, głównie leczenie nowotworów gruczołu krokowego (prostaty, stercza), pęcherza moczowego i nerki.
- Przed nami rozwój chirurgii robotycznej – dodał prof. Szydełko. – Nie mamy wyjścia, na świecie w uroonkologii roboty są standardem, u nas wciąż zbyt mało pacjentów z nowotworami układu moczowego i płciowego ma wykonywane zabiegi tą techniką.
W dyskusji na temat bolączek i niedoborów w dziedzinie onkologii przewijał się problem braków kadrowych. Wśród specjalistów, których dramatycznie brakuje w całym kraju, znajdują się patolodzy.
– Patologia jest szarą eminencją medycyny, ale bez naszego rozpoznania nie istnieje żadna terapia – zauważyła prof. Agnieszka Hałoń, kierownik Zakładu Patologii Klinicznej UMW. – Tymczasem w całej Polsce pracuje 340 patologów, a na Dolnym Śląsku jest nas 21. W USK pięciu patologów ogląda 75 tysięcy szkiełek rocznie.
Uczestnicy konferencji byli zgodni co do tego, że nie pomoże dostęp do najwybitniejszych specjalistów i najnowszych technologii bez dobrze działającego systemu badań przesiewowych. Jeśli pacjenci nadal będą trafiać do specjalistów w zawansowanych stadiach raka, możliwości ich skutecznego leczenia nadal będą ograniczone.
Prof. Rafał Matkowski przedstawił dane dotyczące screeningu w kierunku raka piersi.
– 50 proc – taki był najwyższy odsetek udziału pacjentek w screeningu w Polsce, ale i to to już przeszłość – mówił prof. Matkowski. – Obecnie, po likwidacji ośrodków koordynujących i zaprzestaniu wysyłania zaproszeń, mamy poziom ok. 30-procentowy. W naszym regionie sytuacja wygląda nieco lepiej: we Wrocławiu osiągnęliśmy 40 proc, a na Dolnym Śląsku 37 proc. Tylko my nadal wysyłamy zaproszenia. Tymczasem np. w Szwecji w badaniach przesiewowych bierze udział nawet 80 proc. pacjentów. Profilaktyka i edukacja to obszary, których nie można zaniedbywać.
Skuteczność sprawnego systemu badań przesiewowych widać także w leczeniu innych nowotworów:
– W Polsce zaledwie 10-15 proc. przypadków raka żołądka rozpoznajemy we wczesnych stadiach, a zdecydowana większość pacjentów trafia do nas za późno – podkreślił prof. Wojciech Kielan, szef Kliniki Chirurgii Ogólnej i Chirurgii Onkologicznej USK, zajmującej się przede wszystkim chirurgią przewodu pokarmowego. – W Japonii, gdzie przywiązuje się ogromna wagę do badań przesiewowych, jest odwrotnie: ok. 80 proc. przypadków rozpoznawanych jest na wczesnym etapie choroby.
|
|
|