|
Uniwersyteckie Centrum Neurologii i Neurochirurgii USK we Wrocławiu chce być pierwszym w Polsce referencyjnym oddziałem udarowym z europejskim certyfikatem |
|
Uniwersyteckie Centrum Neurologii i Neurochirurgii USK
we Wrocławiu chce być pierwszym w Polsce
referencyjnym oddziałem udarowym z europejskim certyfikatem
Skrócenie czasu hospitalizacji, rozwój onkologii neurologicznej, ale przede wszystkim – pierwszy w Polsce referencyjny oddział udarowy z certyfikatem europejskim – to cele, które postawili sobie neurolodzy i neurochirurdzy Uniwersyteckiego Szpitala Klinicznego. Działające dotychczas oddzielnie kliniki łączą się w Uniwersyteckie Centrum Neurologii i Neurochirurgii (UCNiN). Chcą awansować do europejskiej ekstraklasy w leczeniu udarów. To kolejny element zmian organizacyjnych w ramach projektu RozwijaMY, który jest realizowany od początku lipca w Uniwersyteckim Szpitalu Klinicznym i Uniwersytecie Medycznym we Wrocławiu.
Neurolodzy w Uniwersyteckim Centrum Neurologii i Neurochirurgii
– W Uniwersyteckim Szpitalu Klinicznym we Wrocławiu funkcjonuje bardzo sprawnie działający model leczenia udarów. Skutkuje to tym, że już dziś USK wykonuje prawie dwukrotnie więcej tych zabiegów, niż zakładają europejskie zalecenia na rok 2030 określające minimalny poziom liczby wykonywanych tromboliz. To ogromny powód do satysfakcji dla nas, a przede wszystkim korzyść dla pacjenta – podkreśla dr hab. Sławomir Budrewicz, prof. UMW organizujący nową jednostkę.
Tylko w 2023 roku w Klinice Neurologii leczonych było ponad 4000 pacjentów, a w przychodniach przyklinicznych pojawiło się prawie 6200 chorych. Najwięcej przyjęć stanowią zmagający się z udarami mózgu. Uniwersytecki Szpital Kliniczny jeszcze do niedawna był jedynym na Dolnym Śląsku ośrodkiem, który stosował trombektomię, czyli mechaniczne usunięcie zakrzepu z dużych naczyń mózgowych. O tym, jak wielki jest to problem mówią same liczby. W 2023 roku do kliniki przy ul. Borowskiej trafiło 550 pacjentów z udarem niedokrwiennym. 27 procent tych chorych było leczonych metodą trombolizy, dzięki której udaje się farmakologicznie rozpuścić zator. Z kolei trombektomię zastosowano w tym czasie u 270 chorych, co dla wielu z nich oznacza życie bez niedowładów, które zwykle są konsekwencją udaru.
To między innymi dzięki temu, USK we Wrocławiu jest gotowe, by aplikować o certyfikat Europejskiego Towarzystwa Udarowego dla referencyjnego oddziału udarowego.
– Mamy bardzo duże szanse na dołączenie do ekstraklasy ośrodków leczących udary, a takiego ośrodka w Polsce jeszcze nie ma – dodaje prof. Budrewicz, – Zwłaszcza, że jako nieliczni dysponujemy wysokospecjalistycznym zespołem, który pozwala sprostać standardom certyfikatu – neurologów, neurochirurgów, kardiologów, angiochirurgów i intensywistów w jednym miejscu, a w tym unikalnym unitem neurochirurgicznym na oddziale intensywnej terapii.
Uniwersytecki Szpital Kliniczny jest też wiodącym ośrodkiem na Dolnym Śląsku, a w niektórych przypadkach także w kraju, pod względem realizacji programów lekowych w neurologii. Liczby mówią same za siebie. Z programów lekowych korzysta aż 900 pacjentów.
– Dużą grupę tych chorych stanowią młode osoby, robimy wszystko, by dzięki nowoczesnym lekom, mogli normalnie funkcjonować zawodowo i społecznie – podkreślają eksperci Uniwersyteckiego Centrum Neurologii i Neurochirurgii.
Neurochirurdzy w Uniwersyteckim Centrum Neurologii i Neurochirurgii
USK we Wrocławiu jest już po pierwszych próbach testowania algorytmu naukowego sztucznej inteligencji, przeznaczonego do monitorowania śródoperacyjnego w neurochirurgii. Testowane rozwiązanie to kierunek, w którym będzie rozwijać się Centrum.
– Już dziś nasze bogate instrumentarium pozwala nam na realizację skomplikowanych zabiegów z obszaru naczyniowego, neuroonkologicznego czy operacji kręgosłupa, ale wierzymy, że można to robić jeszcze sprawniej. Dlatego pozyskujemy dla naszego ośrodka nowoczesne urządzenia wykorzystujące sztuczną inteligencję, które mogą być stosowane zarówno w neurochirurgii jak i neurologii m.in. przy rehabilitacji poudarowej – tłumaczy dr Maciej Miś, kierujący Oddziałem Klinicznym Neurochirurgii USK i podkreśla. – Będziemy także starali się zaimplementować w procedurę już przez nas wykonywaną tj. DBS (z ang. Deep Brain Stimulation, czyli elektrostymulację mózgu), algorytmy sztucznej inteligencji, które pozwolą jeszcze precyzyjniej programować stymulatory chorych na Parkinsona, czy też z drżeniem samoistnym.
Dr Maciej Miś, który od lipca kieruje Oddziałem Klinicznym Neurochirurgii przyznaje, że neurochirurgia naczyniowa jest kolejnym kierunkiem rozwoju Centrum. Dzięki dotychczasowemu doświadczeniu chciałby skoncentrować się na leczeniu tętniaków oraz malformacji naczyniowych mózgu.
– Tętniaki mózgu, które mogą prowadzić do groźnych krwotoków, oraz malformacje naczyniowe, stanowiące nieprawidłowe połączenia naczyń krwionośnych mogą z powodzeniem być operowane w naszym ośrodku w jeszcze szerszym zakresie – zaznacza dr Miś. – Mamy w zespole wysoko wykwalifikowanych neurochirurgów, korzystających z nowoczesnych technologii, dzięki którym możliwe jest zapewnienie pacjentom najwyższego standardu opieki i szansy na pełny powrót do zdrowia.
Dr Maciej Miś znany jest z nowatorskich rozwiązań. Wspólnie ze swoim bratem – lekarzem radiologiem – opracowali metodę leczenia tętniaków mózgu bez konieczności otwierania czaszki, znaną na całym świecie pod nazwą „Teddy Bear Technic”. Jego powrót do Uniwersyteckiego Szpitala Klinicznego pozwoli zaoferować jeszcze więcej możliwości leczenia chorym z udarami.
Współpraca i koordynacja
– Naszym celem jest zapewnienie pacjentom kompleksowej opieki – od rozpoznania, przez diagnostykę i kwalifikacje, po operacje oraz długoterminową opiekę – w jednym miejscu: Uniwersyteckim Centrum Neurologii i Neurochirurgii. Dzięki temu skrócimy ścieżkę leczenia, co jest dla pacjentów ogromnym ułatwieniem. Ponadto zapewniamy zintegrowane i całościowe leczenie chorób, które wymagają wiedzy zarówno z neurologii, jak i neurochirurgii. To bardzo nowoczesne konsyliarne i holistyczne podejście do chorego – tłumaczy dr Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, wyjaśniając korzyści z połączenia klinik jakie uzyskają pacjenci i jakie zadania stoją przed zespołami obu oddziałów.
– Neurochirurgia i neurologia, tak jak do tej pory, pozostają na swoich miejscach. To, co chcemy zdecydowanie poprawić, to współpraca. Jest bardzo wiele obszarów, w których oba zespoły mogą działać razem, dzięki czemu pacjent dostanie kompleksowe leczenie w jednym miejscu – dodaje dr Drozd.
Dyrektor podkreśla, że tak dzieje się np. w przypadku osób z chorobą Parkinsona, drżeniem samoistnym czy padaczką lekooporną, gdzie potrzebna jest głęboka stymulacja mózgu. Do zabiegu chorego kwalifikują i przygotowują neurolodzy, operują neurochirurdzy, a następnie długoterminowa opieka należy do zadań neurologów. Dzięki nowej strukturze Centrum, pozostają jednocześnie pod opieką poradni obu oddziałów.
– Neuronauki to obszar, który Uniwersytet Medyczny uznał za jeden z priorytetów rozwoju naukowego. Do neurologii i neurochirurgii dodajemy współpracę ze znakomicie rozwijającą się Katedrą Psychiatrii, kierowaną przez prof. Błażeja Misiaka, a także z jednostkami reprezentującymi nauki podstawowe, zlokalizowanymi w starym kampusie - i to zdefiniuje nasz cały potencjał. Cieszę się, że w planach centrum ważną rolę odgrywać będzie sztuczna inteligencja. Jej wdrożenie to nie moda, to dziś konieczność – podkreśla prof. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu.
Prof. Ponikowski dodaje, że połączenie jednostek w duże centrum pozwoli też lepiej kształcić – zarówno studentów, jak i specjalistów. – Uniwersytecki Szpital Kliniczny to wyjątkowa jednostka na mapie regionu i tej części Polski. Nie mam wątpliwości, że to na nas spoczywa odpowiedzialność zabezpieczenia najtrudniejszych i najbardziej wymagających medycznie pacjentów. Udary to potężne wyzwanie, z którym mierzy się cały system. Wzmocniliśmy zespół, zmieniamy organizację i jestem pewien, że będziemy świadkami dynamicznego rozwoju zarówno w obszarze klinicznym, jak i naukowym – mówi rektor UMW.
Plany na przyszłość? Kierunek neuroonkologia
– Dążymy do bliższej współpracy z neurochirurgami w obszarze neuroonkologii – zdradza prof. Budrewicz. – To jest konieczność, bo pacjenci z nowotworami ośrodkowego układu nerwowego wymagają zaawansowanej diagnostyki i długoterminowej opieki. W planach jest też rozwijanie neurochirurgii u dzieci. Dziś mali pacjenci z guzami mózgu szukają pomocy w Warszawie czy Katowicach, a my mamy za ścianą onkologów dziecięcych z Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK.
Dzięki reorganizacji i nowej strukturze USK ma ogromną szansę na stworzenie jednego z wiodących ośrodków neuroonkologicznych w kraju. Dziedzina ta łączy w sobie elementy neurologii, onkologii, neurochirurgii oraz patologii, a w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu już dziś te obszary są dobrze zorganizowane, w kontekście zarówno współpracy pod względem diagnostycznym, jak i leczenia farmakologicznego oraz neurochirurgicznego.
|
|
UMW i USK tworzą Instytut Chorób Wewnętrznych – to wielospecjalistyczna jednostka, jakiej dotąd nie było |
UMW i USK tworzą Instytut Chorób Wewnętrznych
– to wielospecjalistyczna jednostka, jakiej dotąd nie było
Powołanie Instytutu Chorób Wewnętrznych i przeprowadzka Kliniki Alergologii i Chorób Wewnętrznych – to kolejne elementy zmian organizacyjnych w ramach projektu RozwijaMY, które wprowadzają usprawnienia w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu (USK) i na Uniwersytecie Medycznym we Wrocławiu (UMW). Klinika Alergologii USK jako wiodący ośrodek w Polsce prowadzi immunoterapię na jad owadów, jest także jednym z sześciu ośrodków w Polsce zajmujących się leczeniem dziedzicznego obrzęku naczynioruchowego.
Instytut Chorób Wewnętrznych to największa jednostka, jaka powstała od 1 lipca 2024 r. w UMW i USK. Obejmie w USK osiem obszarów klinicznych: alergologię, angiologię, diabetologię, endokrynologię, gastroenterologię, geriatrię, nefrologię i reumatologię. Łącznie stanowi to 230 łóżek. Do Instytutu Chorób Wewnętrznych (IChW) należy również, w aspekcie działalności naukowej i dydaktycznej, Katedra i Klinika Pulmonologii i Nowotworów Płuc.
Wszystkie dotychczasowe kliniki zyskały w nazwie rozszerzenie „choroby wewnętrzne”.
Jak mówi prof. dr hab. Piotr Wiland, p.o. Dyrektor Instytutu Chorób Wewnętrznych, połączenie w jeden organizm, to zmiana filozofii zarządzania i organizacji.
– Chcemy skoordynować szereg działań prowadzonych dotąd w rozproszeniu w poszczególnych jednostkach – tłumaczy prof. Wiland i dodaje. –
Instytut Chorób Wewnętrznych ma być miejscem współpracy, bazą wspólnych badań naukowych, zajęć dydaktycznych oraz przede wszystkim skoordynowanej, wielodyscyplinarnej opieki nad pacjentami. Zakres działania jest ogromny, dlatego w kolejnych tygodniach chcemy opowiadać o zadaniach i osiągnięciach poszczególnych klinik.
Podczas czwartkowego briefingu, 4 lipca przedstawiono Klinikę Alergologii i Chorób Wewnętrznych, którą kieruje
dr n. med. Robert Pawłowicz. Klinika działająca jeszcze w „starym kampusie” przy ul. Pasteura, już dziś może pochwalić się nowoczesnymi metodami leczenia z wykorzystaniem leków biologicznych i programów lekowych dostępnych w nielicznych ośrodkach w Polsce. Wkrótce zmieni swoją lokalizację, dzięki czemu pacjenci będą mogli być hospitalizowani w obiekcie oferującym szersze możliwości niż dotychczasowy zabytkowy kampus, dodatkowo z dostępem do specjalistów z wielu obszarów w jednym miejscu. Przyspieszy to diagnostykę i usprawni proces leczenia.
Ciężka astma i peruwiańskie Andy
– Spektakularne sukcesy udaje się osiągnąć między innymi w leczeniu ciężkiej postaci astmy. Zastosowanie leków biologicznych przynosi bardzo dobre efekty. Jedna z naszych pacjentek nie była zdolna do normalnego funkcjonowania, a dziś zwiedza świat i spełnia swoje marzenia – opowiada dr Robert Pawłowicz.
Wspomniana pacjentka to Renata Dobrołowicz, pielęgniarka z Legnicy. Jak sama mówi, przez 20 lat jej życie to były ciągłe pobyty w szpitalu, w tym na intensywnej terapii. Lata ciężkiego, nieskutecznego leczenia, a w efekcie konieczność korzystania z tlenoterapii przez długie godziny, przynosiły powikłania i komplikacje.
Ostatecznie pacjentka trafiła do Kliniki Alergologii USK, gdzie po przeprowadzeniu kompleksowej diagnostyki specjaliści podjęli decyzję o wdrożeniu leczenia biologicznego. Jak wspomina, poprawa była od pierwszego podania. Początkowo raz w miesiącu przyjeżdżała do Wrocławia na zastrzyk, teraz wystarczy wizyta raz na dwa miesiące. Co prawda leki będzie musiała brać do końca życia, ale życie legniczanki zmieniło się diametralnie, robi rzeczy, o których kiedyś tylko mogła pomarzyć. Rzeczywiście zdjęcia z wyprawy w peruwiańskie Andy i wejścia na Machu Picchu na wysokości blisko 2500 m.n.p.m. robią wrażenie.
– Będąc w Peru nie mogłam oprzeć się pokusie wejścia na Tęczowe Góry mające ponad 5000 m.n.p.m. Mój mąż – teoretycznie zdrowy – łapał zadyszkę, a ja czułam się świetnie. W planach mamy jeszcze między innymi Wielki Mur Chiński – zapowiada Renata Dobrołowicz.
Wszystko to brzmi nieprawdopodobnie, biorąc pod uwagę, że pani Renata kiedyś bała się pojechać do
Karpacza, bo już to było za wysoko i miała problem z oddychaniem. Dziś może normalnie funkcjonować. Pani Renata przyznaje, że dostała nowe życie.
Osy i pszczoły pod kontrolą
Klinika Alergologii USK jako wiodący ośrodek w Polsce prowadzi immunoterapię na jady owadów: os i pszczół. Odczulanie pozwala pacjentom uniknąć zagrażających życiu objawów wstrząsu anafilaktycznego po użądleniu. Lekarze starają się dopasować terapię indywidualnie do pacjenta. Poprzez diagnostykę molekularną oznaczane są bardzo szczegółowo alergeny, na które pacjent jest uczulony. Efekty leczenia są bardzo dobre, chociaż trzeba być cierpliwym, bo odczulanie trwa od trzech do pięciu lat. Rocznie we wrocławskiej klinice tej procedurze poddawanych jest kilkuset pacjentów.
HAE – obrzęk, który może zabić
Klinika Alergologii i Chorób Wewnętrznych to jeden z sześciu ośrodków w Polsce zajmujących się leczeniem dziedzicznego obrzęku naczynioruchowego. To rzadka choroba genetyczna, która powoduje u pacjentów obrzęki zlokalizowane na przykład w obrębie górnych dróg oddechowych. Wiąże się to z bardzo dużym ryzykiem utraty życia. USK w ramach leczenia biologicznego, prowadzi profilaktykę długoterminową tej choroby, tzn. pacjentom podawany jest regularnie lek, tak żeby pacjent nie doświadczał w ogóle objawów.
– To leczenie jest bardzo skuteczne, praktycznie uwalnia pacjentów od obrzęków. Jesteśmy regionalnym centrum diagnostyki i leczenia tej choroby – podkreśla kierownik kliniki dr Robert Pawłowicz.
Nadwrażliwość na leki
Kolejnym ważnym elementem działalności Kliniki Alergologii jest diagnostyka nadwrażliwości na leki oraz radiologiczne środki kontrastowe. Jest ona odpowiedzią na potrzeby pacjentów, ale i lekarzy specjalistów, którzy nie mogą wdrażać stosownego leczenia, bo ogranicza ich podejrzenie alergii na lek. Specjaliści kliniki ustalają rozpoznanie, typują leki bezpieczne dla pacjenta a także w razie potrzeby prowadzą odczulanie na lek niezbędny do terapii np. onkologicznej.
Przeprowadzka
Wkrótce klinikę czeka zmiana adresu świadczonej pomocy dla pacjentów.
– Przeprowadzka ze starego kampusu przy ul. Chałubińskiego na ul. Borowską to dla nas możliwości dalszego rozwoju, przyjmowanie większej liczby pacjentów, lepszy dostęp do nowoczesnej diagnostyki i specjalistów z różnych dziedzin – wylicza dr Pawłowicz i dodaje. – Kiedy wystąpi potrzeba konsultacji czy specjalistycznego badania nie będzie potrzeby przewożenia pacjenta. Co więcej chcemy rozwijać diagnostykę jednego dnia, dzięki czemu pacjent nie musi zostawać w szpitalu na noc. Często kilka godzin wystarczy, aby postawić wstępną diagnozę. Nie wszyscy wymagają hospitalizacji, będziemy przyjmowali na dłuższe pobyty tych najbardziej potrzebujących pomocy, a jednocześnie będziemy mogli przyjąć więcej pacjentów w ramach pobytów jednodniowych.
Tylko od początku tego roku klinika zarejestrowała około dwóch tysięcy chorych, większość w procedurze jednodniowej, która sprawdza się w wielu przypadkach. Klinika prowadzi także poradnię alergologiczną, gdzie pacjenci są poddawani dłuższej obserwacji, tak aby efekty opieki był długofalowe. Do końca wakacji Klinika Alergologii i Chorób Wewnętrznych Instytutu Chorób Wewnętrznych zacznie przyjmować pacjentów w nowej lokalizacji, w kampusie USK przy ulicy Borowskiej 213.
RozwijaMY dla pacjentów
– Projekt „RozwijaMY” to nic innego jak sprawniejsza i nowocześniejsza opieka nad pacjentami, lepiej zorganizowana dydaktyka przed– i podyplomowa, uporządkowany i interdyscyplinarny proces naukowy. Takie mamy założenia, które przyniosą szerokie korzyści dla edukacji, nauki, ale też innowacji
– mówi prof. dr hab. Dariusz Janczak,
prorektor ds. klinicznych Uniwersytetu Medycznego we Wrocławiu.
Wprowadzane zmiany to proces, który ma jeszcze bardziej wzmocnić pozycję USK.
– Uda się to tylko i wyłącznie dzięki sprawnemu zespołowi ekspertów, którzy jeszcze bardziej stawiają pacjenta w centrum naszego zainteresowania. Wspieramy trend, w którym chcemy maksymalnie skrócić pobyt pacjenta w szpitalu. Pobyty jednodniowe to kierunek, który jest możliwy do zrealizowania w bardzo wielu procedurach medycznych. Rzucamy również wyzwanie jeszcze bardziej skomplikowanym przypadkom, ponieważ coraz częściej obserwujemy tzw. wielochorobowość naszych pacjentów. Połączenie wiedzy różnych zespołów i wielu specjalizacji zdecydowanie w tym pomoże
– wyjaśnia dr Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.







|
|
Uniwersytecka dermatologia we Wrocławiu wkracza w XXI wiek |
Uniwersytecka dermatologia we Wrocławiu wkracza w XXI wiek
To będzie zupełnie nowe otwarcie. Zmieni się nie tylko zabytkowa lokalizacja, ale przede wszystkim sposób leczenia i dostępność dla pacjentów. Uniwersyteckie Centrum Dermatologii Ogólnej i Onkologicznej powstanie z dotychczasowej Katedry i Kliniki Dermatologii, Wenerologii i Alergologii, które wkrótce zostaną przeniesione do lokalizacji przy ul. Borowskiej, zyskując tym samym dostęp do wielospecjalistycznej opieki dla swoich pacjentów. To część dużego projektu „RozwijaMY”, który od 1 lipca 2024 r. zakłada m.in. zmiany w strukturach organizacyjnych jednostek Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
PUniwersyteckie Centrum Dermatologii Ogólnej i Onkologicznej zorganizuje dr hab. Alina Jankowska-Konsur. – Na całym świecie przeważa obecnie tendencja do skracania czasu hospitalizacji, co wiąże się z postępem technologii medycznej umożliwiającej szybszą i bardziej efektywną diagnostykę i leczenie, a także sprzyja zmniejszaniu ryzyka zakażeń szpitalnych. Współczesna dermatologia wpisuje się w ten trend. Pacjent dermatologiczny może i powinien być leczony przede wszystkim ambulatoryjnie lub w ramach oddziału jednodniowego i do tego chcemy zmierzać. Zamiast skupiać się – nazwijmy to potocznie – na zapełnianiu oddziału dużą liczbą łóżek, powinniśmy skoncentrować się na poszerzaniu oferty z zakresu nowoczesnych terapii lekowych i zabiegowych w ramach porad ambulatoryjnych oraz oddziału jednodniowego – wyjaśnia dr hab. Alina Jankowska-Konsur.
Zmiany, po ich przeprowadzeniu, szybko powinni odczuć pacjenci. – Przeprowadzka na Borowską daje dużo korzyści, bo tam warunki hospitalizacji dla pacjentów oraz warunki pracy dla personelu są znacznie lepsze. Zmiana jest również zgodna z ogólną tendencją światową, która promuje tworzenie dużych centrów uniwersyteckich. Skupienie wszystkich klinik w jednym miejscu znacznie usprawnia bowiem proces diagnostyczny i terapeutyczny, a także konsultacje międzyoddziałowe i międzykliniczne, które są niezbędne do efektywnej diagnostyki i terapii pacjentów – mówi Jankowska-Konsur.
– W nowym miejscu, na ul. Borowskiej, pacjenci będą mieli dostęp do lepszej infrastruktury i bardziej skoordynowanej opieki medycznej. Unikniemy też sytuacji, że pacjenci w pierwszej kolejności trafiali na SOR przy ul. Borowskiej, skąd musieli być transportowani na konsultację i to często w nocy do kliniki na ul. Chałubińskiego. Bywało i tak, że pacjent spędzał kilka godzin na SOR i w karetce, zanim otrzymał właściwą pomoc. Takich problemów już nie będzie – dodaje.
Pacjenci będą przychodzić na diagnozę i leczenie rano, a wieczorem będą mogli wracać do domu. To pozwoli na bardziej efektywne wykorzystanie zasobów kliniki i skrócenie czasu oczekiwania na leczenie, a docelowo zapewniona zostanie opieka medyczna dla jeszcze większej liczby pacjentów.
Uniwersyteckie Centrum Dermatologii Ogólnej i Onkologicznej będzie obejmować szerokie spektrum chorób skóry u dzieci, młodzieży i dorosłych. Ponadto będzie rozwijany obszar diagnostyczno-leczniczy obejmujący onkologię dermatologiczną, dermatologię estetyczną i medycynę regeneracyjną skóry oraz obszar badań innowacyjnych.
***
„RozwijaMY” - najważniejsze zmiany w skrócie:
Na Uniwersytecie Medycznym we Wrocławiu powstanie Wydział Pielęgniarstwa i Położnictwa oraz Wydział Fizjoterapii.
W Uniwersyteckim Szpitalu Klinicznym od 1 lipca powstaną:
· Instytut Chorób Wewnętrznych – będzie obejmować 8 katedr i klinik funkcjonujących na bazie USK oraz 1 katedrę funkcjonującą na bazie obcej. Obejmie 9 zakresów: alergologia, nefrologia, reumatologia, geriatria, angiologia, diabetologia, gastroenterologia, endokrynologia i pulmonologia. Nowa jednostka ma obejmować swoim zakresem działalność kliniczną, naukową i dydaktyczną.
· Uniwersyteckie Centrum Chirurgii Ogólnej i Onkologicznej – utworzone zostanie z połączenia klinik chirurgicznych, co jest naturalnym i racjonalnym ruchem, pozwalającym na lepsze wykorzystanie obecnej bazy, z położeniem jeszcze większego nacisku na chirurgię onkologiczną, w tym wspieraną robotyką;
· Uniwersyteckie Centrum Neurologii i Neurochirurgii – ma pomóc w lepszej koordynacji opieki nad pacjentami, będzie to kliniczna część wiodącego zespołu w obszarze neuronauk, który powołany został na UMW;
· Uniwersyteckie Centrum Położnictwa i Ginekologii – naturalne dokończenie rozpoczętych parę lat temu zmian w tej dziedzinie. Już dziś USK odnotowuje znaczący wzrost liczby porodów – o 20 proc. w ciągu jednego tylko roku. A co najważniejsze, ogromny wzrost satysfakcji pacjentek;
· Uniwersyteckie Centrum Dermatologii Ogólnej i Onkologicznej – powstanie z dotychczasowej katedry i kliniki, które zostaną przeniesione do lokalizacji przy ul. Borowskiej, zyskując tym samym dostęp do wielospecjalistycznej opieki dla swoich pacjentów. Te same korzyści dotyczą alergologii i geriatrii – co w kontekście wielochorobowości osób starszych nabiera kluczowego znaczenia.
|
|
USK we Wrocławiu pierwszym ośrodkiem stażowym na Dolnym Śląsku z akredytacją Polskiego Towarzystwa Psychiatrycznego |
|
USK we Wrocławiu pierwszym ośrodkiem stażowym na Dolnym Śląsku z akredytacją Polskiego Towarzystwa Psychiatrycznego
W głosowaniu zakończonym 15 czerwca 2024 roku, Komisja Akredytacyjna Zarządów Sekcji Naukowej Psychoterapii i Sekcji Naukowej Terapii Rodzin Polskiego Towarzystwa Psychiatrycznego podjęła decyzję o udzieleniu akredytacji Uniwersyteckiemu Centrum Zdrowia Psychicznego w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu. Nasz ośrodek, reprezentowany przez prof. Błażeja Misiaka, kierownika Kliniki Psychiatrii, uzyskał pełną akredytację na prowadzenie staży dla osób szkolących się w psychoterapii.
- Droga do uzyskania tej prestiżowej akredytacji była skomplikowana i wielopoziomowa – podkreśla dr Renata Wallner z Kliniki Psychiatrii USK we Wrocławiu. - Prawie roczny proces obejmował, poza złożeniem kilkunastostronicowego wniosku, kilkustopniowe recenzowanie przez ekspertów z komisji. Nie było łatwo, ale w tajnym głosowaniu członkowie komisji udzielili nam akredytacji na okres 5 lat, co oznacza, że będzie obowiązywać do połowy 2029 roku.
Uniwersytecki Szpital Kliniczny we Wrocławiu jest pierwszym i jedynym ośrodkiem na terenie Dolnego Śląska, który otrzymał taką akredytację, oraz jednym z zaledwie 14 ośrodków w Polsce. To duże wyróżnienie oraz zapewnienie najwyższych standardów edukacji i praktyki zawodowej dla przyszłych psychoterapeutów.
Standardy edukacji to również udział naszych ekspertów w międzynarodowych inicjatywach. Prof. dr hab. n. med. Błażej Misiak, kierownik Katedry i Kliniki Psychiatrii UMW oraz USK we Wrocławiu, został w maju powołany do międzynarodowego zespołu ekspertów, którzy przygotują europejski egzamin specjalizacyjny z psychiatrii. Jego pierwszą edycję zaplanowano na początek przyszłego roku.
|
|
Interwencje kardiologiczne - międzynarodowa wymiana doświadczeń w Instytucie Chorób Serca USK we Wrocławiu |
Interwencje kardiologiczne - międzynarodowa wymiana doświadczeń w Instytucie Chorób Serca USK we Wrocławiu
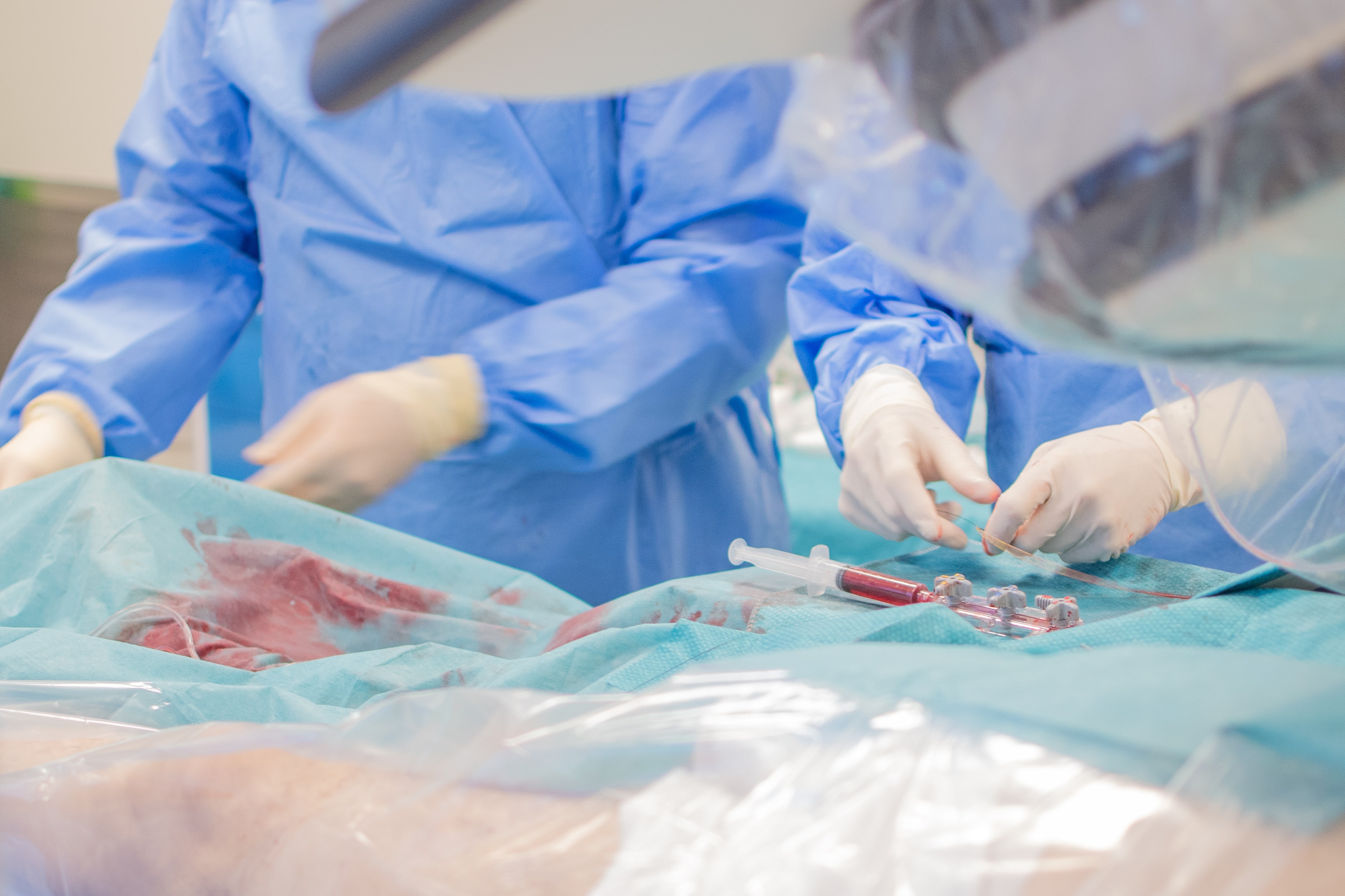
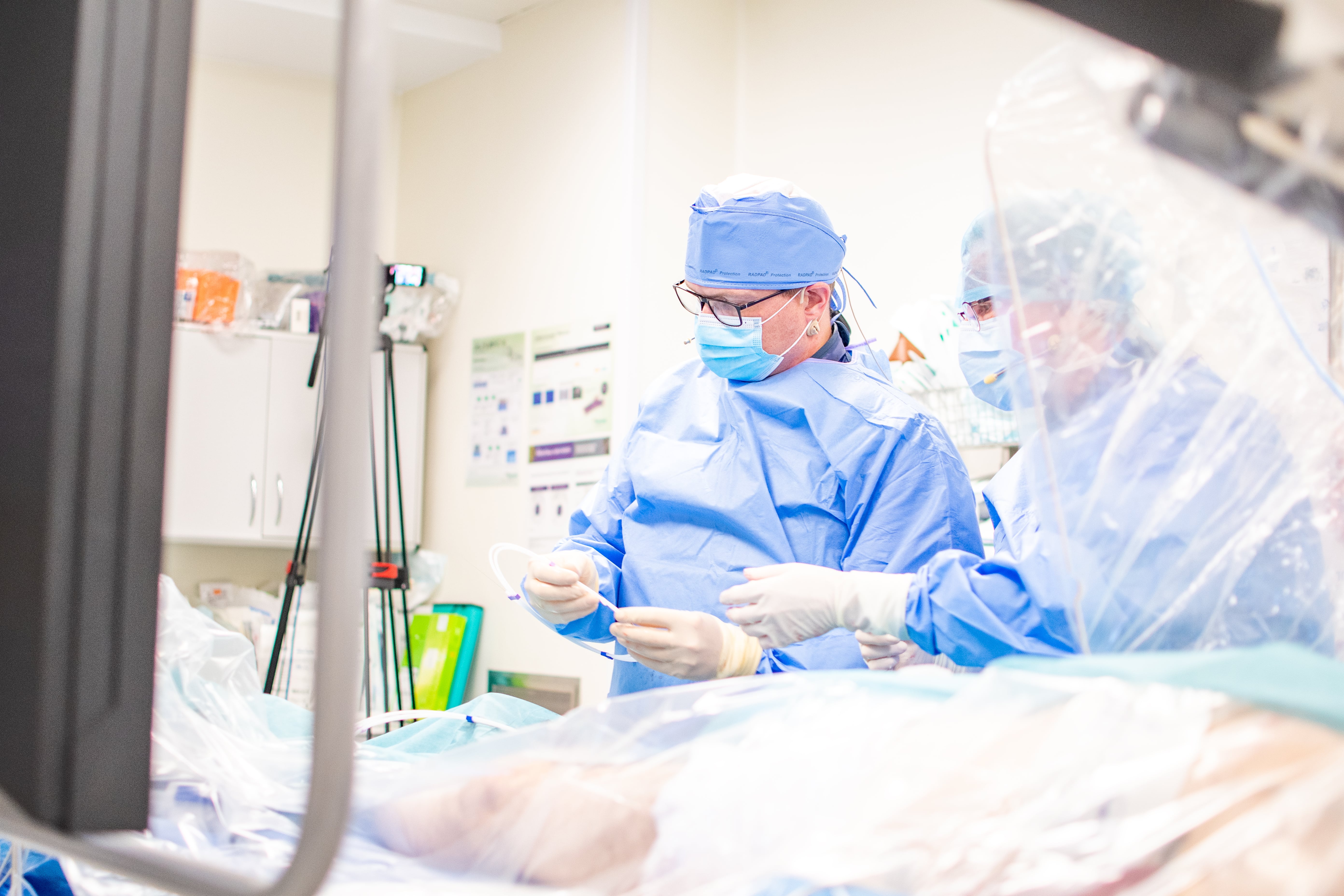
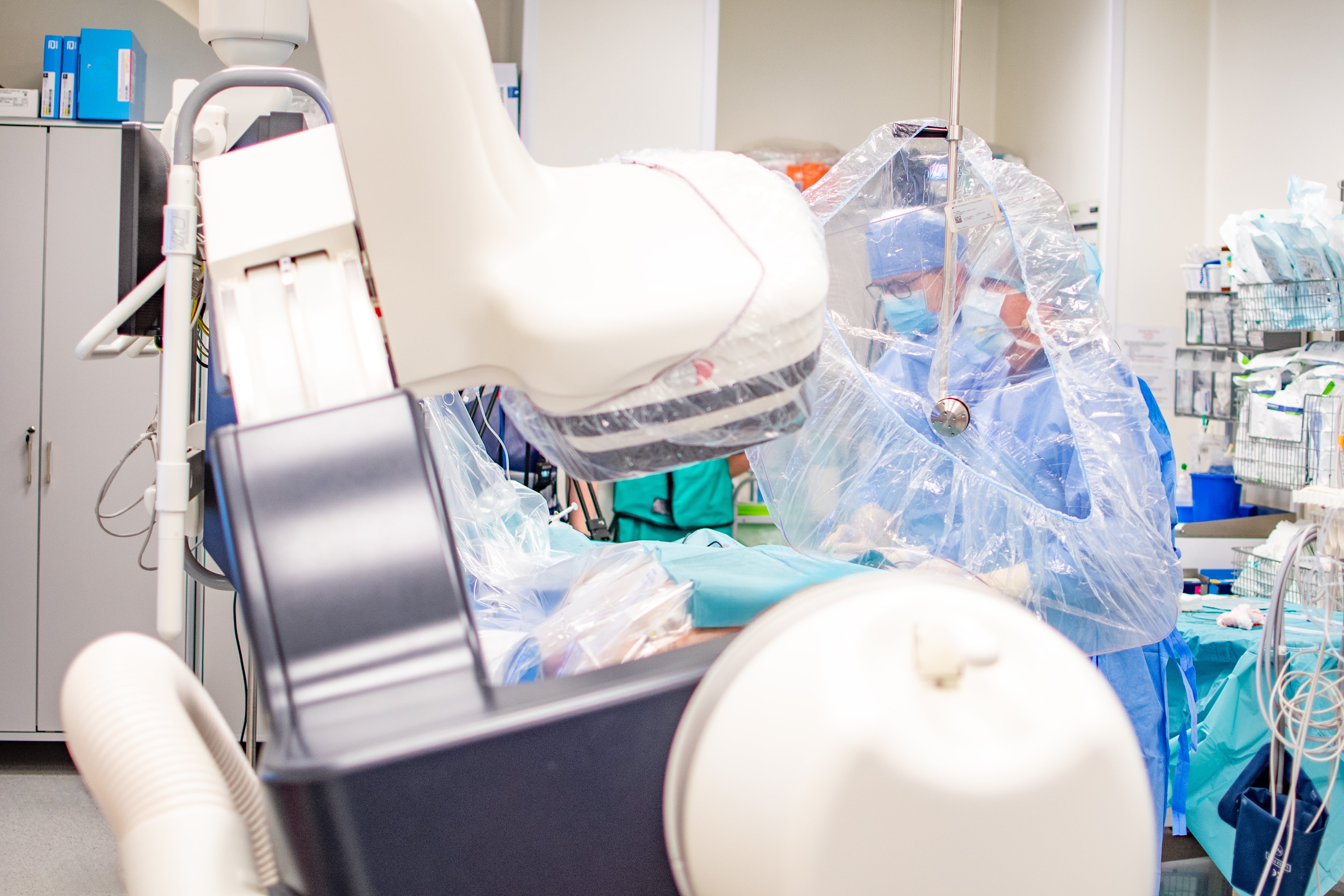
Operacje transmitowane na żywo, warsztaty i wymiana doświadczeń. O tym, jak skutecznie leczyć zwapniałe tętnice wieńcowe dyskutowało we Wrocławiu prawie 200 kardiologów interwencyjnych z całej Europy. Po raz 10. specjaliści przyjechali do stolicy Dolnego Śląska na zaproszenie Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Problem zwężonych tętnic dotyczy milionów pacjentów na całym świecie. Tylko w Polsce wykonuje się ponad 100 tys. zabiegów przezcewnikowego poszerzania tętnic wieńcowych rocznie. Szacuje się, że ok. 30% spośród tych pacjentów ma w tętnicach oprócz zwężeń również zwapnienia, a około 8% zwapnienia tak rozległe, że tradycyjne metody nie wystarczają, by je skutecznie poszerzyć. Zdaniem ekspertów poszerzanie zwapniałych tętnic wieńcowych za pomocą cewników wprowadzanych do serca, to jedno z najtrudniejszych zadań w kardiologii interwencyjnej. Mówimy o chorych najtrudniejszych, z już trudnych.
- Nie ma trudniejszych zabiegów, jeśli chodzi o poszerzanie tętnic wieńcowych, niż zwapniałe zwężenia - podkreśla prof. dr hab. Krzysztof Reczuch, kierownik Kliniki Kardiologii w Instytucie Chorób Serca w USK we Wrocławiu. - Często zachodzi konieczność zmiany strategii, bo plan, który sobie założyliśmy jest nie do zrealizowania. Trudność polega na tym, że nasze podstawowe narzędzia jak baloniki czy stenty są u tych chorych często nieskuteczne. W trakcie zabiegu może zdarzyć się tak, że baloniki pękają, a stenty, jeśli mamy mocno zwapniałe tętnice, się nie rozprężają. W najgorszym scenariuszu może dojść do pęknięcia tętnicy, co jest stanem zagrożenia życia. Dlatego trzeba znaleźć najbezpieczniejszą metodę leczenia - dodaje.
Zabiegi na żywo, warsztaty i dyskusje
W połowie czerwca po raz 10 do Wrocławia przyjechali najbardziej doświadczeni w leczeniu tych chorych kardiolodzy interwencyjni z Polski i zagranicy. Nie tylko rozmawiali, bo zawsze drugiego dnia konferencji uczestnicy mają okazję oglądać transmisje z zabiegów wykonywanych w USK, ale również dzielili się swoimi umiejętnościami i wymieniali doświadczenia. Jak tłumaczy prof. Krzysztof Reczuch pacjent, który operowany jest w trakcie transmitowanej na żywo procedury, ma okazję wziąć udział w międzynarodowym konsylium, które analizuje jego przypadek. Operator przedstawia chorego i plan zabiegu, a specjaliści z Rzymu, Rotterdamu czy Barcelony omawiają proponowaną metodę leczenia. Podczas tegorocznego spotkania były też transmitowane zabiegi z Uniwersytetu we Fryburgu. To dało możliwość porównania metod leczenia stosowanych w różnych ośrodkach.
- Strategia zabiegów w każdym przypadku była nieoczywista, dobierana indywidualnie przez różnych operatorów - zaznacza prof. Reczuch. - Wszyscy widzimy koronarografię, czyli obraz naczyń pacjenta i musimy wspólnie zdecydować jak go leczyć, a można go leczyć na 10 różnych sposobów. Koledzy w Rzymie będą leczyli sposobem A, koledzy w Salonikach B, w Wiedniu C i tak dalej i tak dalej. Chodzi o to, że podczas takiej konferencji mamy okazję na żywo, tu i teraz, przedyskutować strategię postępowania i wybrać tę najlepszą. Pokazaliśmy między innymi jak używamy wiertarki wieńcowej, wiertarki orbitalnej czy ultradźwięków znanych z urologii do kruszenia kamieni nerkowych. Inni koledzy zademonstrowali w nagranym przypadku użycie lasera.
Spotkanie we Wrocławiu to była także okazja do ćwiczeń na symulatorach pod okiem najlepszych ekspertów. Swoim doświadczeniem dzielili się między innymi dr hab. n. med. Piotr Kübler, prof. UMW, który uczył lekarzy jak prawidłowo wiercić w tętnicach wieńcowych oraz dr n. med. Agnieszka Witkowska, która pokazywała, jak wykorzystywać tomografię komputerową przy planowaniu zabiegów u pacjentów ze zwapniałymi zwężeniami. W Instytucie Chorób Serca USK we Wrocławiu specjaliści wiedzą już, że tomografia dużo lepiej uwidacznia zwapnienia, niż koronarografia, a nie jest powszechnie stosowana, ani w Polsce, ani na świecie. Natomiast w USK we Wrocławiu jest ona z powodzeniem stosowana od kilku lat.
We Wrocławiu szukamy rozwiązań i tworzymy zalecenia
Efektem spotkań we Wrocławiu są zalecenia dla kardiologów interwencyjnych w Europie i na świecie. Za tym stoi grupa ekspertów „Euro4C”, która została powołana właśnie na jednym z kongresów we Wrocławiu, 5 lat temu. Do maja tego roku przewodniczącym grupy był prof. Krzysztof Reczuch, który był pomysłodawcą i głównym organizatorem konferencji, wspólnie z profesorem wizytującym w Instytucie Chorób Serca, Mirosławem Ferencem z University Heart Center Freiburg-Bad Krozingen.



Interwencje Kardiologiczne
|
|
„RozwijaMY” nowe wydziały, instytut i centra specjalistyczne – UMW i USK zmieniają się |
|
06.06.2024 r.
„RozwijaMY” nowe wydziały, instytut i centra specjalistyczne – UMW i USK zmieniają się
Sprawniejsza i nowocześniejsza opieka nad pacjentami, lepiej zorganizowana dydaktyka przed– i podyplomowa, uporządkowany i interdyscyplinarny proces naukowy – to główne założenia planu rozwoju Uniwersytetu Medycznego i Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Plan – po otwartej dla wszystkich członków społeczności dyskusji – w czwartek 6 czerwca przyjął Senat Uczelni.
– Od kilku lat w jednostkach uczelni, ale także w szpitalu w mniej i bardziej formalnych gronach dyskutowaliśmy o tym co zrobić, by Uniwersytecki Szpital Kliniczny był jednym z najlepszych w tej części Europy. Konieczność zmian zapowiadałem w kampanii wyborczej i mandat, który otrzymałem od wyborców potwierdził moje przypuszczenie, że to konieczne dla naszego rozwoju. Uniwersytet Medyczny we Wrocławiu – dziś najlepsza polska uczelnia medyczna w zagranicznych rankingach – w ostatnich latach wykonał wiele pracy, a efekty tego są widoczne. Obecnie stawiamy akcent na rozwój szpitala – wielospecjalistycznego, dobrze wyposażonego, kluczowego dla prowadzonej przez nas działalności dydaktycznej, naukowej i oczywiście dla pacjentów – tłumaczy prof. Piotr Ponikowski , rektor Uniwersytetu Medycznego we Wrocławiu i podkreśla, że nie tylko jako osoba zarządzająca uczelnią, ale przede wszystkim lekarz, nie ma też wątpliwości, że są to zmiany, które pozytywnie wpłyną na opiekę i możliwości leczenia zapewniane pacjentom.
– W ostatnich miesiącach miałem możliwość obserwować działania czołowych szpitali klinicznych. Medycyna się zmieniła, sztuczna inteligencja rewolucjonizuje diagnostykę, zaczyna być standardem w pewnych działaniach. To jedno z największych wyzwań przed jakimi dziś stoimy, dlatego tak ważne jest dla nas zmienianie standardów kształcenia, by wprowadzać te zagadnienia do nauczania przyszłych pracowników systemu ochrony zdrowia – podkreśla prof. Piotr Ponikowski
„RozwijaMY – dla pacjenta” – lepsza koordynacja opieki i nowe centra medyczne
W czwartek 6 czerwca Senat UMW przyjął decyzję o utworzeniu Instytutu Chorób Wewnętrznych, który zintegrowany będzie z dziewięcioma katedrami oraz klinikami i bazować będzie na około 230 łóżkach.
– To pacjent jest w centrum naszego zainteresowania. Zintegrowanie wiedzy i dzielenie się doświadczeniem przyniesie wymierne korzyści, dla osób, które leczymy. Naszym podstawowym celem powinno być maksymalne skrócenie pobytu pacjenta w szpitalu. Pobyty jednodniowe rozwiązują wiele problemów i w wielu procedurach mogą być zastosowane. Łóżka nie leczą – trzeba to uświadamiać i lekarzom, i pacjentom. Stawiamy na współpracę różnych zespołów i różnych specjalizacji, bo współpraca wszystkim po prostu się opłaca. Realizujemy proces, który zamiast dzielić, łączy – wyjaśnia Marcin Drozd , dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Według planu powstaną ponadto cztery wyspecjalizowane uniwersyteckie centra, które będą skoncentrowane na leczeniu szerokiego spektrum chorób chirurgicznych, onkologicznych, ginekologicznych, dermatologicznych oraz związanych z neuronauką.
„RozwijaMY – dla nauki i edukacji”
Rok akademicki 2024/2025 Uniwersytet Medyczny rozpocznie z nową strukturą. Na uczelni powstaną dwa kolejne wydziały: Pielęgniarstwa i Położnictwa oraz Fizjoterapii. UMW jest pierwszą uczelnią medyczną w Polsce, na której pielęgniarki i położne będą się kształcić w osobnym wydziale. W jego skład wejdzie także Katedra Ratownictwa Medycznego. Ponadto uruchomione zostaną studia w języku angielskim na kierunku pielęgniarskim. Zmodyfikowana zostanie struktura Wydziału Nauk o Zdrowiu, którego ważnym elementem staną się nowe technologie w medycynie.
Modyfikacje te wynikają z konieczności dostosowania systemu edukacyjnego do nowych wyzwań w ochronie zdrowia i potrzeb społecznych. Celem UMW jest podnoszenie standardów kształcenia kadr medycznych, co w przyszłości przełoży się wprost na poprawę jakości życia pacjentów i wzmocnienie systemu ochrony zdrowia. Temu samemu celowi podporządkowane jest dążenie do rozwoju naukowego pracowników UMW, co ułatwić mają zmiany strukturalne.
***
„RozwijaMY” - najważniejsze zmiany w skrócie:
Na Uniwersytecie Medycznym we Wrocławiu powstanie Wydział Pielęgniarstwa i Położnictwa oraz Wydział Fizjoterapii.
W Uniwersyteckim Szpitalu Klinicznym powstaną:
- Instytut Chorób Wewnętrznych – będzie obejmować 8 katedr i klinik funkcjonujących na bazie USK oraz 1 katedrę funkcjonującą na bazie obcej. Obejmie 9 zakresów: alergologia, nefrologia, reumatologia, geriatria, angiologia, diabetologia, gastroenterologia, endokrynologia i pulmonologia. Nowa jednostka ma obejmować swoim zakresem działalność kliniczną, naukową i dydaktyczną.
- Uniwersyteckie Centrum Chirurgii Ogólnej i Onkologicznej – utworzone zostanie z połączenia klinik chirurgicznych, co jest naturalnym i racjonalnym ruchem, pozwalającym na lepsze wykorzystanie obecnej bazy, z położeniem jeszcze większego nacisku na chirurgię onkologiczną, w tym wspieraną robotyką;
- Uniwersyteckie Centrum Neurologii i Neurochirurgii – ma pomóc w lepszej koordynacji opieki nad pacjentami, będzie to kliniczna część wiodącego zespołu w obszarze neuronauk, który powołany został na UMW;
- Uniwersyteckie Centrum Położnictwa i Ginekologii – naturalne dokończenie rozpoczętych parę lat temu zmian w tej dziedzinie. Już dziś USK odnotowuje znaczący wzrost liczby porodów – o 20 proc. w ciągu jednego tylko roku. A co najważniejsze, ogromny wzrost satysfakcji pacjentek;
- Uniwersyteckie Centrum Dermatologii Ogólnej i Onkologicznej – powstanie z dotychczasowej katedry i kliniki, które zostaną przeniesione do lokalizacji przy ul. Borowskiej, zyskując tym samym dostęp do wielospecjalistycznej opieki dla swoich pacjentów. Te same korzyści dotyczą alergologii i geriatrii – co w kontekście wielochorobowości osób starszych nabiera kluczowego znaczenia.
|
|
VII Forum Jakości i Bezpieczeństwa w Ochronie Zdrowia |
|
05.06.2024 r.
Zdarzenia niepożądane, jakość i bezpieczeństwo - rozmowy o priorytetach i wyzwaniach w USK we Wrocławiu
Poznaliśmy pierwszego laureata nagrody „Jakość okiem Pacjenta”. Zespół Kliniki Pediatrii i Chorób Infekcyjnych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu został wyróżniony za największą zwrotność ankiet wśród Klinik w szpitalu i najwyższą ocenę, w których pacjenci mieli okazję ocenić jakość świadczonych przez Klinikę usług. Wręczenie statuetki rozpoczęło środowe VII Forum Jakości i Bezpieczeństwa w Ochronie Zdrowia, zorganizowane przez USK we Wrocławiu.
Trudny temat zdarzeń niepożądanych nie przysporzył problemów w rozmowach ekspertów, którzy spotkali się w ramach konferencji. Tegoroczna edycja wydarzenia, będąca kontynuacją wieloletnich działań, koncentrowała się również na zagadnieniach związanych z zapewnieniem najwyższych standardów jakości i bezpieczeństwa w opiece zdrowotnej.
W inauguracyjnym przemówieniu dr Marcin Drozd, dyrektor USK we Wrocławiu podkreślił, że dynamiczny rozwój medycyny wymaga nieustannego wprowadzania nowych technologii oraz skomplikowanego sprzętu medycznego.
- Złożoność procesu diagnostycznego oraz rosnąca liczba wysokospecjalistycznych procedur zwiększają ryzyko nieprawidłowości. Kluczowa jest tu umiejętność wyciągania wniosków z niepowodzeń i wdrażania rozwiązań zapobiegających ich powtórzeniu - zaznaczył dr Marcin Drozd. - Współpraca między jednostkami całego systemu ochrony zdrowia jest niezbędna.
Nagroda dla najlepszych okiem pacjenta
Przedstawiciele systemu ochrony zdrowia zgodnie podkreślają, że satysfakcja pacjenta oraz wyrażona przez niego opinia jest najlepszym sposobem na rozwój szpitala i zapewnienie najwyższej jakości usług.
- Jednym ze wskaźników jakości dla pacjenta, jest możliwość wyrażenia swojej opinii, a jednym z narzędzi do tego jest ankietowanie. Najważniejsze by rozmawiać o jakości, zarażali się nią i dzielili dobrymi praktykami - zwróciła uwagę Agnieszka Pietraszewska-Macheta, Dyrektor Centrum Monitorowania Jakości w Ochronie Zdrowia w Centrum Monitorowania Jakości.
- Absolutnie się z tym zgadzam i dokładam jeszcze jeden element: opinia pacjenta pozwala nam również zaobserwować nasze wewnętrzne, często drobne, ale jakże ważne dobre praktyki. Takie, które sprawiają, że pacjent czuje się w naszym szpitalu dobrze, komfortowo i bezpiecznie - mówiła Agnieszka Zdęba-Mozoła, z-ca Dyrektora ds. Personalnych i Jakości.
Ustanowiona przez Dyrektora USK we Wrocławiu nagroda „Jakość okiem Pacjenta” ma za zadanie docenić dobre praktyki w szpitalu poprzez nagrodzenie kliniki, która uzyska najwyższą zwrotność ankiet satysfakcji pacjenta i najwyższą ocenę przyznaną przez tych pacjentów.
Pierwsze wyróżnienie otrzymał Zespół Kliniki Pediatrii i Chorób Infekcyjnych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Nagrodę odebrali prof. dr hab. Leszek Szenborn, kierownik Kliniki Pediatrii i Chorób Infekcyjnych USK we Wrocławiu wraz z mgr Dorotą Polańską, pielęgniarką oddziałową z Kliniki.
- To wielka satysfakcja. Mam wielkie szczęście do dobrych ludzi, z którymi współpracuję. Osiągnęliśmy to wspólnie, ale z pewnością nie jesteśmy wyjątkiem w naszym szpitalu, bo jest tu bardzo dużo wspaniałych oddziałów - mówił po otrzymaniu nagrody prof. Szenborn. - Jakość jest tak naprawdę oceniana po czasie. Proszę zwrócić uwagę, że rodzice chorego dziecka są w wielkim stresie. Choroba dziecka to problem całej rodziny. Dokładamy wszelkich starań by rozmawiać z pacjentami i uzmysławiać pacjentów o konieczności dbania o siebie przez całe życie.
Kluczem raportowanie
Jak przypomniał prof. dr hab. Dariusz Janczak, prorektor ds. Klinicznych UMW, już prawie 20 lat temu - w 2005 roku - Światowy Sojusz na Rzecz Bezpieczeństwa Pacjentów opublikował projekt wytycznych WHO dotyczących systemów raportowania zdarzeń niepożądanych i uczenia się – „od informacji do działania”. Celem projektu było zwiększenie świadomości, postęp we wdrażaniu i stosowaniu systemów raportowania i uczenia się dotyczących bezpieczeństwa pacjentów. Na podstawie argumentów przemawiających za tym, że ważne jest wyciąganie wniosków z niepowodzeń w świadczeniu opieki, w wielu krajach świata i Europy zaczęto ustanawiać systemy raportowania zdarzeń niepożądanych na poziomach: placówki lub organizacji opieki zdrowotnej, krajowego systemu opieki zdrowotnej, grup lekarzy, pielęgniarek. Kluczowym elementem była edukacja i stałe podnoszenie kwalifikacji personelu medycznego. Regularne szkolenia z zakresu nowych metod leczenia, procedur bezpieczeństwa oraz zarządzania ryzykiem, które pozwalają na zminimalizowanie błędów.
- Doświadczenia różnych krajów pokazują, iż samo funkcjonowanie systemów raportowania zdarzeń niepożądanych, jak również świadomość personelu medycznego na temat istotności ich zgłaszania oraz analizy i wdrażania działań naprawczych pozwalają na stałe doskonalenie świadczonych przez szpitale usług - mówił prof. dr hab. Dariusz Janczak.
Oczekiwanie na kolejną edycję
VII Forum Jakości i Bezpieczeństwa w Ochronie Zdrowia, które zgromadziło ponad 160 uczestników z całej Polski i stanowiło nie tylko okazję do zdobycia nowej wiedzy, ale również do nawiązania współpracy i dzielenia się pomysłami na zapewnienie jakości w ochronie zdrowia. Uczestnicy forum zgodnie podkreślali, że takie spotkania są niezbędne dla ciągłego doskonalenia i zapewnienia najwyższej jakości opieki zdrowotnej w Polsce, wyrażając oczekiwanie na kolejne edycje konferencji.
Przedsięwzięcie zostało objęte honorowym patronatem prof. dr hab. Piotra Ponikowskiego, JM Rektora Uniwersytetu Medycznego we Wrocławiu. Przedsięwzięcie wspiera Polska Unia Szpitali Klinicznych oraz Centrum Monitorowania Jakości w Ochronie Zdrowia.
|
|
"MedTech czy TechMed? Driven by AI" - konferencja UMW i USK o sztucznej inteligencji w medycynie |
"MedTech czy TechMed? Driven by AI" - konferencja UMW i USK o sztucznej inteligencji w medycynie
Czy polskie szpitale są gotowe na rozwiązania AI; jakie wyzwania prawne i etyczne niesie ze sobą sztuczna inteligencja i jak przygotować do niej przyszłą kadrę medyczną – o tych problemach dyskutowali eksperci podczas konferencji "MedTech czy TechMed? Driven by AI", zorganizowanej 28 maja przez UMW i USK we Wrocławiu. Spotkanie zgromadziło blisko 300 uczestników.
– Cieszę się, że Konferencja Rektorów Akademickich Uczelni Medycznych objęła patronatem nasze wydarzenie. Myślę, że to będzie jedna z flagowych aktywności w jej ramach – powiedział rektor UMW prof. Piotr Ponikowski, witając gości. – Spotkanie, które mam przyjemność dziś otworzyć, to wielka duma dla najlepszego uniwersytetu medycznego w Polsce. Jestem przekonany, że już za rok – a nie wątpię, że to będzie cykliczne wydarzenie – powiemy jeszcze więcej, a nasze doświadczenia będą bogatsze. Dzisiejszy dzień to przełomowa chwila, także dlatego, że od nowego roku akademickiego na Wydziale Nauk o Zdrowiu otwieramy nowy kierunek kształcenia podyplomowego, związany z zastosowaniem sztucznej inteligencji.
Czy leczymy się w szpitalach przyszłości? Tytułowe pytanie tego panelu, prowadzonego przez dr. hab. Roberta Zymlińskiego, prof. UMW, wywołało sporo emocji. Reprezentująca organizacje pacjentów Dorota Korycińska wyraziła opinię, że pacjenci nie boją się nowych rozwiązań technologicznych. Większości z nich nie zauważają, a w niektórych sytuacjach są wręcz dumni, że zastosowano u nich nowoczesne leczenie. Zdaniem panelistki problem leży gdzie indziej:
– Zanim lekarz zastosuje sztuczną inteligencję, pacjent musi się do tego lekarza dostać – mówiła Korycińska, przytaczając aktualne dane o wielomiesięcznych kolejkach do różnych specjalistów. – Rozmawiamy o locie w kosmos, a tymczasem mamy poziom bryczki z poprzedniego wieku. Szczególnie dotyczy to chorych spoza dużych ośrodków, którzy najczęściej bywają wykluczeni w procesie terapii.
Anna Dzięcielak, Head of Digital & Innovation Novartis, przytoczyła kilka przykładów wdrożenia nowych rozwiązań, które m.in. ułatwiają dostęp pacjentów do medycznych procedur, przede wszystkim poprzez skracanie ścieżki diagnostycznej.
Jakub Chwiećko, prezes Medical Innovation Institute zwrócił uwagę, że sztuczna inteligencja w wielu dziedzinach już z powodzeniem działa, nie budząc kontrowersji. Ma zastosowanie np. w diabetologii. Poruszył kwestię gotowości do szerokiego stosowania AI w medycynie nie ze strony pacjentów, ale kadry medycznej. – Innowatorzy stanowią tylko 1,5 proc. społeczeństwa, większość nie lubi zmian i gdyby nie musiała, nie zmieniałaby niczego – zauważył Chwiećko.
Kolejny problem, zasygnalizowany przez praktyków, poruszyła Ewelina Barylska z Salve Medica. Dotyczy on samych nowych systemów, z których większość jest unikalna, a przez to oddzielna i nie spina się ze sobą. – Ważne, żeby budować systemy otwarte, by działały na zasadzie "wtyczki" do ogólnego systemu, a nie stanowiły osobny byt – podsumowała panelistka.
Optymistą jest dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu dr Marcin Drozd. – AI systematycznie wchodzi do medycyny na różnych etapach i musimy się do tego dobrze przygotować. Teraz ważne jest dążenie do pełnej dygitalizacji danych medycznych, bo to jest podstawa – powiedział.
ChatGPT – postęp czy podstęp? Czego uczyć, czym i kogo? – to pytanie prowadząca panel dydaktyczny dr Agnieszka Siennicka z UMW zadała przedstawicielowi głównych odbiorców ChatGPT, studentowi medycyny Mateuszowi Lickindorfowi.
– Dziwi mnie to, że sztuczna inteligencja na ogół kojarzona jest z oszukiwaniem, nieuczciwym wykorzystaniem jej możliwości, podczas gdy jest to na ogół bardzo pomocne narzędzie. Umożliwia szybki dostęp do wielu źródeł informacji. Dydaktyka powinna być dostosowana do ChatGPT, bo jest to narzędzie, które będzie wkrótce dostępne u każdego studenta, lekarza w kieszeni – przekonywał Mateusz Lickindorf, przedstawiciel Studenckiego Koła Naukowego "AI w medycynie" na UMW. – Sztuczna inteligencja wykorzystywana jest przez studentów na co dzień, podczas nauki do egzaminów. Jest pomocna merytorycznie, to taki podręczny tutor, jakby siedział z nami profesor i pomagał w nauce.
Uczestnicy sesji, która odbywała się pod patronatem Naukowej Fundacji Polpharmy przekonywali, że postęp naukowy tak bardzo dynamicznie przyspieszył, że tempo zmian zaskoczyło to wszystkich, także lekarzy i przedstawicieli innych zawodów medycznych.
– Patrzę na ChatGPT z dużym optymizmem – mówił prof. Marcin Gruchała, przewodniczący KRAUM, rektor Gdańskiego Uniwersytetu Medycznego. – Nie widzę niczego złego w tym, że studenci korzystają z tego narzędzia, ale to musi mieć sens, żeby nie było błędów, a teraz Chat popełnia nawet kardynalne błędy. Chat ma ułatwiać naukę i pracę, ale najważniejsza jest odpowiedzialność za to co się robi, bo na końcu to my lekarze podejmujemy świadomą decyzję wobec pacjenta.
Dzięki ChatGPT medycy bardziej cenią kontakt osobisty z pacjentem czy nauczycielem, wykładowcą. Dlatego nadal na UMW nie zrezygnowano z ustnych egzaminów, uznając, że są bardzo istotne w dydaktyce. Na pytanie, czy jest to postęp czy podstęp, wszyscy paneliści odpowiadali: postęp, ale trzeba nauczyć się z niego korzystać.
Prof. Jarosław Reguła, przedstawiciel Naukowej Fundacji Polpharmy, specjalista gastrolog, podkreślał, że nie ma odwrotu od sztucznej inteligencji, ale niezbędne są prawne regulacje i daleko idąca ostrożność.
– Mówię to na podstawie swojej specjalizacji, kolonoskopii. Sztuczna inteligencja zafałszowywała nasze dane. To było dla nas rozczarowanie i po fali entuzjazmu przyszło otrzeźwienie. Okazało się, że ChatGPT w naszej dziedzinie nie ma przewagi nad człowiekiem – przyznał prof. Reguła.
Paneliści podkreślali, jak ważne jest przekazywanie rzetelnej wiedzy na temat sztucznej inteligencji i zachęcanie do umiejętnego korzystanie z niej.
– To narzędzie powinno być dostępne dla wszystkich zawodów medycznych, nie tylko lekarzy, ale także diagnostów laboratoryjnych czy farmaceutów. Ważne jest jednak to, jak z niego korzystać i tego musimy uczyć. Studenci są bardzo zaangażowani, ale potrzebna jest stała, ciągła edukacja w tym zakresie – podkreślała Karolina Tądel, doktorantka wdrożeniowa w UMW.
Jedno jest pewne: sztuczna inteligencja jest ogromnym wyzwaniem dla edukacji i dydaktyki. Świat zmienia się szybciej niż nasza wiedza, a postęp naukowy nieprawdopodobnie przyśpieszył. Dlatego ważne jest opracowanie współczesnych standardów, które też szybko trzeba dostosowywać do rzeczywistości, w której już na co dzień obecna jest sztuczna inteligencja.
W programie konferencji znalazł się także „Show praktyków, czyli trendy w sektorze MedTech” . Dotyczył on startupów, stworzonych przez naukowców z Holandii, Kanady i Korei.
Holendrzy z Healthplus.AI zaprezentowali zaawansowane narzędzie Periscope. Na podstawie oprogramowania opartego na sztucznej inteligencji oraz istniejącej, szpitalnej dokumentacji elektronicznej dokładnie przewiduje ono ryzyko infekcji pooperacyjnych, które mogą nastąpić od 7 do 30 dni po przeprowadzonym zabiegu. Z dokładnością na poziomie 88 proc. (celem jest zwiększenie tej wartości do 95 proc.) wskazuje, którego pacjenta trzeba uważnie monitorować, a kto może bezpiecznie zostać wypisany do domu. To ważny kamień milowy w zakresie opieki pooperacyjnej, bo jak wynika z danych statystycznych infekcje występują u 1 na 5 pacjentów – u niektórych jeszcze podczas hospitalizacji, ale w większości przypadków po wypisaniu do domu, co skutkuje powrotem do szpitala. Dlatego też przyspieszenie diagnozy i leczenia zakażeń pooperacyjnych może znacznie poprawić wyniki zdrowotne pacjentów, skrócić ich czas pobytu w szpitalu, zmniejszyć liczbę ponownych hospitalizacji, a tym samym obniżyć koszty leczenia.
Wrażenie na uczestnikach konferencji zrobiła również prezentacja dotycząca narzędzia opracowanego przez kanadyjską firmę NuraLogix.AI. W tym przypadku mieliśmy do czynienia z Transdermal Optical Imaging (TOI), czyli przeskórnym obrazowaniem optycznym. Innowacyjna aplikacja Anura Lite wykorzystuje konwencjonalną kamerę wideo, znajdującą się w smartfonach, laptopach i tabletach, do wykrywania i analizy przepływu krwi pod skórą ludzkiej twarzy. 30-sekundowe nagranie rejestruje subtelne zmiany w jej przepływie, a dane te przesyłane są do chmury, gdzie oprogramowanie AI DeepAffex™ stosuje zaawansowane algorytmy i analizuje ponad 100 parametrów życiowych. Na tej podstawie przygotowuje ogólne informacje o naszym zdrowiu, jak np. tętno, ciśnienie krwi, poziom stresu czy inne dolegliwości, także stany emocjonalne. Aplikacja jest więc świetnym narzędziem do monitorowania ogólnego stanu zdrowia, ale przede wszystkim wczesnego wykrywania schorzeń.
Eksperci z firmy ON: TACT HEALTH z Korei Południowej zaprezentowali innowacyjną echokardiografię serca opartą na sztucznej inteligencji systemu SONIX HEALTH™, który automatyzuje proces wykonywania i analizy echokardiogramów. Rozpoznaje i segmentuje obrazy serca, co pozwala na dokładne i szybkie diagnozowanie problemów kardiologicznych, takich jak niewydolność serca, przerost mięśnia sercowego czy dysfunkcje zastawek.
Obecnie najwięcej medycznych, innowacyjnych startupów powstaje w Azji. Było to widać podczas CES (Consumer Electronics Show) 2024 największej na świecie wystawie IT w Las Vegas w USA. Tuż za nią są Stany Zjednoczone, ale pojawiły się też projekty europejskie. Niestety nie było nikogo z Polski, więc wszystko przed nami.
„Pogromcy mitów na temat AI w medycynie”
W holu Wydziału Farmaceutycznego stanął również punkt konsultacyjny „Pogromcy mitów na temat AI w medycynie”. Stoisko przygotowali członkowie studenckiego koła naukowego, którego działalność koncentruje się na innowacjach i nowych technologiach.
– Najczęstszy mit i jednocześnie dość naturalna obawa dotyczy tego, że sztuczna inteligencja wyprze lekarzy. Wyjaśniamy więc, że tak się nie stanie, ale jest prawdopodobne, że lekarz, który rozumie i umiejętnie korzysta z AI, będzie w lepszej sytuacji niż ten, który takich umiejętności nie posiadł. Dotyczy to m.in. dokładności wynikającej z możliwości zasięgnięcia porady algorytmu – mówi Mateusz Lickindorf, przewodniczący wspomnianego SKN "AI w Medycynie". – Dobrze, że ta kwestia wywołuje wątpliwości, bo w przypadku medyków może oznaczać, że nie chcą zostać "w tyle".
Maciej Zgondek, członek koła dodaje, że AI nie zabierze nikomu pracy, bo człowiek potrzebuje kontaktu z drugim człowiekiem: – To jest narzędzie, które ułatwi i przyspieszy wykonywanie obowiązków, a w przypadku lekarzy pozwoli skuteczniej pomagać pacjentom.
Dla wielu osób niejasne jest również powiązanie sztucznej inteligencji z zasobami obliczeniowymi, czy mówiąc prościej: mocą obliczeniową komputerów, która jest odpowiedzialna za tworzenie mniej lub bardziej zaawansowanych interakcji między algorytmami, na których opiera się AI. – Przykładowo: kiedy korzystamy z Chata GPT i zadajemy mu jakieś pytanie, to przetwarzanie danych, które dadzą nam odpowiedź, nie odbywa się na naszym laptopie, tylko w chmurze na odległym serwerze w nowoczesnym centrum komputerowym – wyjaśnia Mateusz Lickindorf.
AI jest bardzo wymagająca, jeśli chodzi o sprzęt obliczeniowy i to jest też odpowiedź na pytanie, dlaczego dopiero teraz mamy taki rozkwit sztucznej inteligencji, skoro termin ten istnieje od 1956 r. – Wcześniej dysponowaliśmy systemami dziesiątki tysięcy razy mniej wydajnymi, niż obecnie – tłumaczy szef SKN AI w Medycynie.
O tym, że sztuczna inteligencja święci triumfy mogą świadczyć też pytania osób odwiedzających punkt konsultacyjny, dotyczące samego koła naukowego. Wiele z nich chciało wiedzieć, jak funkcjonuje i czym się zajmuje.
– Przede wszystkim wspieramy rozwój cyfrowy studentów i promujemy wśród nich wiedzę, jak mądrze korzystać z AI – opowiada Maciej Zgondek. Przykładem może być trwający właśnie kurs programowania w Pythonie czy szkolenia z umiejętnego korzystania ze wspominanego Chata GPT.
mat. pras. UMW
fot. Tomasz Król
|
|
Nie daj rakowi podszczypywać skóry - profilaktyka nowotworów |
Nie daj rakowi podszczypywać skóry - profilaktyka nowotworów
skóry z USK we Wrocławiu
W Polsce około 4000 osób rokrocznie choruje na czerniaka skóry. Na Dolnym Śląsku rejestruje
Zapisz
my ok. 600 przypadków tej groźnej choroby, a w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu rocznie leczonych jest około 50 pacjentów z tym groźnym nowotworem. Czerniak, choć stanowi jedynie 1% wszystkich nowotworów skóry, jest jednym z najbardziej agresywnych.
Znaczenie profilaktyki i wczesnego wykrywania
Nowotwory skóry należą do najczęściej występujących nowotworów wśród osób o jasnej karnacji. W tej grupie 97% stanowią raki nabłonkowe. Czerniak, choć rzadki, charakteryzuje się wysokim potencjałem przerzutowania, co czyni go najgroźniejszym spośród nowotworów skóry. Osoby o jasnej karnacji i te, które posiadają liczne znamiona barwnikowe powinny szczególnie dbać o ochronę przed promieniowaniem UV. Regularne stosowanie kremów z filtrem UV, noszenie odzieży ochronnej i unikanie nadmiernego opalania mogą znacząco zmniejszyć ryzyko rozwoju czerniaka.
Czynniki ryzyka – kluczowy fenotyp
Tak jak w przypadku większości nowotworów, tak i nowotwór skóry może zaatakować osoby z predyspozycjami genetycznymi (potocznie: obciążone genetycznie). Gdy w historii rodziny w pierwszej linii pokrewieństwa (u naszych rodziców) zostały odnotowane zachorowania na raka skóry, siedmiokrotnie wzrasta zagrożenie, że pojawi się on również w naszym organizmie. Natomiast najbardziej kluczowy czynnik, który może wskazać na wysokie prawdopodobieństwa zachorowania przez danego człowieka na choroby onkologiczne skóry to jego fenotyp, czyli kolor oczu, włosów i karnacja.
Rozróżniamy 6 typów karnacji, przy czym najczęstszymi w populacji białej (dominującej ilościowo w naszym obszarze geograficznym) są pierwsze cztery. Jeżeli pacjent ma pierwszy fenotyp skóry, czyli rude włosy, bardzo jasną skórę i niebieskie oczy, to ryzyko zachorowania na czerniaka stanowczo wzrasta. Dlaczego?
Ilość melaniny, która jest w skórze działa ochronnie, obniżając ryzyko zachorowania. Na tej podstawie specjaliści w prosty sposób mogą wytypować pacjentów, którzy powinni poddać się częstszym kontrolom pod kątem zmian struktury ich skóry. Osoby, które mają pierwszy i drugi fenotyp skóry, czyli mają niewiele pigmentu w skórze, powinny szczególnie chronić się przede wszystkim przed promieniowaniem słonecznym, bo to właśnie promienie UV są najgroźniejszym, choć nie jedynym, czynnikiem mającym wpływ na rozwój nowotworów skóry
Czerniaki zdarzają się też w lokalizacjach poza miejscami naświetlanymi. Może pojawić się też spontaniczna mutacja (de novo), która spowoduje rozwój nowotworu.
Powinniśmy pamiętać, że w naszej populacji najczęstszą lokalizacją nowotworowych zmian skóry jest kończyna dolna. Aż 33% czerniaków zlokalizowanych jest na nogach, najczęściej w okolicy kolana, uda lub podudzia - szczególnie u kobiet. W ich przypadku, jeżeli w tej lokalizacji pojawi się nowa zmiana skórna, powinna zostać jak najszybciej zweryfikowana i zbadana.
W przypadku mężczyzn najczęstszym obszarem, gdzie występuje czerniak jest tułów, głównie plecy. Jednak pamiętajmy, że nowotwory mogą występować wszędzie. Czasami zdarzają się w rzadkich lokalizacjach, np. na małżowinie usznej, na powiece lub kończynie górnej.
Do szczególnie rzadkich czerniaków zaliczamy m.in. czerniaka podpaznokciowego, który niestety jest bardzo późno rozpoznawany z uwagi na trudność diagnostyczną. Powstaje w macierzy paznokcia i manifestuje się poprzez prążki występujące na samym paznokciu. Nowotwory te występują też w obrębie błony śluzowej (np. jamie ustnej czy okolicy genitalnej). Odnotowuje się również czerniaki w przewodzie pokarmowym, w tym przełyku i żołądku.
Jest też odrębna pod względem biologicznym grupa tych nowotworów, które powstają w oku pacjenta. Ich diagnostyka i leczenie znacząco się różnią, a opiekę nad chorującymi na nie sprawują okuliści. Jeżeli stwierdzimy problemy z zaburzeniem widzenia lub w trakcie kontroli ujawnione zostanie przebarwienie na siatkówce, bezwzględnie powinno się przeprowadzić pogłębioną diagnostykę.
Edukacja i działania prewencyjne
Uniwersytecki Szpital Kliniczny we Wrocławiu aktywnie angażuje się w edukację pacjentów oraz środowiska medycznego w zakresie profilaktyki i wczesnego rozpoznawania czerniaka. Poprzez warsztaty, kampanie informacyjne i współpracę z lokalnymi ośrodkami zdrowia, szpital dąży do podnoszenia świadomości na temat zagrożeń związanych z nowotworami skóry. Zarówno w codziennej pracy, jak i w czasie wydarzeń dedykowanych profilaktyce specjaliści wykorzystują zaawansowane technologie takie jak wideodermatoskopia, umożliwiające dokładne badanie zmian skórnych i wczesne wykrywanie atypowych znamion mogących przekształcić się w czerniaka. To czyni akcje konsultacyjne szczególnie wartościowymi dla naszych pacjentów. W ramach projektu „Wzrasta liczba nowotworów skóry - zbadaj się!” zrealizowanym przez USK we Wrocławiu, przebadano 2605 osób, a u 281
uczestników wykryto zmiany wymagające chirurgicznego usunięcia. Przeszkolono też 192 osoby współpracujące lub pracujące na rzecz placówek Podstawowej Opieki Zdrowotnej, z zakresu wdrażania programów profilaktycznych oraz przeszkolono 136 lekarzy POZ z zakresu profilaktyki i rozpoznawania stanów nowotworowych skóry.
- Specjalista wykorzystując dermatoskop jest w stanie bardzo precyzyjnie określić charakter zmiany skórnej, czy jest to zwykłe znamię czy też czerniak. Znamiona barwnikowe są fizjologią, ma je każdy. Przeciętnie każdy człowiek może ich mieć około 40 - tłumaczy dr. n. med. Jacek Calik, kierownik Oddziału Onkologii Klinicznej z Dziennym Oddziałem Onkologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. - Natomiast czerniaki z reguły nie pojawiają się w znamionach, pojawiają się de novo. Dlatego tak ważne jest dokładne oglądanie całego ciała pod kątem nowych, niepokojących zmian. Czym wcześniej wykryty czerniak, tym większe prawdopodobieństwo wyleczenia. Nowotwór na bardzo wczesnym stanie, o nacieku skóry do 0,8 mm, w 97% przypadków jest w pełni wyleczalny. Czym grubszy czerniak, tym gorsze rokowanie.
Zapobieganie jest kluczem
- Co szczególnie istotne w całym procesie przeciwdziałania nowotworom skóry, to to, że musimy zachować rozsądek. Nie ma konieczności profilaktycznego usuwania wszystkich znamion. Gdybyśmy usuwali wszystkie znamiona śródskórne, to musielibyśmy usunąć 200 tysięcy zmian, żeby znaleźć jednego czerniaka – podkreśla dr Calik.
Obchodzony niedawno Europejski Dzień Walki z Czerniakiem i cały maj, który ustanowiony został Światowym Miesiącem Świadomości Czerniaka przypomina, że odpowiednie środki prewencyjne i regularne kontrole mogą znacząco zmniejszyć ryzyko wystąpienia czerniaka. Dolnośląski Oddział Wojewódzki NFZ zorganizował wydarzenie z cyklu „Rodzinne dbanie o zdrowie” pod hasłem „Zbadaj znamiona przed sezonem”. W sali obsługi klientów w siedzibie NFZ przy ul. Traugutta 55, lek. Karolina Świerczyńska-Mróz z Kliniki Dermatologii, Wenerologii i Alergologii USK we Wrocławiu w ciągu 2 godzin przeprowadziła 13 konsultacji, w czasie których 4 osoby otrzymały skierowanie na dalsze badania.
***
Projekt „Wzrasta liczba nowotworów skóry - zbadaj się!” został zrealizowany przez Uniwersytecki Szpital Kliniczny we Wrocławiu. Jego budżet wyniósł 1 341 215,90 zł, z czego 84,28% to środki Unii Europejskiej, 15,72% środki Budżetu Państwa, Program Operacyjny Wiedza Edukacja Rozwój, Oś priorytetowa 5 - Wsparcie dla obszaru zdrowia, Działanie 5.1 – Programy profilaktyczne. Obszar objęty programem to województwo dolnośląskie, opolskie i śląskie. Uczestnikami były osoby nie mające zdiagnozowanego nowotworu skóry i nie leczące się z tego powodu, w wieku 50-64 lat oraz osoby w wieku 15-49 lat w przypadku jasnych zaleceń lekarza związanych z występowaniem czynników ryzyka lub występowania niepokojących zmian na skórze, a także osoby po 65 r. ż. - nadal aktywne zawodowo. Za realizację projektu odpowiedzialna była Klinika Dermatologii, Wenerologii i Alergologii USK we Wrocławiu. Koordynatorem medycznym projektu został prof. dr hab. n. med. Jacek Szepietowski wraz z zespołem lekarskim Kliniki, tj. dr n. med. Iwona Chlebicką, dr hab. n. med. Aliną Jankowską-Konsur, drem n. med. Piotrem Nockowskim, dr hab. n. med. Danutą Nowicką, dr n. med. Aleksandrą Stefaniak, lek. med. Anną Gawdzik oraz zespołem lekarzy onkologów. Celem projektu było zwiększenie skuteczności rozpoznawania nowotworów skóry na wczesnym etapie rozwoju choroby przez przeszkolony personel medyczny przy jednoczesnym zmniejszeniu ryzyka zachorowania na nowotwory złośliwe poprzez edukację dotyczącą profilaktyki przeciwnowotworowej. Uwzględniono również podniesienie kwalifikacji (wiedzy i umiejętności) personelu medycznego (w szczególności lekarzy POZ) w zakresie diagnostyki i wykrywania nowotworów skóry, a także edukację grupy docelowej w zakresie reguły ABCDE – Friedmana i Rigela. Założeniem był również wzrost wiedzy i wypracowanie nawyków samoobserwacji zmian na skórze, w tym z wykorzystaniem nowoczesnych technologii (aplikacji, programów komputerowych). Przeprowadzono konferencje i warsztaty, 3 wielokanałowe akcje edukacyjne oraz utworzono ogólnodostępną platformę edukacyjno-e-learningową dla pacjentów i personelu medycznego, opracowano i wydrukowano materiały informacyjne w formie książeczek edukacyjnych dla pacjentów oraz lekarzy POZ. Choć pandemia Covid - 19 stanowiła zagrożenie dla sukcesu projektu, dzięki zaangażowaniu zespołów zrealizowano założone wskaźniki.
Więcej informacji:
Tomasz Król
p.o. Rzecznik Prasowy USK we Wrocławiu
tel. 71 733 10 55, 662 232 599
e-mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
|
|
Pielęgniarki i położna USK we Wrocławiu z prestiżowym odznaczeniem |
|
Pielęgniarki i położna USK we Wrocławiu z prestiżowym
odznaczeniem
Postawa zawodowa, społeczna, etyczna i profesjonalizm stanowiący przykład dla innych pracowników - to cechy, które decydują o odznaczeniu przez Dolnośląską Okręgową Radę Pielęgniarek i Położnych (DORPiP) osób szczególnie zasłużonych dla swoich zawodów. We wtorek, 15 maja aż jedenaście pielęgniarek oraz jedna położna Uniwersyteckiego Szpitala Klinicznego we Wrocławiu zostało uhonorowanych prestiżowym odznaczeniem BENE MERITUS („Słusznie zasłużony”).
BENE MERITUS przyznawane jest przez specjalnie powołaną Kapitułę Odznaczenia. Wyróżnienie może być przyznane osobom legitymującym się co najmniej dziesięcioletnim stażem pracy w zawodzie pielęgniarki lub położnej, będącym członkami Dolnośląskiej Okręgowej Izby Pielęgniarek i Położnych (DOIPiP) we Wrocławiu.
Odznaczenia są wręczane podczas obchodów Międzynarodowego Dnia Pielęgniarki i Dnia Położnej, co dodatkowo podkreśla ich rangę i znaczenie. Tak też było w tym roku, podczas uroczystości zorganizowanej w Impart Centrum we Wrocławiu.
- Miałam bardzo dużą przyjemność w przygotowaniu wniosku o odznaczenie BENE MERITUS dla pielęgniarek i położnej naszego szpitala, ponieważ wynikało to z głębokiego uznania dla ich profesjonalizmu. Zależy nam na tym, aby ich zaangażowanie, praca i empatia zostały oficjalnie potwierdzone i docenione na najwyższym poziomie. To panie, które cieszą się zaufaniem i uznaniem zespołów, w których pracują oraz wspierają funkcjonowanie i rozwój całego naszego ośrodka - tłumaczy dr Ewa Fabich, zastępca Dyrektora ds. Pielęgniarstwa USK we Wrocławiu i dodaje - Jesteśmy dumni, że praca i poświęcenie naszych pielęgniarek i położnej zostały szeroko dostrzeżone. To także pokazuje, że wysoki standard opieki medycznej w USK we Wrocławiu jest wynikiem codziennego, ciężkiego wysiłku naszego personelu.
Uhonorowane pielęgniarki Uniwersyteckiego Szpitala Klinicznego we Wrocławiu:
• Jadwiga Bednarz,
• Ewa Charlak,
• Dorota Chruściel,
• Anna Dadał,
• Aleksandra Gabrysz,
• Małgorzata Gdesz,
• Halina Kozłowska,
• Barbara Michalik,
• Barbara Pogorzelska,
• Izabela Sowińska,
• Danuta Wilkosz-Szuszkiewicz.
Ponadto wśród wyróżnionych znalazła się Anna Sionkowska, położna, której zaangażowanie i profesjonalne podejście do obowiązków zawodowych zostały zauważone przez Kapitułę Odznaczenia.
Podczas uroczystości Dyrektor USK we Wrocławiu Marcin Drozd wręczył kwiaty wyróżnionym paniom oraz przekazał gratulacje od pracowników placówki.
- Odznaczenie to potwierdzenie i uhonorowanie postawy zawodowej oraz społecznej, a także przestrzegania zasad etyki zawodowej, kluczowej w przypadku zawodów medycznych. Życzymy w pełni zasłużonej satysfakcji z wykonywanej pracy oraz jeszcze wielu sukcesów w życiu prywatnym i zawodowym. Składanie takich gratulacji wszystkim wyróżnionym, to nie tylko radość dla mnie jako dyrektora, ale także całego zespołu szpitala - mówił Marcin Drozd.
Odznaczenie BENE MERITUS stanowi nie tylko formę podziękowania za wieloletnią służbę, ale także motywację dla innych do dążenia do jeszcze lepszej pracy na rzecz pacjentów. Dolnośląska Okręgowa Rada Pielęgniarek i Położnych we Wrocławiu to organ DOIPiP, która zgodnie ze statutem organizacji zobowiązuje się do promowania wysokich standardów zawodowych i etycznych, czego wyrazem jest ustanowione odznaczenie.






|
|
Europejski Dzień Profilaktyki Udarowej w USK we Wrocławiu – nowoczesne metody leczenia dla Dolnoślązaków |
Europejski Dzień Profilaktyki Udarowej w USK we Wrocławiu
– nowoczesne metody leczenia dla Dolnoślązaków
10 maja dedykowany jest profilaktyce i budowaniu świadomości o powadze zagrożenia udarem mózgu. Statystyki pokazują, że stają się one coraz większym problemem zdrowotnym w naszej populacji, szczególnie wśród młodszych dorosłych. Specjaliści zwracają uwagę, że prawie 4500 Dolnoślązaków rocznie zostaje dotkniętych udarem. Eksperci Uniwersyteckiego Szpitala Klinicznego we Wrocławiu udzielają pomocy coraz większej liczbie pacjentów po wystąpieniu udaru, również z użyciem nowoczesnych metod leczenia jak trombektomia.
Ryzyko wystąpienia udaru wzrasta, gdy u danej osoby występują choroby cywilizacyjne takie jak cukrzyca, nadciśnienie i otyłość.
– Najsilniejszym czynnikiem ryzyka, na który mamy wpływ jest nadciśnienie tętnicze. Trzeba regularnie mierzyć ciśnienie i stosować leki na nadciśnienie tętnicze. Cukrzycę też możemy kontrolować. Zaburzenia lipidowe, cholesterol. W przypadku już rozwiniętej miażdżycy tętnic możemy stosować odpowiednie leki i też okresowo kontrolować, jaki jest stan naczyń. Migotanie przedsionków to jest domena kardiologów, ale w takim przypadku powinniśmy regularnie odwiedzać poradnię kardiologiczną, monitorować stan serca i stosować zalecane leki – mówi dr Marta Nowakowska-Kotas z Kliniki Neurologii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, konsultant wojewódzki w dziedzinie neurologii.
Objawy udaru są bardzo różnorodne. Mogą obejmować zaburzenia widzenia, mowy, niedowłady, zaburzenia równowagi, wszystko w zależności od tego, gdzie dojdzie do uszkodzenia. Objawy na ogół pojawiają się nagle. Pojawienie się któregoś z nich powinno zawsze zaniepokoić nas samych i skłonić do szukania pomocy, a w przypadku rodziny i osób z otoczenia zmobilizować do podjęcia interwencji i udzielenia pierwszej pomocy bez zbędnej zwłoki.
W przypadku zagrożenia zdrowia lub życia ważna jest natychmiastowa reakcja. Procedurą umożliwiającą ratowanie życia i zwiększającą szansę na ograniczenie szkód powstałych w wyniku udaru jest trombektomia, czyli zabieg polegający na udrażnianiu zatkanych naczyń. USK we Wrocławiu uczestniczy w programie pilotażowym tej metody.
– Trombektomia polega na odtykaniu naczyń za pomocą cewnika. Działa to trochę jak odkurzacz. To metoda zarezerwowana dla tej części pacjentów, u których stwierdzimy, że udar jest w wynikiem niedrożności dużego naczynia. Bo do takiego naczynia jesteśmy w stanie dostać się cewnikami. Robią to radiolodzy interwencyjni. Na terenie Dolnego Śląska są dwa ośrodki realizujące trombektomię w ramach programu pilotażowego, aczkolwiek chęć do rozwijania tej techniki jest sygnalizowana w wielu ośrodkach – dodaje dr Marta Nowakowska-Kotas.
W czasie Europejskiego Dnia Profilaktyki Udarowej ważne jest podkreślenie, że zaniedbanie profilaktyki może mieć bardzo negatywne skutki. Kluczowe jest dbanie o swoje zdrowie i regularność w leczeniu chorób, w szczególności nadciśnienia, cukrzycy i otyłości.
Potwierdza to dr n. med. Anna Szymańska-Chabowska, hipertensjolog z Kliniki Chorób Wewnętrznych, Zawodowych, Nadciśnienia Tętniczego i Onkologii Klinicznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu wskazując, że nadciśnienie tętnicze jest głównym i jednym z najważniejszych czynników ryzyka udaru mózgu i zawału serca.
– Udar to jest jedno z najgorszych powikłań nadciśnienia, ponieważ nie znam takiej drugiej choroby, która w tak krótkim czasie inwalidyzuje pacjentów. Z osoby w pełni sprawnej, w pełni zdolnej do samodzielnego życia udar mózgowy czyni osobę zdaną na opiekę innych ludzi. To jest najbardziej niekorzystny scenariusz. Nadciśnienie tętnicze nie jest jedynym czynnikiem ryzyka. Oczywiście miażdżyca, palenie papierosów, zaburzenia gospodarki cholesterolowej, to wszystko również wpływa na zachorowalność i ryzyko wystąpienia udaru mózgowego – podkreśla dr Anna Szymańska-Chabowska.
Statystycznie nadciśnienie tętnicze przoduje wśród czynników powodujących udary mózgu.
- Zadbajmy o monitorowanie naszego ciśnienia, zarówno samodzielnie, jak i podczas wizyt u lekarza. Pamiętajmy, że leczenie nadciśnienia nie ogranicza się tylko do farmakoterapii. Musimy również stosować metody leczenia niefarmakologicznego - zaznacza dr Anna Szymańska-Chabowska, dodając: - Za farmakoterapią, czyli za leczeniem nadciśnienia tabletkami musi pójść również zmiana naszego stylu życia, zmiana nawyków żywieniowych, większa aktywność fizyczna, zaprzestanie palenia papierosów. Wszelkiego rodzaju napoje energetyzujące, środki psychoaktywne to są również nie klasyczne, ale coraz powszechniej występujące w społeczeństwie czynniki ryzyka.
W tej kwestii wypowiedziało się także Europejskie Towarzystwo Nadciśnienia Tętniczego. Zakwalifikowało ono do grupy tzw. niekorzystnych regulatorów ciśnienia tętniczego następujące czynniki: zanieczyszczenie powietrza, nadmierny hałas i ekstremalne zmiany temperatury.
Do profilaktyki zachęca także dr hab. Katarzyna Madziarska, prof. UMW, kierownik Kliniki Diabetologii i Chorób Wewnętrznych USK. Profesor Madziarska wskazuje na związek między cukrzycą a ryzykiem udaru, gdyż cukrzyca podobnie jak nadciśnienie, hiperlipidemia czy palenie papierosów jest jednym z czynników ryzyka udaru.
– Gdy mówimy o cukrzycy, musimy przede wszystkim skupić się na ogólnej populacji pacjentów z tą chorobą. Wiadomo, że 90% z nich to osoby z cukrzycą typu 2, a dodatkowo 30% z tej grupy to pacjenci, którzy przekroczyli 65 rok życia. To jest grupa, która ma już zmiany naczyniowe, zarówno mikroangiopatii, jak i makroangiopatii. Zmiany cukrzycowe typu makroangiopatii, czyli uszkodzenia dużych naczyń, są jednym z czynników ryzyka udarów i zawałów. Patrząc na pacjentów i epidemiologię udarów, 80% z nich to udary niedokrwienne spowodowane miażdżycą, a miażdżyca jest często wynikiem niewyrównanej cukrzycy. Istnieje więc ścisły związek między tymi dwiema chorobami – mówi prof. Katarzyna Madziarska, przybliżając też alarmowe objawy udaru i ich związki z cukrzycą. – To przede wszystkim asymetria twarzy, zaburzenia widzenia, zaburzenia równowagi, zaburzenia mowy czy jakaś dysfunkcja jednej z kończyn, to są objawy, które mogą świadczyć, że coś się dzieje w ośrodkowym układzie nerwowym, że mogło dojść do jakiegoś przejściowego niedokrwienia. U pacjentów z cukrzycą takim objawem, który też może sugerować udar jest hipoglikemia, więc należy przede wszystkim bardzo szybko interweniować.
W przypadku pacjentów, którzy już mają objawy udaru, przede wszystkim istotny jest dobrze zebrany wywiad. Informacja o chorobach współistniejących, w tym cukrzycy, niejednokrotnie bardzo szybko prowadzi do rozpoznania czy przynajmniej do ustalenia przyczyny zdarzenia i umożliwia podjęcie szybkiej interwencji.



|
|
8 maja: Światowy Dzień Świadomości Raka Jajnika – rozmowy o wyzwaniach diagnostycznych |
|
8 maja: Światowy Dzień Świadomości Raka Jajnika
– rozmowy o wyzwaniach diagnostycznych
Wczesna diagnostyka raka jajnika pozostaje nadal jednym z największych wyzwań współczesnej ginekologii onkologicznej. Rak jajnika w Polsce jest drugim najczęściej diagnozowanym nowotworem żeńskich narządów płciowych, zaraz po raku trzonu macicy, i szóstym co do częstości występowania złośliwym nowotworem wśród kobiet. Jest to jedna z najtrudniejszych do leczenia chorób nowotworowych u kobiet. Charakteryzujący się brakiem specyficznych symptomów, rak jajnika często jest wykrywany w późniejszych fazach, najczęściej w 3 lub 4 stadium zaawansowania choroby.
Niestety nie powstała jeszcze żadna metoda przydatna do badań przesiewowych w kierunku tego schorzenia, tak jak ma to miejsce np. w przypadku badań cytologicznych w diagnostyce raka szyjki macicy czy badań mammograficznych w diagnostyce raka piersi.
W I Klinice Ginekologii i Położnictwa Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, realizującej świadczenia z zakresu ginekologii operacyjnej i onkologicznej, w ubiegłym roku wykonano ponad 600 zabiegów operacyjnych. 20% tych zabiegów dotyczyło wszystkich nowotworów złośliwych żeńskich narządów płciowych, a jedna trzecia bezpośrednio raka jajnika.
Rak jajnika ciągle pozostaje określany mianem „skrytego zabójcy” ponieważ w chwili obecnej nie ma jednolitej metody wczesnego wykrywania nowotworów złośliwych jajnika w niskich stopniach klinicznego zaawansowania choroby, umożliwiających jej skuteczne wyleczenie. Do lekarza zgłaszają się najczęściej kobiety, które już posiadają niepokojące je objawy, jak np. bóle brzucha, szybka utrata masy ciała, bądź powiększenie obwodu brzucha, a to już niestety świadczy o znacznym zaawansowaniu procesu nowotworowego.
- Dlatego tak ważne jest, aby zdrowe kobiety również w przypadku braku jakichkolwiek objawów klinicznych regularnie, minimum raz do roku, wykonywały kontrole ginekologiczne wraz z dopochwowym badaniem ultrasonograficznym. Przy jakichkolwiek wątpliwościach podczas badania konieczna jest jego weryfikacja w krótkim przedziale czasowym - podkreśla dr hab. Marek Murawski, kierownik I Kliniki Ginekologii i Położnictwa Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
W przypadku pacjentek miesiączkujących weryfikacja ta powinna odbywać się po zakończeniu krwawienia, a u kobiet w okresie pomenopauzalnym za miesiąc. Wątpliwości w badaniu ultrasonograficznym nie powinny od razu budzić niepokoju a jedynie wzmocnić czujność i zmobilizować do kolejnej kontroli, gdyż większość tych zmian, zwłaszcza w okresie rozrodczym, ma charakter przejściowy. Niepokój powinny budzić jedynie zmiany ulegające progresji. Tylko w takiej sytuacji ma uzasadnienie oznaczenie markerów w surowicy krwi.
- Oznaczanie w surowicy krwi markera Ca125, jak również algorytmu ROMA nie spełniło oczekiwań jakie można stawiać przed narzędziem przydatnym do masowych badań przesiewowych w kierunku raka jajnika, ze względu na jego małą swoistość w stosunku do tego schorzenia, ale może służyć do weryfikacji zmian zaobserwowanych podczas badania USG – zaznacza dr hab. Marek Murawski. - Podwyższone wartości markera Ca125 spotyka się m.in. w endometriozie, w stanach zapalnych w obrębie miednicy mniejszej, jak również w niektórych chorobach wątroby, lub nawet we wczesnej ciąży i podczas krwawień miesiączkowych – wyjaśnia.
Również badanie USG nie jest „złotym środkiem” we wczesnej diagnostyce raka jajnika, ze względu na jego małą swoistość. To natomiast wymusza konieczność powtarzania tego badania w sytuacji każdego, nawet czynnościowego powiększenia jajnika związanego z przemianami hormonalnymi w cyklu miesiączkowym.
Nadal trwają poszukiwania czułego i specyficznego markera białkowego, który byłby przydatny w badaniu przesiewowym raka jajnika. Duże nadzieje wiązano z badaniami genetycznymi w przypadku obciążonego wywiadu rodzinnego w kierunku tego schorzenia, ale ze względu na małą dostępność i wysokie koszty badania, może ono być przydatne jedynie w ściśle wyselekcjonowanych przypadkach i na pewno nie może służyć jako narzędzie badań masowych całej populacji kobiet w różnych okresach życia.
Zanim znajdziemy idealne narzędzie do przesiewowej diagnostyki raka jajnika, konieczne jest świadome podejście do profilaktyki i systematycznych badań kontrolnych.
|
|
Dwie nowe kuchnie i 20 łóżek dla rodziców małych pacjentów Uniwersyteckiego Szpitala Klinicznego we Wrocławiu |
Dwie nowe kuchnie i 20 łóżek dla rodziców małych pacjentów
Uniwersyteckiego Szpitala Klinicznego we Wrocławiu
Oddziały pediatryczne często na wiele tygodni stają się drugim domem dla małych pacjentów i ich najbliższych. Zarówno możliwość przygotowania posiłku, jak i obecności przy dziecku również w godzinach nocnych, ma wpływ na komfort rodzin co nie pozostaje bez wpływu na proces leczenia hospitalizowanych dzieci. Franczyzobiorcy McDonald’s wspólnie z Fundacją Ronalda McDonalda przekazali 20 łóżek dla rodziców dzieci hospitalizowanych w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu. Dodatkowo sfinansowany został remont kuchni oddziałowych, dzięki czemu pobyt w szpitalu opiekunów najmłodszych pacjentów stanie się bardziej komfortowy
- Możliwość przebywania z dzieckiem w szpitalu podczas jego pobytu, także nocą, odgrywa kluczową rolę zarówno dla rodzica, jak i małego pacjenta, a także ma istotne znaczenie medyczne. Obecność bliskich nie tylko poprawia stan psychiczny dziecka, ale również może przyczynić się do szybszego powrotu do zdrowia. Z tych też powodów dzięki darczyńcom oraz Fundacji Ronalda McDonalda, na naszych oddziałach pediatrycznych możemy stworzyć namiastkę domu dzieciom i ich opiekunom - podkreśla lek. Maciej Kamiński, zastępca dyrektora ds. Medycznych USK we Wrocławiu.
Dziesięć łóżek trafiło na oddział alergologii, po trzy na oddziały endokrynologii, nefrologii pediatrycznej i do Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej, a jedno na oddział chirurgii i urologii dziecięcej. Każde łóżko dla rodzica łączy dwie funkcje. W dzień to fotel do wspólnego czytania książek, zabawy i przytulania. Z kolei wieczorem jednym ruchem ręki fotel zamienia się w prawdziwe, wygodne łóżko. Choć zajmuje mało miejsca, przewidziano w nim nawet pojemnik na pościel. Rodzice doceniają je za wygodę, zaś personel medyczny za materiał ułatwiający dezynfekcję i kółka do przewożenia.
– Pobyt w szpitalu i przejście czasami nawet kilku różnych procedur medycznych jest niezwykle stresujące dla dzieci. Wszelkie starania lekarzy, pielęgniarek, całego personelu medycznego nie zastąpią obecności ukochanej mamy lub taty. Dlatego łóżka, które umożliwią im wspólne spędzenie czasu w ciągu dnia, a także poczucie bliskości w nocy, są czymś co skutecznie wesprze nasze starania o zdrowie najmłodszych pacjentów. Nie wyobrażamy sobie pobytu w szpitalu małego pacjenta bez najbliższych. - mówi prof. dr hab. Dariusz Patkowski, kierownik Kliniki Chirurgii i Urologii Dziecięcej USK we Wrocławiu.
Oprócz łóżek w Klinice Chirurgii i Urologii Dziecięcej oraz Nefrologii Pediatrycznej wyremontowano kuchnie, które pozwolą na komfortowe m.in. przygotowanie posiłków i ciepłych napojów.
- W Klinice Nefrologii Pediatrycznej staramy się zminimalizować uciążliwości związane z chorobą i koniecznością hospitalizacji. Dla małego pacjenta niezmiernie ważne jest, aby był przy nim rodzic, czy opiekun, który daje mu poczucie bezpieczeństwa, najlepiej wie, jakie są jego potrzeby i jak je zaspokoić. Obecność rodzica jest pomocna także dla personelu medycznego. Dzięki sponsorom możemy poprawić warunki bytowe pacjenta i jego rodzica, ułatwić sprawowanie opieki nad dzieckiem, uzyskać namiastkę środowiska domowego, co przekłada się na lepszą atmosferę i lepsze efekty postępowania diagnostyczno-terapeutycznego. Nawet drobne inwestycje mogą sprzyjać zdrowieniu - tłumaczy prof. dr hab. Katarzyna Kiliś-Pstrusińska, kierownik Kliniki Nefrologii Pediatrycznej USK we Wrocławiu.
To nie pierwszy raz, gdy do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu trafiły łóżka dla rodziców ufundowane przez darczyńców współpracujących z Fundacją Ronalda McDonalda. W grudniu 2022 roku przekazanych zostało 40 łóżek typu „Bożenka”. Tegoroczne wsparcie było możliwe dzięki franczyzobiorcom firmy McDonald’s Polska- Katarzynie Stępczak, Jackowi Wyspiańskiemu i Aleksandrowi Bulatoviciowi.








Fundacja Ronalda McDonalda
|
|
AI w medycynie, postęp czy podstęp? – już w maju konferencja we Wrocławiu |
|
Wrocław,23 kwietnia 2024 r.
Informacja prasowa
AI w medycynie, postęp czy podstęp?
– już w maju konferencja we Wrocławiu
AI przebojem wkroczyło także do polskiego systemu ochrony zdrowia. Już teraz pojawia się uzasadnione pytanie czy nasz system jest na tę zmianę przygotowany? W jakich szpitalach
i przez kogo będziemy leczeni w najbliższych latach? Te pytania postawili sobie organizatorzy konferencji „MedTech czy TechMed? Driven by AI”.
Uniwersytet Medyczny i Uniwersytecki Szpital Kliniczny we Wrocławiu 28 maja br. zapraszają do dyskusji naukowców, lekarzy, studentów kierunków medycznych i technicznych, ale także biznes i – co kluczowe – pacjentów. Organizowane pod patronatem Konferencji Rektorów Akademickich Uczelni Medycznych (KRAUM) spotkanie jest bezpłatne. Partnerami wydarzenia są Naukowa Fundacja Polpharmy, Novartis oraz Fundacja Uniwersytetu Medycznego. Eksperci z Uniwersytetu Medycznego we Wrocławiu uważnie obserwują rozwój AI na świecie. – Porównuję obszar kardiologii, bo w tym się specjalizuję. To są rozwiązania, które w polskich szpitalach będziemy i musimy wdrażać, to niewątpliwie strategiczny kierunek rozwoju także dla Uniwersyteckiego Szpitala Klinicznego we Wrocławiu – mówi rektor Uniwersytetu Medycznego we Wrocławiu prof. Piotr Ponikowski.
– W Instytucie Chorób Serca planujemy wysłać kilku młodych specjalistów do zagranicznych ośrodków, żeby od najlepszych nauczyli się tego, co w Stanach Zjednoczonych czy Wielkiej Brytanii powoli staje się codziennością – pracy z algorytmami i wykorzystywania narzędzi bazujących na AI w diagnostyce.
I tu jedno – jako przedstawiciele środowiska akademickiego – musimy dobitnie podkreślać – potrzebujemy norm i rekomendacji, które zagwarantują, że rozwój sztucznej inteligencji w medycynie będzie procesem etycznym. Musimy wiedzieć jak i czego uczyć przyszłych pracowników ochrony zdrowia w sposób ujednolicony. KRAUM znów ma kluczową rolę do odegrania. Cieszę się, że po raz kolejny impuls do standaryzacji wychodzi z Wrocławia – zaznacza prof. Piotr Ponikowski.
AI i Chat GPT są dziś odmieniane przez wszystkie przypadki, ale wciąż niewiele osób faktycznie rozumie, o czym mówimy.
– Algorytmy to odpowiednio przygotowane dane. Jeśli dane będą niewłaściwe, algorytmy podadzą nam błędne rozwiązania. Świat technologii zachłysnął się możliwościami, często zapominając, by zweryfikować swoje pomysły z realnymi potrzebami – lekarze wiedzą, że nie wszystkie czujniki mają sens – nie wszystko chcemy i potrzebujemy badać. Dane istotne z naszego punktu widzenia dla informatyków bywają pustym polem. Potrzebujemy dialogu – podkreśla dr hab. Robert Zymliński, prof. UMW, prodziekan ds. innowacji i rozwoju na Wydziale Lekarskim Uniwersytetu Medycznego we Wrocławiu i dodaje, że kluczowym założeniem organizowanej we Wrocławiu konferencji było właśnie zbudowanie platformy do dialogu pomiędzy nauką, biznesem, kliniką i pacjentem.
– Tylko wzajemne zrozumienie potrzeb daje gwarancję tego, że AI przyniesie nam spektakularne efekty, które znacząco wpłyną na jakość opieki nad pacjentami – podkreśla Zymliński.
Luki i zagrożenia
– Ta jakość bazuje na danych, ale też odpowiednio przygotowanych kadrach. A tu mamy bardzo niepokojące obserwacje – przestrzega dr Agnieszka Siennicka z Katedry Fizjologii i Patofizjologii UMW.
Dwa lata temu zaproponowała pierwszy w Polsce fakultet dotyczący AI w medycynie. Wcześniej
w ramach unijnego projektu HeartBIT_4.0 wspólnie ze specjalistami z dziedziny data science
z Uniwersytetu Ekonomicznego we Wrocławiu, ale też Niemiec i Czech, wypracowywała wspólny język w rozmowie o danych pomiędzy światem medycyny i technologii.
– Ten projekt uświadomił nam ogromne luki w gotowości kadr medycznych do pracy w systemie, który zaczyna być w znaczącym stopniu systemem cyfrowym. Pomyślałam, że trzeba działać, zaczęłam od fakultetu. I tu pojawiło się pierwsze zaskoczenie – w standardach kształcenia w obszarze nauk medycznych nie było ani jednego efektu uczenia się, który pasował do tego, czego ma uczyć taki fakultet. Ten aspekt został zupełnie pominięty. Drugi alarm pojawił się przy tegorocznej edycji fakultetu. Po roku otwartego dostępu do Chata GPT świadomość studentów w zakresie pozostałych zastosowań sztucznej inteligencji w medycynie jest niepokojąco niska! Z jednej strony istnieje obawa, że AI zastąpi lekarzy, tymczasem oni sami, sięgając po Chat GPT bez odpowiedniej świadomości – zwalniają się z myślenia. Tempo tego procesu jest przerażające – alarmuje dr Siennicka.
Konieczne rekomendacje
Kluczowym założeniem konferencji jest wypracowanie rekomendacji zmian w programach kształcenia w zawodach medycznych. Studenci muszą być świadomi szans i zagrożeń, z którymi się zmierzą wchodząc za kilka lat do szpitali. Po raz kolejny Konferencja Rektorów Akademickich Uczelni Medycznych (KRAUM) postulować będzie jakościowe zmiany kluczowe dla dobrego przygotowania pracowników ochrony zdrowia, podkreślając, że nie tylko liczba, ale przede wszystkim jakość ma tu fundamentalne znaczenie.
– Sztuczna inteligencja rewolucjonizuje sektor medyczny, umożliwiając precyzyjniejszą diagnostykę
i personalizowane plany leczenia. Tak więc polskie szpitale czeka rewolucja w wykorzystywaniu danych, a pierwszym ważnym krokiem będzie wdrożenie Regionalnych Centrów Medycyny Cyfrowej. Projekt ten realizują wspólnie Uniwersytet Medyczny, Uniwersytet Ekonomiczny i USK – mówi Marcin Drozd dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. – Im bardziej świadomi pracownicy do nas trafią, tym szybciej i skuteczniej uporządkujemy ogrom danych, którymi dysponujemy w procesie leczenia. To nie tylko obrazowanie, choć tu AI rozwija się najszybciej. Przed nami niezwykle intensywny i przełomowy czas, który w szpitalach uniwersyteckich ma szansę przynieść poważny impuls do rozwoju polskiej nauki, ale też ułatwić nam i ulepszyć opiekę oferowaną naszym chorym. Już dziś AI może skrócić czas oczekiwania na wyniki badań i zwiększyć dokładność diagnoz, co jest kluczowe w procesie leczenia, a to dopiero początek tych możliwości.
– Działanie sztucznej inteligencji opiera się na analizie danych, uczeniu się ich oraz podejmowaniu decyzji lub realizacji zadań na podstawie zgromadzonej wiedzy. Aby rozwijać AI w medycynie, wyzwaniem bywa właśnie dostarczenie danych ocenia prof. Jarosław Reguła przewodniczący rady naukowej Naukowej Fundacji Polpharmy. – Myślę, że na razie jesteśmy na dość wczesnym etapie
w zakresie zaufania w Polsce dla AI. Sztuczna inteligencja jest zwykle wykorzystywana w konkretnym celu, do którego realizacji została przyuczona. Musimy mieć świadomość, że ta inteligencja nie myśli jak człowiek, tylko wykonuje zadanie, którego została wyuczona. Nawet te istniejące i dostępne algorytmy AI mają swoje ograniczenia, bo być może zbyt słabo zostały nauczone, za mało poznały przypadków klinicznych pacjentów czy obrazów medycznych. Te bazy, które dobrze pracują, wymagają kilkuset tysięcy przypadków do analizy z dobrym rozpoznaniem przez człowieka. To jest trudne. Wiadomo, że na świecie pracują firmy komercyjne i niekomercyjne, które zdobywają te dane. To muszą być dane dobrej jakości. Ale nie jesteśmy jeszcze na takim etapie, żeby mieć 100-procentowe zaufanie do tego, co powie nam sztuczna inteligencja. Możemy z niej korzystać z pewnym ograniczeniem, ze świadomością, że może popełniać błędy. Tak samo jest z tekstami Chata GPT. Wiemy doskonale, że są one bardzo dobrej jakości, ale zdarzają się błędy i jeżeli ktoś nie ma dostatecznej wiedzy, żeby je zauważyć, to mogą być kłopoty. Trzeba na razie ostrożnie używać AI, ale nie dokonamy postępów, jeśli nie będzie badań.
********************
Konferencja „MedTech czy TechMed” organizowana jest na Uniwersytecie Medycznym we Wrocławiu 28 maja 2024 r. W programie przewidziano także show praktyków. Swoje projekty w różnej fazie gotowości zaprezentują także start upy z Kanady, Korei i Holandii.
– Wszystkie związane są z medtechem. Zostały zauważone i docenione na ostatniej konferencji w Las Vegas, na mnie też zrobiły wrażenie, dlatego bardzo chciałem zaprosić je do Wrocławia i pokazać na naszej konferencji – opowiada Tomasz Szpikowski – wrocławski biznesman, członek Rady Społecznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. – Takie jednostki jak szpitale kliniczne są naturalnym miejscem rozwoju i testowania nowych technologii. Cieszę się, że u nas we Wrocławiu ten temat jest tak istotny i obecny. Pomyśleliśmy, że poza samą prezentacją, warto też porozmawiać, by ustalić wspólnie wyzwania, z którymi chcemy się zmierzyć w najbliższym czasie. Stąd idea okrągłego stołu, którą zrealizujemy w czasie konferencji. Liczę, że będzie to spotkanie pełne inspiracji.
Program podzielono na sesje dotyczące leczenia, dydaktyki, ale także etyki i uregulowań prawnych. Spotkanie otworzy power speech avatara prof. Aleksandry Przegalińskiej.
Organizatorzy przewidzieli także strefę wystawienniczą i punkt konsultacyjny dla pacjentów, gdzie zweryfikować będzie można wszelkie mity dotyczące AI.
Więcej informacji oraz formularz zgłoszeniowy na bezpłatną konferencję znaleźć można na stronie:
www.konferencje.umw.edu.pl/medtech


|
|
Wrocław stał się europejskim centrum chorób rzadkich |
|
Wrocław,11 kwietnia 2024 r.
Wrocław stał się europejskim centrum chorób rzadkich
i wad wrodzonych
Blisko 150 specjalistów z całej Europy do piątku, 12 kwietnia gości we Wrocławiu i bierze udział w corocznym spotkaniu Europejskiej sieci referencyjnej ds. rzadkich wad dziedzicznych i wrodzonych – ERNICA. Są to lekarze-eksperci, szefowie klinik, którzy w codziennej pracy zajmują się chorobami rzadkimi i wadami wrodzonymi.
Tegoroczna edycja spotkania ERNICA, które rokrocznie organizowane jest w innym kraju, oficjalnie otwarta została w czwartek, 11 kwietnia na Wydziale Farmaceutycznym Uniwersytetu Medycznego we Wrocławiu.
– Wrocław jest miastem spotkań – tak reklamujemy nasze miasto, idealnie wybrali więc państwo miejsce konferencji. Nie mam wątpliwości, że będzie to intensywny i inspirujący czas, któremu patronować powinny trzy słowa: odpowiedzialność, którą ponosimy za naszych pacjentów, zwłaszcza tych najmniejszych, nadzieja, którą dajemy także ich rodzinom oraz troska, która towarzyszy nam w kontakcie z chorymi. To dla mnie bardzo ważne, że Uniwersytet Medyczny i Uniwersytecki Szpital Kliniczny we Wrocławiu mają znaczący udział w działaniach organizacji ERNICA, głównie za sprawą prof. Dariusza Patkowskiego oraz jego zespołu z Katedry i Kliniki Chirurgii i Urologii Dziecięcej – mówi prof. Piotr Ponikowski, rektor Uniwersytetu Medycznego we Wrocławiu.
Dodajmy, że Klinika Chirurgii i Urologii Dziecięcej USK we Wrocławiu, posiada największe w Polsce doświadczenie w zakresie operacji endoskopowych u noworodków z wadami wrodzonymi, która po pomyślnym przejściu wszystkich procedur w 2021 roku dołączyła do prestiżowego grona ERNICA. A autorska metoda zespolenia zarośniętego przełyku techniką torakoskopową z użyciem tzw. wewnętrznej trakcji opracowana przez zespół Kliniki, została uznana za najlepszą pracę prezentowaną na świecie w obszarze chirurgii dziecięcej i zwyciężyła w konkursie „Best of the best in pediatric surgery 2024”.
– Tym razem na miejsce spotkania wybrano Polskę, a szczególnie Wrocław, ponieważ jesteśmy znani w Europie z leczenia noworodków, niemowląt i dzieci z wadami wrodzonymi, które są bardzo rzadkie, a które wymagają wysokospecjalistycznej opieki. Gościmy najbardziej znaczące postacie w Europie, które zajmują się chirurgią dziecięcą, wadami wrodzonymi oraz ich leczeniem. To nie są tylko chirurdzy, bo to jest cała rzesza specjalistów obejmujących: neonatologów, anestezjologów, fizjoterapeutów, logopedów, laryngologów czy okulistów, a także wiele innych specjalizacji – dodaje prof. Dariusz Patkowski, kierownik Kliniki Chirurgii i Urologii Dziecięcej USK.
ERNICA (European Reference Network on Rare Inherited and Congenital Anomalies) to Europejska sieć referencyjna ds. rzadkich wad dziedzicznych i wrodzonych, która skupia 52 ośrodki medyczne pochodzące z 21 państw członkowskich UE.
– Zrzeszamy ośrodki, które są wysoko wyspecjalizowane i zajmują się konkretnymi schorzeniami, dlatego muszą dysponować doświadczonym zespołem. Naszą rolą jest wspierać ich w tym, by byli pewni, że mogą zaoferować pacjentom odpowiednią pomoc. Choroby wrodzone występują niezwykle rzadko, więc wyznaczamy kierunek centralizacji, czyli zorganizowanie opieki w taki sposób, by w konkretnych ośrodkach, a nie porozrzucanych w wielu miejscach, została zaoferowana najlepsza pomoc. Warto pamiętać, że pacjentów ze schorzeniami rzadkimi jest na tyle mało, że nie jest łatwe wyrobienie doświadczenia w tej dziedzinie – podsumowuje prof. dr René Wijnen, koordynator sieci ERNICA.





|
|
Światowy Dzień Choroby Parkinsona |
|
Wrocław, 04 kwietnia 2024 r.
Światowy Dzień Choroby Parkinsona
Dzień Otwarty w USK we Wrocławiu
Konsultacje specjalistów, warsztaty, stoisko NFZ, DMKS i wiele więcej zaplanowano w ramach Światowego Dnia Choroby Parkinsona. Przedsięwzięcie adresowane nie tylko do osób z podejrzeniem, zmagających się z chorobą Parkinsona, czy też ich opiekunów organizuje w czwartek, 11 kwietnia Uniwersytecki Szpital Kliniczny we Wrocławiu. Tak naprawdę wszyscy zainteresowani będą mogli skorzystać m.in. z bezinwazyjnego badania analizującego skład ciała, uzyskać karę EKUZ, a także zarejestrować się jako potencjalny dawca szpiku.
Choroba Parkinsona jest zwyrodnieniem układu nerwowego, manifestującym się głównie objawami ruchowymi takimi jak m.in. spowolnienie, sztywność mięśniowa oraz drżenie spoczynkowe. Zarówno objawy ruchowe, jak i psychiczne mają istotny wpływ na jakość życia chorego.
Obserwując dynamiczny wzrost liczby chorych, eksperci mówią o „pandemii” choroby Parkinsona, z prognozowanym podwojeniem liczby zachorowań do 2040 roku. Problem ten dotyczy nie tylko starszych pacjentów (3% osób po 80. roku życia), ale także, poprzez konieczność zaangażowania opiekunów rodzinnych oraz innych osób z najbliższego otoczenia, staje się wyzwaniem społecznym i medycznym, wymagającym kompleksowej opieki i wsparcia.
Proces diagnozy tego schorzenia, jak wskazuje dr hab. Sławomir Budrewicz, prof. UMW, kierownik Kliniki Neurologii USK we Wrocławiu, opiera się głównie na obserwacji objawów klinicznych i reakcji chorego na leczenie lewodopą, a rozpoznanie może być często utrudnione przez brak specyficznych badań dodatkowych. Jednocześnie szybka diagnoza jest kluczowa dla wczesnego rozpoczęcia terapii, która w początkowym etapie może znacząco poprawić jakość życia pacjentów.
- Rozpoznanie choroby Parkinsona jest ustalane na podstawie objawów klinicznych. Mamy kryteria opracowane przez grupę ekspertów w 2015 roku. Na ich podstawie opieramy naszą diagnozę. Patrzymy na objawy kliniczne, które występują u pacjenta. W kryteriach zawarte są też objawy, które nie powinny występować u chorego. Niestety nie dysponujemy obecnie żadnym badaniem diagnostycznym, na podstawie którego moglibyśmy ustalić jednoznacznie rozpoznanie - mówi dr hab. Sławomir Budrewicz, prof. UMW. - Wykonywanie badań takich jak tomografia czy rezonans magnetyczny służy nam do różnicowania lub wykluczenia choroby.
W związku z przypadającym 11 kwietnia Światowym Dniem Choroby Parkinsona największy szpital na Dolnym Śląsku organizuje Dzień Otwarty Choroby Parkinsona. Zaplanowane wydarzenia dedykowane są nie tylko chorym na to schorzenie, ale również wszystkim, którzy obserwują niepokojące objawy u siebie lub osób ze swojego otoczenia lub chcą zgłębić swoją wiedzę na temat tej choroby. W trakcie pierwszej części wydarzenia zaplanowano konsultacje, w trakcie których do dyspozycji pacjentów i opiekunów będą: neurolog, fizjoterapeuta, dietetyk oraz psycholog, a w ramach badań będzie możliwe wykonanie pomiaru ciśnienia, saturacji oraz 12 parametrów krwi.
Unikalną usługą będzie również tzw. przegląd lekowy:
podczas konsultacji farmaceuta kliniczny dokona przeglądu wszystkich przyniesionych przez pacjenta preparatów (leków na receptę, produktów leczniczych dostępnych bez recepty czy suplementów diety), zweryfikuje poprawność ich dawkowania, sposób przyjmowania oraz wiedzę na temat możliwości korzystania z różnych postaci leków (np. inhalatorów). Oprócz udzielenia informacji na temat stosowania leków - optymalnych godzin i sposobu przyjmowania leków czy rodzajów płynów do popijania, specjalista przypomni o podstawowych zasadach przechowywania produktów leczniczych, sprawdzi daty ważności przyniesionych przez pacjenta preparatów oraz udzieli informacji o potencjalnych interakcjach przyjmowanych leków. Jest to szczególnie istotne w przypadku pacjentów stosujących wiele preparatów, mogących mieć negatywne skutki w przypadku połączenia substancji w nich zawartych. W czasie spotkania farmaceuci zwrócą uwagę na możliwe konsekwencje samodzielnego modyfikowania dawkowania czy nawet przerwania kuracji, podpowiedzą jak należy postąpić w sytuacji pominięcia dawki leku czy pojawienia się działań niepożądanych w trakcie przyjmowania leków, a w szczególności tych nowo zaordynowanych.
Ta część Dnia Otwartego odbędzie się w holu głównym szpitala przy ul. Borowskiej 213 od godz. 9.00 do 12.00.
Kolejnym elementem obchodów Dnia Choroby Parkinsona będą otwarte warsztaty, które odbędą się w godz. 12.30 - 14.30 w sali konferencyjnej głównego budynku USK (bud H, sala 3.48, II piętro). W ramach części wykładowej uczestnicy będą mogli wziąć udział w prelekcji - prof. Sławomira Budrewicza w temat leczenia zaawansowanej choroby Parkinsona, dr n. med. Ewy Koziorowskiej-Gawron o najczęstszych problemach pacjentów w chorobie Parkinsona i o tym jak sobie z nimi radzić oraz dr n. med. Pauliny Koniecznej o zaburzeniach postawy i przymrożeniach chodu w chorobie Parkinsona. Zaplanowano średnio 30 min na wykład, a po zakończeniu bloków tematycznych, specjaliści odpowiedzą na pytania słuchaczy.
Partnerem wydarzenia został także dolnośląski oddział NFZ. W związku ze zbliżającymi się wakacjami na stoisku
NFZ w holu głównym szpitala wydawane będą Europejskie Karty
Ubezpieczenia Zdrowotnego (EKUZ). Będzie można również uzyskać pomoc
przy zakładaniu w telefonie aplikacji MojeIKP i mojeFizjo+ oraz poznać
szczegółowo liczne programy zdrowotne realizowane przez NFZ. Na stoisko
zapraszamy w godz. 9.00 - 14.00.
W organizację dnia otwartego zaangażowała się również Fundacja DKMS, która zachęca do rejestracji jako potencjalny dawca szpiku. Tego dnia w holu głównym szpitala przy Borowskiej w godz. 9.00 - 15.00 DKMS organizuje rejestrację dawców na rzecz Wioletty Łokaj-Wojtasik, pielęgniarki Uniwersyteckiego Szpitala Klinicznego, która zmaga się z chorobą nowotworową, oraz innych osób wymagających przeszczepu szpiku. Wszystkie zdrowe osoby w wieku 18-55 lat będą mogły bezpłatnie zarejestrować się w bazie potencjalnych dawców komórek macierzystych.
Więcej informacji:
Tomasz Król
p.o. Rzecznik Prasowy USK we Wrocławiu
tel. 71 733 10 55, 662 232 599
e-mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.




















|
|
Nerki w centrum uwagi - Światowy Dzień Nerek z Uniwersyteckim Szpitalem Klinicznym we Wrocławiu |
|
Wrocław, 13 marca 2024 r.
Nerki w centrum uwagi
- Światowy Dzień Nerek z Uniwersyteckim Szpitalem Klinicznym
we Wrocławiu
Eksperci podkreślają, że według szacunków choroby nerek dotykają już nawet 13% populacji. Do Uniwersyteckiego Szpitala Klinicznego we Wrocławiu z tymi problemami trafia tysiące pacjentów rocznie. Co szczególnie istotne, w 90% przypadków pacjenci z przewlekłą chorobą nerek nie odnotowują żadnych dolegliwości, co znacząco utrudnia wczesną diagnostykę, która mogłaby zapobiec poważnym konsekwencjom, włączając w to konieczność tzw. terapii nerkozastępczej. Przypadający 14 marca Światowy Dzień Nerek to dobry czas, by zwrócić uwagę na choroby nerek jako jedno z trzech największych wyzwań zdrowotnych dla naszego społeczeństwa, razem z cukrzycą i chorobami sercowo-naczyniowymi.
- Choroba nerek, to choroba praktycznie całego organizmu. Każda ich dysfunkcja, może oddziaływać na serce i cały układ krążenia. Co więcej cukrzyca, będąca jedną z chorób cywilizacyjnych, również może prowadzić do bardzo ciężkich uszkodzeń nerek i konieczności ich transplantacji. Jest to samonakręcająca się spirala - podkreśla prof. dr hab. Dariusz Janczak, kierownik Kliniki Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. - Właśnie dlatego choroby nefrologiczne powinny być pod naszą baczną uwagą w jak najszerszym kontekście. Choroby nerek mogą prowadzić do całkowitej ich niewydolności, prowadząc do konieczności dializoterapii. To jest podstawa do kwalifikacji chorych do transplantacji nerek.
Prof. dr hab. Magdalena Krajewska, kierownik Kliniki Nefrologii i Medycyny Transplantacyjnej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu oraz prezes Polskiego Towarzystwa Nefrologicznego przypomina, że główną funkcją nerek jest funkcja wydalnicza, ale jednocześnie nerki uczestniczą w szeregu procesów związanych z gospodarką hormonalną oraz regulują gospodarkę kwasowo-zasadową i elektrolitową. To dowodzi jak niezwykle ważne są te organy i jak niebezpieczne są wszelkie zaburzenia w tym obszarze.
Dotykająca prawie 4 milionów Polaków przewlekła choroba nerek (PChN) to obecnie problem epidemiczny. Dochodzi do niej nie tylko w przebiegu nefropatii, czyli chorób nerek, ale również w przebiegu chorób cywilizacyjnych, takich jak nadciśnienie, cukrzyca, a także coraz częściej występująca w naszym społeczeństwie otyłość.
- Jak w każdej chorobie, również w PChN im wcześniej rozpocznie się leczenie, tym mamy większą szansę na lepszy efekt. Jest to choroba przewlekła, progresywna, niezmiennie podążająca w kierunku schyłkowej niewydolności nerek wymagającej leczenia nerkozastępczego, czyli hemodializy, dializy otrzewnowej, a również przeszczepiania nerek - tłumaczy prof. Krajewska.
Choroby nerek oprócz kosztów zdrowotnych, są niezwykle kosztowne z punktu widzenia społecznego. W przypadku pacjentów hemodializowanych konieczne są trzy wizyty szpitalne tygodniowo, trwające około czterech godzin, ma to bezpośredni wpływ na ich życie rodzinne i zawodowe. Tylko w zeszłym roku w Klinice Nefrologii i Medycyny Transplantacyjnej USK we Wrocławiu przeprowadzono prawie 5 tysięcy hospitalizacji ze wskazań nefrologicznych i tysiąc ze wskazań transplantacyjnych. Oprócz tego wykonano około 16 tysięcy hemodializ, 100 plazmaferez a 34 pacjentów poddawano dializie otrzewnowej.
Jednym z głównych wyzwań związanych ze skutecznym zapobieganiem poważnym następstwom schorzeń nefrologicznych, jest wczesna diagnostyka.
By ograniczyć skalę problemu, konieczna jest profilaktyka i zachęcanie społeczeństwa do bacznego obserwowania swojego zdrowia i wykonywania podstawowych badań, których wyniki mogą wykazać, że występują nieprawidłowości w funkcjonowaniu nerek. Dzięki temu możliwe będzie szybkie skierowanie pacjenta do specjalisty i wprowadzenie bardziej zaawansowanego postępowania diagnostycznego i terapeutycznego.
Podstawowymi badaniami, które mogą być pierwszym krokiem w diagnostyce nerek są: badanie ogólne moczu, oznaczenie poziomu kreatyniny ze wskaźnikiem przesączania kłębuszkowego tzw. eGFR, USG nerek oraz albuminuria UACR, tj. proporcja albuminy do kreatyniny w badaniu ogólnym moczu.
- Badania w kierunku zaburzeń pracy nerek, czy wręcz ich chorób, powinny być bez zbędnej zwłoki wykonywane u osób z czynnikami ryzyka. Oznacza to pacjentów z cukrzycą, nadciśnieniem tętniczym, chorobami sercowo-naczyniowymi. Dodatkowo raz do roku powinno zostać wykonane badanie ogólne moczu, kreatynina oraz albuminuria tzw. wskaźnik UACR - wyjaśnia prof. dr hab. Mirosław Banasik z Kliniki Nefrologii i Medycyny Transplantacyjnej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Choroby nerek nie dotykają jedynie dorosłych. Wśród populacji pediatrycznej występują stosunkowo często. Najczęściej są to zakażenia dróg moczowych, ale występują również poważniejsze schorzenia takie jak zespół nerczycowy, glomerulopatia oraz analogicznie do obszaru dorosłych, przewlekła choroba nerek.
W przypadku najmłodszych pacjentów rozpoznanie schorzeń układu moczowego jest utrudnione ze względu na mniej swoiste objawy. Jest to szczególnie niebezpieczne, bo jak tłumaczy prof. dr hab. n. med. Katarzyna Kiliś-Pstrusińska, kierownik Kliniki Nefrologii Pediatrycznej USK, rejestry wieloletnie wskazują, że jeżeli pacjent zachoruje na chorobę nerek do 18 roku życia, to aż 30-krotnie wzrasta ryzyko, że w okresie dorosłości wykształci się u niego choroba przewlekła, dlatego pacjenci pediatryczni stanowią spore wyzwanie dla specjalistów z tego obszaru.
Główną przyczyną przewlekłych chorób nerek u dzieci są wady wrodzone układu moczowego. Prowadzą one do nawracających zakażeń układu moczowego, które same w sobie też mogą niszczyć miąższ nerkowy. Zaleca się, by w pierwszych latach życia dziecka wykonać badanie USG układu moczowego, żeby wykluczyć ewentualne wady.
- Objawy charakterystyczne dla przewlekłych chorób nerek pojawiają się dopiero w zaawansowanych stadiach. Natomiast im dziecko jest młodsze, tym te objawy są mniej charakterystyczne. Najczęściej takim objawem jest gorączka o niejasnej przyczynie, do tego może pojawić się spadek apetytu, brak przyrostu masy ciała, niepokój, dziecko w ogólnej ocenie gorzej się rozwija - mówi prof. Kiliś-Pstrusińska.
Przewlekła choroba nerek jest tym, co szczególnie łączy obszar chorób nerek dzieci i dorosłych. Zdaniem specjalistów istnieje szereg danych, które jasno pokazują, że chorzy, u których dochodzi do wystąpienia przewlekłej choroby nerek, niezależnie od jej etiologii, to chorzy, którzy po prostu żyją krócej i rokowania w ich przypadku są gorsze. Wynika to z tego, że nerki są ściśle powiązane z innymi ważnymi strukturami życiowymi.
- Świetnym tego przykładem jest chociażby niewydolność serca - mówi dr hab. Robert Zymliński, prof. UMW, kierownik Ośrodka Intensywnej Terapii i Intensywnego Nadzoru Kardiologicznego USK we Wrocławiu -
Istnieje tzw. zespół sercowo-nerkowy, czyli patologia, która występuje u około 60% chorych z niewydolnością serca i prawie wszystkich chorych z?zaawansowaną niewydolnością serca. Z jednej strony pierwotne uszkodzenie serca prowadzi do uszkodzenia nerek, a z drugiej strony Ci chorzy, którzy mają pierwotne uszkodzenie nerek mogą prezentować także uszkodzenie serca, czy to poprzez rozwój niewydolności, miażdżycy w tętnicach wieńcowych i chorobę niedokrwienną serca.
Z tego powodu wspomniana wcześniej epidemia cukrzycy, chorób kardiologicznych oraz nerek, wymusza holistyczne podejście w zakresie ich leczenia.?
By zadbać o nerki, eksperci zalecają zwrócić uwagę na kontrolę ciśnienia tętniczego, branie pod uwagę innych modyfikowalnych czynników, w tym wszelkiego rodzaju używek, ewentualne wyrównanie ciśnienia tętniczego, unormowanie gospodarki lipidowej i węglowodanowej. Należy brać pod uwagę również czynniki, na które nie mamy wpływu. Są nimi przede wszystkim wiek i płeć. W wieku senioralnym fizjologicznie dochodzi do ubytków filtracji kłębuszkowej, czyli tzw. GFR-u. Po 60. roku jej możliwość obniża się o 1 mm na rok. Mimo obniżenia sprawności filtracji, jeżeli nie wystąpią dodatkowe czynniki w postaci problemów z ciśnieniem, zaburzeń gospodarki węglowodanowej, lipidowej lub używania używek, osoba w starszym wieku może spokojnie dożyć późnej starości.
- Wiele lat temu w leczeniu cukrzycy panował tzw. glukocentryzm, czyli najważniejsze było, żeby obniżyć poziom cukru. Jak wykazały badania, to nie jest wystarczające. W celu zapobiegania powikłaniom sercowo-naczyniowym, już w 2008 roku FDA - amerykańska agencja ds. leków postanowiła, że każdy nowy lek, żeby mógł być wprowadzony do leczenia cukrzycy, musiał być przebadany pod kątem bezpieczeństwa kardiologicznego - wyjaśnia prof. Katarzyna Madziarska, kierownik Kliniki Diabetologii i Chorób Wewnętrznych. - Od tamtej pory zaczął się cały szereg badań, które właśnie pozwoliły na wprowadzenie nowoczesnych leków, które mają działanie zarówno nefro-, jak i kardioprotekcyjne. Są to antagoniści GLP-1 i flozyny.
Zdaniem specjalistów pojawienie się nowych leków, daje szansę na zahamowanie pandemii?XXI wieku, jakimi są cukrzyca, choroby nerek i sercowo-naczyniowe. Nowe preparaty to jednak nie wszystko. Najpoważniejsze przypadki niewydolności nerek wymagają przeprowadzenia transplantacji organów. USK we Wrocławiu jest jednym z wiodących ośrodków w kraju wykonującym kilkadziesiąt przeszczepień nerek rocznie.
Ponadto, Klinika Chirurgii Naczyniowej, Ogólnej i Transplantacyjnej USK we Wrocławiu realizuje jedną z największych w Polsce liczb transplantacji rodzinnych. Jeżeli u chorego występuje niewydolność nerki i osoba z kręgu jego najbliższych deklaruje chęć oddania dla tej osoby swojego organu, to po pozytywnej kwalifikacji przez specjalistów USK i zbadaniu, czy jest możliwość pobrania nerki, taka procedura jest realizowana.
|
|
6.03.2024
Obrzęki limfatyczne? To się leczy Światowy Dzień Obrzęku Limfatycznego został ustanowiony w 2016 roku przez senat Stanów Zjednoczonych. Obrzęk limfatyczny to poważny problem, który dotyka wielu pacjentów na całym świecie. Szacuje się, że cierpi na niego już około 250 milionów osób w skali całej populacji. Specjaliści Uniwersyteckiego Szpitala Klinicznego we Wrocławiu pomogli już wielu chorym z zaawansowanymi obrzękami limfatycznymi, w tym 19-letniemu pacjentowi, w przypadku którego dzięki zastosowaniu terapii kompresyjnej udało się znacznie zmniejszyć objętość jego nóg - w ciągu zaledwie dwóch tygodni stracił ponad 50 kg.
Obrzęki limfatyczne wynikają z zastoju chłonki, czyli dysfunkcji układu limfatycznego. Według obecnych poglądów, każdy obrzęk występujący w organizmie jest w pewnym sensie obrzękiem limfatycznym. Klasyczne obrzęki limfatyczne to te, gdzie układ chłonny nie działa z powodu zablokowania go przez proces nowotworowy, albo w wyniku leczenia chirurgicznego, najczęściej onkologicznego, czyli usunięcia węzłów chłonnych i radioterapii.
Czasami obrzęki limfatyczne są wynikiem wad wrodzonych, czyli wrodzonego uszkodzenia układu limfatycznego. W niektórych przypadkach mogą jednak wystąpić w wyniku chorób, których lekarze nie są w stanie dokładnie określić. Na świecie jednym z najczęstszych powodów obrzęku limfatycznego jest filarioza, która występuje głównie w Azji Południowo-Wschodniej, Indiach, a także w pewnym stopniu w Północnej Afryce i Środkowej Ameryce.
Obrzęki limfatyczne mają ogromny wpływ na życie chorych. Warto pamiętać, że to nie tylko problem kosmetyczny, ale także istotna kwestia zdrowia i jakości życia.
Z jakimi wyzwaniami mierzą się chorzy, w jaki sposób obrzęki wpływają na życie chorych?
Rosnący obrzęk limfatyczny kończyny dolnej lub górnej, powoduje zwiększenie jej wagi i upośledzenie jej funkcji, a w efekcie nawet poważną niepełnosprawność.
Pacjenci mogą doświadczyć znacznego wzrostu wagi kończyny. W przypadku obrzęku kończyny dolnej, noga może ważyć 10, 20, 30, a nawet 50 kg więcej. To z jednej strony utrudnia poruszanie się, a z drugiej strony powoduje dysfunkcję stawów i uszkodzenie stawów kolanowych, skokowych, biodrowych, a często również szkodzenie kręgosłupa. Podobnie jest z kończyną górną. Obrzęki limfatyczne kończyny górnej są rzadsze i najczęściej występują u osób, które były leczone z powodu raka piersi po usunięciu węzłów chłonnych. Ocenia się, że około 20 do nawet 50% kobiet ma w mniejszym lub większym stopniu obrzęk kończyny górnej. Obecnie przy wczesnym wykrywaniu raka piersi i nowych technikach operacyjnych ten odsetek jest mniejszy, ale w dalszym ciągu stanowi poważny problem. Przy kończynie górnej kolejnym problemem jest fakt, że nawet niewielki obrzęk powoduje znaczne upośledzenie funkcji, zwłaszcza jeżeli mówimy o osobach pracujących palcami, począwszy od osób pracujących na klawiaturze komputera, aż po artystów muzyków grających na instrumentach klawiszowych, na fortepianie, ale też innych instrumentach, nawet na skrzypcach. Tego typu obrzęki mogą zrujnować karierę zawodową wielu ludzi.
Diagnoza i leczenie obrzęków limfatycznych: wyzwania i możliwości
– Z jednej strony, obrzęki limfatyczne nie są trudne do zdiagnozowania. Jednak w praktyce często spotykamy się z pacjentami, u których postawienie tego rozpoznania było wyzwaniem na ich dotychczasowej ścieżce leczenia. W wielu przypadkach diagnozę można postawić na podstawie wywiadu i badania pacjenta, uzupełnionego badaniem ultrasonograficznym. Limfoscyntygrafia jest złotym standardem w diagnozowaniu obrzęku limfatycznego. Wykonuje się ją w większości dużych miast w Polsce. Niemniej jednak, interpretacja wyników bywa czasem trudna. Bez względu na to, u każdego pacjenta z historią leczenia choroby nowotworowej i występującym obrzękiem kończyny, musimy podejrzewać obrzęk limfatyczny. W większości ośrodków onkologicznych prowadzi się taką diagnostykę – tłumaczy prof. dr hab. med. Andrzej Szuba, kierownik Kliniki Angiologii i Chorób Wewnętrznych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, członek zarządu Międzynarodowego Towarzystwa Limfologicznego.
Niestety, leczenie i profilaktyka obrzęków limfatycznych stanowią wyzwanie.
– Niedawno opublikowaliśmy badanie dotyczące obrzęków limfatycznych, które są częstym problemem po operacjach nowotworów narządu rodnego. W naszym badaniu kobiety, które przeszły takie operacje, były losowo przydzielane do dwóch grup: jedna nosiła pończochy uciskowe, druga nie. Po roku okazało się, że w grupie, która nie nosiła pończoch uciskowych, jedna trzecia miała obrzęk limfatyczny. Tymczasem w grupie, która nosiła pończochy, tylko jedna osoba miała niewielki obrzęk. Wyniki te pokazują, że profilaktyczne wyroby uciskowe, takie jak pończochy, mogą skutecznie zapobiegać obrzękom limfatycznym – dodaje prof. Szuba.
Podobne badania przeprowadzono również w innych polskich ośrodkach, dotyczących kończyn górnych. Dla pacjentów onkologicznych opracowano programy profilaktyczne, które można wykorzystać w praktyce. Niestety, na co dzień specjaliści USK spotykają się z pacjentami, którzy byli leczeni w innych ośrodkach z powodu nowotworów i nie byli informowani o ryzyku obrzęku limfatycznego. Ryzyko to jest duże - w przypadku nowotworów prostaty czy narządu rodnego może wynosić nawet do 50-60%. To podkreśla znaczenie edukacji pacjentów i profilaktyki w walce z obrzękami limfatycznymi.
Kompleksowa terapia i samoleczenie
Podstawą leczenia obrzęków limfatycznych jest kompleksowa terapia limfatyczna, metoda opracowana w Niemczech w latach 60-tych i 70-tych ubiegłego stulecia. Ta terapia obejmuje drenaż limfatyczny, bandażowanie kompresyjne, gimnastykę i dbanie o skórę.
– To standard leczenia opublikowany przez międzynarodową organizację International Society of Lymphology, której mam przyjemność być członkiem zarządu. Co dwa lata publikujemy konsensus dotyczący leczenia obrzęków limfatycznych. Podstawą jest leczenie zachowawcze i terapia kompresyjna, która wymaga odpowiednich umiejętności i wiedzy. Pomimo, że jest to dość prosta technika, źle przeprowadzona może doprowadzić do pogorszenia stanu chorych – zaznacza prof. Szuba.
W Polsce jest kilka ośrodków prowadzonych przez doświadczonych fizjoterapeutów, którzy potrafią skutecznie prowadzić terapię. W Klinice USK eksperci zajmują się bardzo trudnymi przypadkami obrzęków limfatycznych, które przez wiele lat nie były prawidłowo leczone. Zespół fizjoterapeutów potrafi pomóc nawet pacjentom z olbrzymimi obrzękami. Warto pamiętać, że w obrzęku limfatycznym, który trwa dłużej, dochodzi dość szybko do przerostu tkanek, w tym tkanki tłuszczowej.
Terapia, refundacja i sukcesy
Lekarze nie są w stanie usunąć tkanki tłuszczowej z kończyny za pomocą kompresji. Dlatego, jeżeli objętość nogi czy ręki jest zbyt duża po bandażowaniu kompresyjnym, pacjenci kierowani są do oddziału chirurgii plastycznej.
Dzięki współpracy z Ministerstwem Zdrowia, udało się uzyskać refundację na wyroby uciskowe, które muszą być często wymieniane u pacjentów z obrzękami limfatycznymi po zabiegu liposukcji. Są to wyroby robione na specjalne zamówienie. Koszt tych wyrobów był dość duży, ale od zeszłego roku są one refundowane również po zabiegu liposukcji.
– Mamy wiele spektakularnych sukcesów w naszym szpitalu. Niedawno leczyliśmy 19-letniego chłopca z pierwotnym obrzękiem limfatycznym, który ma przyczyny wrodzone. Przyjechał do nas na wózku, nie mógł już chodzić. W ciągu dwóch tygodni terapii kompresyjnej udało nam się znacznie zmniejszyć objętość jego nóg - stracił ponad 50 kg. Nie tylko zaczął chodzić, ale wychodząc z naszej kliniki, tańczył z radości. Mieliśmy też pacjenta z obrzękiem limfatycznym moszny, który przyjechał z dość odległego końca Polski. Brak możliwości prawidłowego oddawania moczu powodował infekcje, w tym ropnie. Leczenie było skomplikowane, ale po terapii kompresyjnej i antybiotykach udało się go zoperować. Obecnie funkcjonuje zupełnie prawidłowo - podkreśla prof. dr hab. Andrzej Szuba.
Podstawą leczenia obrzęków limfatycznych jest bandażowanie kompresyjne, a następnym krokiem jest przeprowadzenie liposukcji. Co istotne, nie jest to zabieg kosmetyczny, ale specjalna technika wykonywana na sali operacyjnej. W tym zakresie lekarze USK we Wrocławiu współpracują z oddziałem Dolnośląskiego Szpitala Specjalistycznego im. T. Marciniaka przy ul. Fieldorfa we Wrocławiu. Dodatkowo specjaliści szpitala odbyli szkolenie z liposukcji w obrzękach limfatycznych w Szwecji, które opracowało tę technikę i ma największe doświadczenie na świecie. W naszym ośrodku eksperci już od kilku lat pomagają pacjentkom po tych zabiegach, które co prawda w dalszym ciągu muszą nosić wyroby uciskowe, ale zapewnia im to normalne funkcjonowanie.
Kolejną techniką, która jest coraz powszechniej stosowana są zabiegi mikrochirurgiczne, dzięki którym można łączyć naczynie limfatyczne z żyłami. Technika ta została opracowana w Polsce przez prof. W. Olszewskiego i prof. J. Nielubowicza. Nie jest to na tym etapie technika, która potrafi w pełni wyleczyć chorych z obrzękiem limfatycznym, ale dotychczasowe doświadczenia lekarzy dowodzą, że może dość istotnie zmniejszyć jego objętość i poprawić funkcję istniejącego układu limfatycznego.
Jakie są wyzwania i kierunek opieki zdrowotnej w Polsce w obszarze obrzęków limfatycznych?
Jak podkreślają specjaliści USK we Wrocławiu, przede wszystkim bardzo ważne jest rozpowszechnienie wiedzy wśród lekarzy.
– Im wcześniej zaczniemy leczyć tych pacjentów, tym łatwiej doprowadzić kończynę do prawidłowego rozmiaru i uniknąć powikłań. Jednym z powikłań obrzęku limfatycznego są nawracające infekcje. Prawie połowa pacjentów z przewlekłymi obrzękami limfatycznymi ma nawracające infekcje skóry i tkanki podskórnej, które mogą prowadzić do sepsy. Niektórzy chorzy umierają z tego powodu, dlatego pacjenci wymagają profilaktyki antybiotykowej. Tego wszystkiego można uniknąć, jeśli zaczniemy ich leczyć znacznie wcześniej - podkreśla prof. Szuba.
Trwają starania by dotrzeć z informacjami na temat obrzęków limfatycznych do jak najszerszego grona lekarzy, przede wszystkim do onkologów operujących pacjentów z nowotworami, do lekarzy Podstawowej Opieki Zdrowotnej oraz do samych pacjentów. Chcemy zwrócić ich uwagę na to, że żaden obrzęk nie jest chorobą łagodną, wszystkie prowadzą do powikłań. Co istotne, obrzęki związane są z przewlekłym przebywaniem w domu i trudnościami w chodzeniu, skutkują możliwością tworzenia się przewlekłych owrzodzeń. Jest to duży problem dla służby zdrowia i wymaga podstawowego leczenia, takiego jak w obrzękach limfatycznymi, czyli terapii kompresyjnej.
Pamiętajmy, że wiedza i profilaktyka są kluczowe w walce z obrzękami limfatycznymi. Im wcześniej zaczniemy działać, tym większe mamy szanse na poprawę stanu pacjentów. Edukacja medyczna, wczesne leczenie i profilaktyka są kluczowe dla poprawy opieki nad pacjentami z obrzękami limfatycznymi w Polsce.
|
|
Przedstawiciele USK i UMW na Liście Stu 2023 |
|
5.03.2024
Przedstawiciele USK i UMW na Liście Stu 2023
Wydawca branżowego czasopisma "Pulsu Medycyny" opublikował Listę Stu 2023 najbardziej wpływowych osób w polskiej medycynie oraz polskim systemie ochrony zdrowia. W zestawieniu znalazła się liczna reprezentacja osób związanych z Uniwersytetem Medycznym we Wrocławiu.
Celem rankingu jest wyróżnienie osób, które w minionym roku najbardziej przysłużyły się rozwojowi polskiej medycyny oraz poprawie funkcjonowania systemu ochrony zdrowia w Polsce. Laureatów wybiera kapituła złożona z wybitnych ekspertów, którzy biorą pod uwagę osiągnięcia i dokonania kandydatów, ich reputację zawodową oraz siłę publicznego oddziaływania. Jurorzy głosują w dwóch kategoriach: Medycyna oraz System ochrony zdrowia.
Przedstawiciele UMW na Liście Stu 2023 w kategorii "Medycyna"
• Jacek Szepietowski, prof. dr hab. n. med. dr h.c., specjalista w dziedzinie dermatologii i wenerologii, kierownik Kliniki Dermatologii, Wenerologii i Alergologii Uniwersytetu Medycznego we Wrocławiu, prezes Polskiego Towarzystwa Dermatologicznego.
• Krzysztof Kałwak, prof. dr hab. n. med., specjalista pediatrii, immunologii klinicznej, transplantologii klinicznej, onkologii i hematologii dziecięcej; kierownik Katedry i Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej Uniwersytetu Medycznego we Wrocławiu; prezydent European Bone Marrow Transplant Group (EBMT) Working Party Pediatric Diseases (od kwietnia 2023 r.), wiceprzewodniczący Polskiej Pediatrycznej Grupy ds. Transplantacji Komórek Krwiotwórczych, wiceprezes Polskiej Federacji Ośrodków Transplantacji Szpiku.
• Krzysztof Simon, prof. dr hab. n. med., specjalista chorób wewnętrznych i chorób zakaźnych (szczególnie w hepatologii, zakażeń HIV, endoskopii przewodu pokarmowego); kierownik Kliniki Chorób Zakaźnych i Hepatologii Uniwersytetu Medycznego we Wrocławiu, ordynator I Oddziału Zakaźnego Wojewódzkiego Specjalistycznego Szpitala
im. J. Gromkowskiego we Wrocławiu; konsultant wojewódzki w dziedzinie chorób zakaźnych dla województwa dolnośląskiego; członek wielu towarzystw naukowych i grup eksperckich.
• Piotr Ponikowski, prof. dr hab. n. med., specjalista chorób wewnętrznych i kardiologii; rektor Uniwersytetu Medycznego im. Piastów Śląskich we Wrocławiu, dyrektor Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
• Adam Maciejczyk, dr hab. n. med., specjalista radioterapii onkologicznej; dyrektor Dolnośląskiego Centrum Onkologii Pulmonologii i Hematologii we Wrocławiu, kierownik Kliniki Radioterapii Katedry Onkologii Uniwersytetu Medycznego we Wrocławiu; przewodniczący Krajowej Rady ds. Onkologii, przewodniczący ministerialnego Zespołu do spraw wdrożenia Krajowej Sieci Onkologicznej, przewodniczący Rady Przejrzystości AOTMiT.
• Magdalena Krajewska, prof. dr hab. n. med., specjalistka nefrologii, transplantologii klinicznej i chorób wewnętrznych; kierownik Katedry i Kliniki Nefrologii i Medycyny Transplantacyjnej Uniwersytetu Medycznego we Wrocławiu.
• Maria Sąsiadek, prof. dr hab. n. med., specjalistka chorób wewnętrznych, genetyki klinicznej i diagnostyki laboratoryjnej; kierownik Katedry Genetyki Uniwersytetu Medycznego we Wrocławiu.
• Ewa Jankowska, prof. dr hab. med., Master of Sciences in Clinical Trials (University of Oxford), specjalistka chorób wewnętrznych, kardiologii i geriatrii; kierownik Zakładu Kardiologii Translacyjnej i Rejestrów Klinicznych Instytutu Chorób Serca Uniwersytetu Medycznego we Wrocławiu oraz Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Przedstawiciele UMW na Liście Stu 2023 w kategorii "System ochrony zdrowia"
• Agnieszka Mastalerz-Migas, dr hab. n. med., prof. UMW, specjalistka w dziedzinie medycyny rodzinnej, kierownik Katedry i Zakładu Medycyny Rodzinnej Uniwersytetu Medycznego we Wrocławiu, prezes zarządu głównego Polskiego Towarzystwa Medycyny Rodzinnej, konsultant krajowa w dziedzinie medycyny rodzinnej, pełnomocnik ministra zdrowia i przewodnicząca Zespołu ds. wdrożenia opieki koordynowanej w POZ.
• Alicja Chybicka, prof. dr hab. n. med., specjalistka pediatrii, onkologii i hematologii dziecięcej, transplantologii klinicznej, immunologii klinicznej oraz medycyny paliatywnej; senator RP X kadencji, posłanka na Sejm RP
X kadencji (KO), zastępca przewodniczącego sejmowej Komisji Polityki Senioralnej, członkini Komisji Zdrowia oraz Komisji Rolnictwa i Rozwoju Wsi, przewodnicząca zespołów parlamentarnych do spraw: Chorób Rzadkich, Dzieci, Transplantacji oraz Zespołu "Rodzice dla klimatu".
 Sylwetki laureatów zostały opracowane przez "Puls Medycyny".
Sylwetki laureatów zostały opracowane przez "Puls Medycyny".
Źródło grafiki: „Puls Medycyny”.
Źródło materiału: Uniwersytet Medyczny we Wrocławiu
|
|
Wrocław, 29 lutego 2024 r.
Dzień Chorób Rzadkich: choruje prawie 3 miliony Polaków
Dzień Chorób Rzadkich to dobry czas, aby podkreślić wagę wczesnego rozpoznawania i edukacji w zakresie tych schorzeń. Choć są określane jako rzadkie, to ich problem dotyczy szacunkowo 2,5-3 miliona osób w Polsce. W tym roku jest to szczególny dzień ze względu na datę 29 lutego, która pojawia się w kalendarzu stosunkowo rzadko, podobnie jak częstość występowania poszczególnych chorób z tego obszaru.
Prof. Robert Śmigiel, kierownik Kliniki Pediatrii, Endokrynologii, Diabetologii i Chorób Metabolicznych Uniwersyteckiego Szpitala Klinicznego we Wrocławiu, zaznacza, że mimo poprawy świadomości, pacjenci w Polsce wciąż napotykają na liczne wyzwania.
– Są to choroby trudne do diagnozy i leczenia, w 75% ujawniające się u najmłodszych dzieci, często prowadzące do niepełnosprawności, w tym intelektualnej, na całe życie pacjenta. Choroby te stanowią duże obciążenie dla całej rodziny, która bez wsparcia psychologicznego i instytucjonalnego często nie jest w stanie sobie poradzić. Wiele rodzin jest rozbitych przez problem, który jest trudny do ogarnięcia nawet na poziomie medycznym – zauważa prof. Śmigiel.
W związku z tym Uniwersytecki Szpital Kliniczny we Wrocławiu aktywnie angażuje się w działania na rzecz poprawy diagnostyki i terapii chorób rzadkich, w tym poprzez inicjatywy takie jak Uniwersyteckie Centrum Chorób Rzadkich.
USK we Wrocławiu realizuje finansowany przez Urząd Marszałkowski Województwa Dolnośląskiego projekt dla całego Dolnego Śląska, który poprawia i przyspiesza diagnostykę dzieci do pierwszego roku życia, mających objawy zaburzeń neurorozwojowych sugerujących choroby rzadkie. Program będzie trwał 3 lata (2023-2025) i obejmuje około tysiąca dzieci rocznie ze wszystkich pacjentów z całego Dolnego Śląska, nie tylko z Uniwersyteckiego Szpitala Klinicznego, ale pacjentów wszystkich szpitali wojewódzkich, rejonowych, przychodni specjalistycznych, poradni czy lekarza pierwszego kontaktu.
- Pacjent może zostać zgłoszony do nas przez lekarza specjalistę, pielęgniarkę, logopedę, fizjoterapeutę, ale również rodziców. W procesie kwalifikacji do udziału w programie bierze się pod uwagę różnorodne objawy, zarówno te z zakresu wad rozwojowych, wrodzonych narządów lub kończyn, jak i inne budzące niepokój pod względem neurorozwoju dziecka. Głównymi kryteriami jest wiek małego pacjenta, tj. poniżej 12 miesiąca życia oraz zamieszkanie na terenie Dolnego Śląska – tłumaczy mgr Marlena Telenga, koordynatorka programu w USK, Klinika Pediatrii, Endokrynologii, Diabetologii i Chorób Metabolicznych. - Po zakwalifikowaniu do programu, pacjent obejmowany jest e-konsylium, w ramach którego szczegółowo omawiana jest jego dokumentacja, wytyczana ścieżka diagnostyczna i terapeutyczna. Jeśli konieczne są konsultacje osobiste, są oczywiście organizowane. W programie realizowane są, zależnie od wymagań danego przypadku, konkretne badania z genetycznymi włącznie.
W celu zgłoszenia wystarczy wysłać e-mail na adres:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
, informacje o pacjencie oraz numer telefonu kontaktowego. Alternatywnie można skontaktować się z Koordynatorką pod numerem telefonu: 885 853 127.
Ośrodek już działa i rośnie, co jest ogromną wartością dla lekarzy pierwszego kontaktu i lekarzy pracujących w oddziałach rejonowych, którzy mają trudniejszy dostęp do ośrodków akademickich.
Przykładem realnego wsparcia oferowanego przez USK we Wrocławiu dla osób z chorobami rzadkimi jest mały pacjent Kliniki Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej kierowanej przez prof. dra hab. Krzysztofa Kałwaka. Dziecko cierpi na chorobę rzadką i właśnie dzisiaj zostanie poddane przeszczepowi szpiku. Co istotne i warte podkreślenia, będzie to 1.800 pediatryczny przeszczep szpiku w naszym ośrodku.
- Częstość występowania przewlekłej choroby ziarniniakowej to około 1 na 250 tysięcy urodzeń. Na szczęście jest to choroba ultra rzadka, ale takich pacjentów trzeba wydobyć, zdiagnozować i szybko przekazać w odpowiednie ręce, przygotować do transplantacji i przeszczepić. My jesteśmy na końcu tej ścieżki – mówi prof. dr hab. Krzysztof Kałwak, kierownik Kliniki.
Jak wskazują eksperci kluczowa jest dobra diagnostyka już na wczesnym etapie, gdzie w przychodni POZ lekarze dogłębnie analizują objawy występujące u ich pacjentów. Wsłuchując się tym samym w głos rodziców, którzy zgłaszają często mało swoiste objawy u dziecka. Skierowanie pacjenta do specjalisty z obszaru chorób rzadkich pozwala na dostęp do pełnej diagnostyki, a w efekcie na jak najszybszą interwencję, na zwiększenie szansy powrotu do pełni zdrowia, czy też na lepszy komfort życia chorego.
Dzień Chorób Rzadkich stanowi ważną okazję do zwrócenia uwagi na potrzeby osób z chorobami rzadkimi oraz ich rodzin, często borykających się z problemami społecznymi, edukacyjnymi i zawodowymi. Wyzwania te wymagają zwiększonej świadomości społeczeństwa, a także współpracy i dialogu między pacjentami, lekarzami, naukowcami, organizacjami pozarządowymi oraz władzami.
Dlatego w celu jeszcze skuteczniejszego wsparcia pacjentów z tymi schorzeniami, Uniwersytecki Szpital Kliniczny we Wrocławiu uwzględnił przestrzeń dla obszaru chorób rzadkich w nowej inwestycji – Zintegrowanym Centrum Pediatrycznym.
Choć podkreśla się znaczenie wczesnej diagnostyki, optymalnie zaraz po porodzie lub do ukończenia 2 roku życia, ta grupa chorych nie ogranicza się jedynie do dzieci. W kontekście dorosłych pacjentów, około 20% wszystkich chorób rzadkich ujawnia się u osób dorosłych. Są to głównie wrodzone wady metabolizmu, które ujawniają się w późnym dzieciństwie lub u dorosłych. Dodatkowo zdiagnozowani wcześniej pacjenci, wchodzący w dorosłe życie, wymagają dalszej terapii ukierunkowanej na patomechanizm danej choroby. Przykłady to choroby: Fabry’ego, Gauchera czy Pompego, gdzie w różnych programach lekowych jest możliwe precyzyjne leczenie.
Definicja choroby rzadkiej dotyczy tylko i wyłącznie częstości jej występowania, nie jest związana z symptomatologią czy patofizjologią. Choroby rzadkie dotyczą wszystkich dziedzin medycyny. Prawdą jest, że blisko 75% wszystkich chorób rzadkich ujawnia się u dzieci, najczęściej tych najmłodszych, ale to nie oznacza, że nie występują one również u osób dorosłych. Diagnostyka dorosłych jest trudniejsza, ponieważ u tej grupy nakładają się też objawy środowiskowe wielu różnych chorób wieloczynnikowych. Stąd też konieczność budowania świadomości, że choroba rzadka może dotyczyć również osoby dorosłej i może być chorobą wrodzoną. Na około 8.000 chorób rzadkich, tylko w 5 procentach mamy możliwość leczenia precyzyjnego, które jest ukierunkowane na patogenezę danej choroby. Wśród terapii genowych, które są częścią leczenia precyzyjnego, liczba terapii uznanych przez amerykańską FDA wynosi 26 chorób, a w Unii Europejskiej – 13. Patrząc na skalę wszystkich chorób i na możliwości leczenia, to najbardziej zasadne jest leczenie objawowe.
Jednym z przykładów chorób, w przypadku których dokonał się radykalny postęp, jest rdzeniowy zanik mięśni (SMA). Dzięki dużemu zaangażowaniu na wielu poziomach - naukowych, klinicznych, a także ze strony organizacji pacjenckich – mamy terapię, która praktycznie stawia na nogi dzieci, które jeszcze kilka lat temu umierały z powodu niewydolności oddechowej. Terapia SMA jest już dostępna w Polsce i działa bardzo skutecznie. Leczenie jest włączane już od dziesiątego dnia życia, dzięki czemu skuteczne leczenie jest możliwe zanim wystąpią pierwsze objawy.
– Mimo postępów w leczeniu chorób rzadkich, nadal potrzebne jest większe wsparcie instytucjonalne. W tym obszarze często działają ludzie, którzy są pasjonatami. W chorobach rzadkich trzeba przełamywać bariery, wychodzić przed szereg, nie trzymać się tylko określonych standardów, ale próbować też różnych rozwiązań, aby móc ustalić odpowiednią ścieżkę diagnostyczną i terapeutyczną – dodaje prof. Śmigiel.
Jak podkreśla lek. Maciej Kamiński, zastępca Dyrektora ds. Medycznych, w USK choroby rzadkie są obszarem, który w nie tak odległej przyszłości znajdzie jeszcze więcej miejsca w nowej inwestycji, tj. Zintegrowanym Centrum Pediatrycznym. Już teraz lekarze różnych specjalności odbywają wspólne spotkania i konsultacje, budując przy tym zespoły z myślą o pracy w przyszłej lokalizacji w ZCP.
Więcej informacji:
Tomasz Król
p.o. Rzecznik Prasowy USK we Wrocławiu
tel. 71 733 10 55, 662 232 599
e-mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
|
|
5 lat wrocławskiego Instytutu Chorób Serca UMW i USK |
|
Wrocław, 23 lutego 2024 r.
5 lat wrocławskiego Instytutu Chorób Serca UMW i USK
Briefing prasowy poprzedził Wrocławskie Forum Kardiologiczne, zorganizowane 23-24 lutego br. na Wydziale Farmacji UMW. Dwudniowa konferencja połączona została z piątą rocznicą istnienia Instytutu Chorób Serca we Wrocławiu. Jubileusz jest okazją do podsumowań i planów na przyszłość.
Szybka diagnostyka, błyskawiczna interwencja oraz kompleksowa, skoordynowana opieka w obszarze medycyny sercowo-naczyniowej z maksymalnie krótkim pobytem pacjenta w szpitalu – to filozofia, na której opiera się działanie Instytutu Chorób Serca – jednostki Uniwersytetu Medycznego oraz Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. Ośrodek powstał pięć lat temu i właśnie świętuje swój jubileusz (23-24 lutego 2024 r.). Obecnie, jako jedyny na Dolnym Śląsku, zapewnia pacjentom kardiologicznym pełne spektrum nowoczesnej diagnostyki i optymalnych metod terapii według światowych standardów, łącznie ze wspomaganiem mechanicznym oraz transplantacjami serca. A to wszystko przekłada się wprost na tysiące uratowanych ludzkich istnień.
Idea wciela się w życie
Jako nowa struktura Uniwersyteckiego Szpitala Klinicznego we Wrocławiu Instytut Chorób Serca (IChS) powstał w lutym 2019 r. W IChS wcielono w życie nowatorską wówczas koncepcję tzw. centrów doskonałości, według której pacjent, który trafia do szpitala, powinien być jak najszybciej zdiagnozowany, a następnie objęty specjalistyczną skoordynowaną opieką. Od diagnozy, poprzez właściwą terapię aż do rehabilitacji – wszystko w jednym miejscu, z udziałem wielospecjalistycznego konsylium i w jak najkrótszym możliwym czasie.
– Przypomnijmy, że kiedy pięć lat temu powstawał nasz ośrodek, pacjenci w polskich szpitalach przebywali wiele dni, a nawet tygodni w oczekiwaniu na diagnozę, a po zawale serca byli hospitalizowani czasami przez miesiąc – mówi twórca i szef IChS prof. Piotr Ponikowski . – Powtarzaliśmy od wielu lat, że szpital to nie hotel, a hospitalizacja powinna trwać dokładnie tyle, ile jest to konieczne. Taka praktyka istniała już w wiodących ośrodkach kardiologicznych na świecie, ale w Polsce mogliśmy tylko marzyć o takim rozwiązaniu.
Zmorą był zwłaszcza długotrwały pobyt pacjenta w szpitalu w celach diagnostycznych, często nieuzasadniony względami medycznymi. To nie tylko dyskomfort dla chorego, ale także generowanie niepotrzebnych kosztów dla szpitala. Szacowano, że nawet połowa pacjentów kardiologicznych jest hospitalizowana bez powodu. Powstanie w IChS Oddziału Szybkiej Diagnostyki Kardiologicznej pozwoliło skończyć z tym absurdem.
Było to jedno z pierwszych przełomowych rozwiązań w leczeniu chorób kardiologicznych, stanowiących o jego jakości. Po uruchomieniu oddziału pacjent może przyjść na badania, mieć postawioną diagnozę, zaproponowany plan leczenia i wyjść po kilku godzinach do domu. Na Oddziale Szybkiej Diagnostyki Kardiologicznej wykonuje się wszystkie badania, począwszy od najprostszych badań laboratoryjnych, po najbardziej zaawansowane badania genetyczne. Pacjent ma dostęp do najnowocześniejszych na świecie metod nieinwazyjnych, m.in. tomografii komputerowej (koronarografia nieinwazyjna) i rezonansu magnetycznego serca. W konsylium uczestniczą lekarze różnych specjalności, co często jest konieczne ze względu na współistnienie innych schorzeń. Czasem są niezbędne kolejne wizyty, ale pobyt w szpitalu jest ograniczony do minimum. W polskim systemie była to rewolucja.
Blisko 140 serc w niespełna trzy lata
Rok 2021 był przełomowy dla IChS, ale przede wszystkim dla najciężej chorych pacjentów z regionu. Ruszył program transplantacji serca i mechanicznego wspomagania krążenia. W ten sposób IChS stał się jedynym dolnośląskim ośrodkiem, w którym przeprowadza się obie te procedury.
Zgodę Ministerstwa Zdrowia na wykonywanie transplantacji wrocławski ośrodek otrzymał, jako szósty w kraju, 3 lutego 2021 r. Pierwsza na Dolnym Śląsku transplantacja odbyła się niespełna trzy tygodnie później – 25 lutego 2021 r. Dotychczas przeprowadzono ich dokładnie 137.
– Niesamowicie satysfakcjonujące jest tworzenie czegoś od początku – mówi dr Roman Przybylski , prof. UMW, kierownik Katedry Kardiochirurgii i Transplantacji Serca UMW, kierownik Oddziału Kardiochirurgii USK. – To jest nowa jakość. Zwłaszcza, gdy chodzi o ośrodek wypełniający białą plamę na transplantologicznej mapie Polski. W rejonie południowo-zachodnim nikt nie przeszczepiał serca. A w tej dziedzinie, jak w mało której, liczy się czas. Od pobrania serca do jego wszczepienia nie powinno upłynąć więcej niż trzy, maksymalnie cztery godziny, dłuższy czas niedokrwienia przekreśla szansę na udane przeszczepienie. Dlatego tak ważne było powstanie ośrodka we Wrocławiu, zabezpieczającego potrzeby mieszkańców Dolnego Śląska i sąsiednich województw. Cieszę się, że w tym uczestniczyłem. Stworzyliśmy świetny zespół. Cała grupa osób żyje dzięki temu, że powstał nasz ośrodek.
Powstanie ośrodka przeszczepowego stworzyło też możliwość implantowania pomp wspomagania serca najnowszej generacji HeartMate III, z którymi pacjent może po prostu iść do domu i przez dłuższy czas normalnie żyć. Według polskich przepisów prawo ich stosowania mają jedynie ośrodki przeszczepowe. Urządzenia te są traktowane jako pomost do transplantacji serca i mają na celu umożliwić choremu dotrwanie w co najmniej zadowalającej kondycji fizycznej do docelowego zabiegu. Uzupełnienie programu transplantacji o nowe metody wspomagania mechanicznego pozwala USK zabezpieczyć potrzeby najciężej chorych kardiologicznie z całego Dolnego Śląska, a także najbliższych Wrocławia ośrodków kardiologicznych położonych poza granicą województwa. Dotychczas urządzenia te otrzymało 43 pacjentów IChS.
– 5 lat istnienia Instytutu nie tylko pozwoliło na wprowadzenie nowej jakości w Uniwersyteckim Szpitalu Klinicznym, ale też bezpośrednio wpłynęło na poprawę bezpieczeństwa Dolnoślązaków. Niedostępne wcześniej rozwiązania i procedury medyczne, dzięki profesjonalizmowi całego zespołu Instytutu, stały się standardem. Dysponując świetną kadrą specjalistów możemy być spokojni o dalszy rozwój wsparcia dla pacjentów – mówi Marcin Drozd , dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu.
Instytut do zadań specjalnych
IChS to zarówno setki rutynowych procedur w kardiologii i kardiochirurgii, jak i tych dostępnych tylko w nielicznych ośrodkach. Lista zabiegów i procedur, które IChS wprowadzał w ciągu minionych pięciu lat jako pierwszy ośrodek w Polsce (i nie tylko) jest długa. Tu przeprowadzono pierwsze na świecie hybrydowe przezcewnikowe zabiegi zamknięcia ubytków w przegrodzie międzyprzedsionkowej i międzykomorowej, a także pierwsze w Europie zabiegi nowatorską metodą naprawy wrodzonej wady zastawki aortalnej.
W IChS po raz pierwszy w kraju wszczepiono pompy IMPELLA 5.5 i dotychczas wrocławski ośrodek ma na koncie najwięcej takich zabiegów w Polsce.
Zespół IChS ma ambicję mierzyć się z najtrudniejszymi problemami sercowo-naczyniowymi, nieustannie rozszerzając ofertę dla pacjentów.
Nadciśnienie płucne to skomplikowany problem medyczny: jest chorobą rzadką, trudną do zdiagnozowania i leczenia, a jednocześnie uniemożliwiającą normalne życie. W efekcie postępującej niewydolności serca chorym dolega duszność przy najmniejszym wysiłku fizycznym, nieustanne zmęczenie i osłabienie. W wielu przypadkach leczenie farmakologiczne nie przynosi rezultatów, a wtedy ratunkiem mogą być metody leczenia zabiegowego. Wdrożenie w IChS programu leczenia chorych z nadciśnieniem płucnym z opcją plastyki balonowej i operacji udrażniania tętnic płucnych umożliwia optymalną pomoc w tych przypadkach.
Chirurgiczne usunięcie skrzeplin oraz poszerzanie lub udrażnianie naczyń płucnych cewnikiem balonowym to zabiegi wykonywane w Polsce w nielicznych ośrodkach. Te ostatnie polegają na poszerzeniu zwężonych naczyń za pomocą balonika wprowadzanego do płuc przez cewnik, tak jak w zawale serca.
Z kolei operacje endarterektomii czyli chirurgicznego usunięcia skrzeplin są dużo bardziej skomplikowane, przeprowadzane z całkowitym zatrzymaniem krążenia i ich wykonanie wymaga dużego doświadczenia całego zespołu. W jego skład wchodzą: kardiochirurg, kardiolog interwencyjny doświadczony w wykonywaniu takich operacji oraz kardiolog mający duże doświadczenie w farmakologicznym leczeniu nadciśnienia płucnego.
Kolejnym milowym krokiem w leczeniu niewydolności serca w IChS jest wprowadzenie skoordynowanego programu leczenia przerostu mięśnia serca (kardiomiopatii) i chorób zapalnych serca z zastosowaniem najnowocześniejszych metod biopsji. We wrocławskim ośrodku jako pierwszym w Polsce wykonano unikatowe zabiegi lewokomorowych celowanych biopsji mięśnia sercowego z zastosowywaniem systemu elektrofizjologicznego. Dokonał tego zespół Kliniki Kardiologii i Kardiochirurgii ICHS, pod kierunkiem prof. Carstena Tschoepe’a. Takie zabiegi wykonuje się niezmiernie rzadko, a prof. Tschoepe, na co dzień pracujący w jednym z najbardziej renomowanych europejskich ośrodków kardiologicznych Charité w Berlinie, jest w tej dziedzinie ekspertem światowej klasy.
Biopsje mięśnia sercowego zawsze obarczone są ryzykiem powikłań, ale szczególnie trudne technicznie są takie zabiegi wykonywane w obszarze lewej komory serca. Z tego powodu przeprowadza się je tylko w wyjątkowych sytuacjach, jeśli wymaga tego diagnostyka trudnych przypadków i kiedy może przełożyć się ona na decyzje terapeutyczne i zastosowanie leczenia celowanego. Jednym z nich jest podejrzenie sarkoidozy serca, która nieleczona może doprowadzić do poważnych konsekwencji.
Uruchomienie wielodyscyplinarnego zespołu wczesnego reagowania dla chorych w stanie zagrożenia życia spowodowanym wstrząsem sercowopochodnym pozwoliło uratować wiele osób. Tzw. SHOCK-TEAM to grupa do zadań specjalnych.
– Co 10 zawał serca kończy się wstrząsem kardiogennym – tłumaczy dr hab. Wiktor Kuliczkowski , prof. UMW, konsultant wojewódzki w dziedzinie kardiologii, kierownik Pracowni Hemodynamiki Kliniki Kardiologii USK. – Do takiego wstrząsu może też dojść u chorych z przewlekłymi schorzeniami serca. Połowa z nich umiera. Mimo postępów w kardiologii od lat nie udaje się zmniejszyć tej śmiertelności. Kluczowa w takich przypadkach jest szybka interwencja i zastosowanie odpowiednich metod leczenia. Niektórzy z tych pacjentów wymagają wspomagania mechanicznego (w tym ECMO), u innych konieczne jest nawet przeszczepienie serca. Nasz ośrodek dysponuje wszystkimi zaawansowanymi metodami, mamy więc możliwości ratowania tych ludzi. By pomóc chorym ze wstrząsem kardiogennym, uruchomiliśmy specjalny system, który pozwala zająć się nimi już na etapie SOR-u. Czas w tym przypadku jest kluczowy.
Pacjenci ze wstrząsem kardiogennym przywożeni są do USK we Wrocławiu z całego regionu. Na miejscu czeka na nich zespół specjalistów (kardiologów, kardiochirurgów i anestezjologów), który decyduje o metodzie leczenia. Taka organizacja przynosi wymierne efekty. Statystyki za 2023 r. są imponujące. Śmiertelność pacjentów ze wstrząsem kardiogennym, którzy zostali objęci opieką specjalistów „grupy wstrząsowej” IChS obniżyła się do 20 proc. Oznacza to, że udało się uratować życie przeszło połowy pacjentów, dla których wcześniej nie było ratunku.
Najważniejsi są ludzie
Instytut Chorób Serca tworzą najbardziej doświadczeni, najlepsi w kraju specjaliści z poszczególnych podspecjalizacji kardiologii i kardiochirurgii. To ważne z punktu widzenia codziennej współpracy i wspólnego, konsyliarnego ustalania sposobu leczenia. W IChS pracuje zespół ekspertów, którzy mają największe w kraju doświadczenie w wybranych zabiegach i operacjach, a także są najczęściej cytowanymi naukowcami w Polsce i na świecie, autorami wytycznych postępowania w różnych chorobach serca rekomendowanych przez Europejskie Towarzystwo Kardiologiczne. Instytut współpracuje ponadto ze specjalistami z najlepszych ośrodków na świecie, m. in. Uniwersyteckim Centrum Chorób Serca w Zurychu, Freiburgu, Bostonie, Belgradzie.
|
|
Instytut Chorób Serca ma już 5 lat - Wrocławskie Forum Kardiologicznego z nagrodami |
Wrocław, 24 lutego 2024 r.
Instytut Chorób Serca ma już 5 lat - pierwsza edycja Wrocławskiego
Forum Kardiologicznego z nagrodami
Na Wydziale Farmaceutycznym Uniwersytetu Medycznego we Wrocławiu piątek i sobota to był czas Wrocławskiego Forum Kardiologicznego. Podczas dwudniowej konferencji na kilku salach odbywały się wykłady, warsztaty, sesje naukowe. Forum połączono z uroczystością 5-lecia Instytutu Chorób Serca Uniwersytetu Medycznego i Uniwersyteckiego Szpitala Klinicznego. Po raz pierwszy wręczono nagrody „Przyjaciel Instytutu”, które otrzymali - prof. Marek Ziętek - były rektor Uniwersytetu Medycznego we Wrocławiu i dr Piotr Pobrotyn - były dyrektor USK we Wrocławiu
Specjalna nagroda została przyznana jednogłośnie. Jak tłumaczą organizatorzy - „za wkład w budowę jednostki, która ratuje życie nie tylko Dolnoślązaków, ale i mieszkańców najdalszych zakątków Polski”.
- Bez Panów tego Instytutu by nie było - powiedział prof. Piotr Ponikowski, rektor UMW, dyrektor IChS.
Prof. dr hab. Marek Ziętek był rektorem UMW w latach 2012-2019. W drugiej kadencji do grona prorektorów zaprosił prof. Piotra Ponikowskiego, który finalnie zdecydował także o klinicznym powrocie na Uniwersytet Medyczny we Wrocławiu. Podjęta wówczas decyzja o zmianie w uniwersyteckiej kardiologii była określana rewolucyjną.
- Ponad 5 lat temu udało mi się przekonać prof. Piotra Ponikowskiego i prof. Krzysztofa Reczucha, żeby przyszli do naszej Uczelni. Czuję się ojcem chrzestnym tego niezwykłego projektu - mówił prof. Marek Ziętek, nagrodzony tytułem „Przyjaciel Instytutu”.
Dr Piotr Pobrotyn kierował USK przez 15 lat. Jest doktorem nauk medycznych, absolwentem Uniwersytetu Medycznego we Wrocławiu, ukończył studia MBA na Uniwersytecie Ekonomicznym we Wrocławiu w zakresie zarządzania. Gratulując sukcesów, które tworzona pod jego nadzorem jednostka odniosła w tak krótkim czasie, przypomniał, że był to projekt, z którym wiązało się spore ryzyko podjęte i przez ówczesnego rektora, dyrektora, ale też lekarzy, którzy zdecydowali się przejść do Uniwersyteckiego Szpitala Klinicznego.
- Gratuluję tych 5 wspaniałych lat, sukcesu. Bo to ewenement - do tej pory nikomu w ciągu 5 lat nie udało się zbudować takiej potęgi. Dzięki temu Instytutowi Dolnoślązacy dostali coś niesamowitego - leczenie na najwyższym, światowym poziomie - mówi dr Piotr Pobrotyn, drugi z nagrodzonych tytułem „Przyjaciel Instytutu”.
- Bez wspaniałego zespołu to wszystko by się nie wydarzyło. To ludzie z pasją, utalentowani, oddani swojej pracy i pacjentom. Gdzie będzie Instytut za kolejne 5 lat? To będzie integralna część Uczelni. Miejsce, gdzie pacjentom z chorobami serca specjaliści oferują najlepsze, dostępne na świecie metody leczenia, a dla nas lekarzy będzie to przyjazne, rozwojowe miejsce pracy - mówił podczas uroczystej sesji otwierającej Jubileusz, prof. Piotr Ponikowski, rektor UMW.
Wrocławskie Forum Kardiologiczne to niezwykłe wydarzenie kardiologiczne, podczas którego wykłady i sesje prowadzą wybitni specjaliści z zakresu kardiologii. Wśród gości specjalnych jest prof. Janina Stępińska, dyrektor Narodowego Instytutu Kardiologii.
- Gratuluję Instytutowi wysokiej pozycji w Europie. Niezwykłych osiągnięć. To jest centrum innowacji, gdzie niezwykle efektywnie wprowadza się najnowsze osiągnięcia nauki i oferuje pacjentom leczenie na najwyższym poziomie - mówiła podczas Jubileuszowej Gali prof. Janina Stępińska, dyrektor Narodowego Instytutu Kardiologii.
Komitet organizacyjny Forum tworzą prof. Piotr Ponikowski i prof. Krzysztof Reczuch. W sesjach eksperckich bierze udział ponad 300 uczestników.
To pierwsza edycja forum, którą Instytut Chorób Serca zamierza na stałe wpisać w kalendarz spotkań we Wrocławiu. Ogromną popularnością w tej edycji cieszyła się sesja rezydentów, która będzie już stałym elementem spotkań. W czasie forum lekarze z Instytutu Chorób Serca Uniwersyteckiego Szpitala Klinicznego podzielą się najciekawszymi przypadkami ostatnich lat.
Forum to niezwykła okazja, by przypomnieć, że Instytut Chorób Serca - działający w strukturach Uniwersyteckiego Szpitala Klinicznego - powstał 5 lat temu - w lutym 2019 r. To tu wcielono w życie nowatorską koncepcję tzw. centrów doskonałości, według której pacjent, który trafia do szpitala, powinien być jak najszybciej zdiagnozowany, a następnie objęty specjalistyczną skoordynowaną opieką. Od diagnozy, poprzez właściwą terapię aż do rehabilitacji – wszystko w jednym miejscu, z udziałem wielospecjalistycznego konsylium i w jak najkrótszym możliwym czasie.
Rok 2021 był przełomowy dla Instytutu, ale przede wszystkim dla najciężej chorych pacjentów z regionu. Ruszył wtedy program transplantacji serca i mechanicznego wspomagania krążenia. W ten sposób IChS stał się jedynym dolnośląskim ośrodkiem, w którym przeprowadza się obie te procedury.
Zgodę Ministerstwa Zdrowia na wykonywania transplantacji wrocławski ośrodek otrzymał jako szósty kraju, 3 lutego 2021 r. Pierwsza na Dolnym Śląsku transplantacja odbyła się niespełna trzy tygodnie później – 25 lutego 2021 r. Dotychczas przeprowadzono ich 137.
Kontakt dla mediów:
Katarzyna Sudnik
Specjalistka ds. kontaktów z mediami
Dział Marketingu Uniwersytetu Medycznego we Wrocławiu
tel. kom. 501 328 191| e-mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
Tomasz Król
p.o. Rzecznik Prasowy
Biuro Prasowe Uniwersyteckiego Szpitala Klinicznego we Wrocławiu
tel. kom. 662 232 599 | e-mail:
Adres poczty elektronicznej jest chroniony przed robotami spamującymi. W przeglądarce musi być włączona obsługa JavaScript, żeby go zobaczyć.
|
|
16.02.2024 r.
Nowotwory pod lupą - profilaktyka onkologiczna
w Uniwersyteckim Szpitalu Klinicznym we Wrocławiu
Nawet 2100 Dolnoślązaków rocznie dowiaduje się, że w ich ciele rozwija się nowotwór układu pokarmowego. Tak wynika z danych Krajowego Rejestru Nowotworów z 2020 roku, a jak wiadomo chorych wciąż przybywa. Jak najwcześniejsze wykrycie patologicznych zmian zwiększa szanse na pełne wyleczenie, dlatego niezwykle istotne jest korzystanie przez społeczeństwo z profilaktyki antynowotworowej, w tym programów przesiewowych. Wraz z gościem specjalnym - prof. Janem Miodkiem, który wprowadza nas w zagadnienia związane z profilaktyką - eksperci Uniwersyteckiego Szpitala Klinicznego we Wrocławiu wyjaśniają tematykę nowotworów układu pokarmowego oraz realizowanych w USK programów profilaktycznych, w tym najnowszego z nich o nazwie OnkoLupa.
– Nowotwory przewodu pokarmowego są jednymi z najczęstszych nowotworów. To choroby, którym – w myśl słów Hipokratesa, „Lepiej zapobiegać niż leczyć” – można zapobiegać m.in. dzięki programom profilaktycznym, które realizowane są w USK. – podkreślił znaczenie profilaktyki Marcin Drozd, dyrektor Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. – Sam program profilaktyki polegający na wykonywaniu kolonoskopii i gastroskopii świetnie funkcjonuje u nas w szpitalu, a terminy zapisów dla pacjentów są krótsze niż miesiąc.
Pierwszy krok? Rozpoznanie
Jednym z najczęściej występujących nowotworów w Polsce jest rak jelita grubego, zajmując trzecie miejsce pod względem liczby zachorowań wśród mężczyzn i drugie wśród kobiet. Nowotwór ten najczęściej powstaje na tle zmian o charakterze polipa, dlatego ważne jest odpowiednio wcześnie wykonanie kolonoskopii przesiewowej. Badanie to jest dostępne bezpłatnie dla pacjentów, którzy ukończyli 50. rok życia i nie mają objawów ze strony przewodu pokarmowego.
Kolonoskopia pozwala obejrzeć końcowy odcinek przewodu pokarmowego od środka, a także umożliwia usunięcie polipów oraz pobranie wycinka przeznaczonego do dalszej diagnostyki bezpośrednio ze zmian podejrzanych o chorobę nowotworową.
– Wykonanie kolonoskopii i usunięcie polipów zmniejsza ryzyko zachorowania nawet o 90 proc., dlatego warto o siebie zadbać, zanim wystąpi choroba – przekonuje dr hab. Julia Rudno-Rudzińska, zastępca kierownika Kliniki Chirurgii Ogólnej i Chirurgii Onkologicznej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu. – Objawami niepokojącymi, które powinny skłonić do wykonania kolonoskopii są: krwawienie z odbytu, niedokrwistość, zmiana rytmu wypróżnień (np. zaparcia lub biegunki) oraz niezamierzone chudnięcie.
Nie tylko jelito grube
Zgodnie z danymi Krajowego Rejestru Nowotworów z 2020 roku, ograniczonymi obszarowo tylko do Dolnego Śląska, rocznie nawet 2100 mieszkańców regionu słyszy diagnozę nowotworu układu pokarmowego. Ze względu na częstość występowania stosunkowo najwięcej mówi się o raku jelita grubego, ale oprócz niego mieszkańcy naszego regionu chorują na nowotwory przełyku, raka żołądka, trzustki, wątroby, pęcherzyka żółciowego oraz nowotwory jelita cienkiego.
Wczesna diagnostyka nowotworów układu pokarmowego powinna stanowić kluczowy element w strategii zdrowotnej naszego społeczeństwa. Zrozumienie, że wczesne wykrycie patologicznej zmiany może znacząco zwiększyć szanse na pełne wyleczenie, jest fundamentem naszych działań.
– Nowotwory układu pokarmowego na wczesnym etapie zaawansowania nie powodują występowania objawów. Obecność tzw. objawów alarmowych, do których należą m.in. krwawienie z przewodu pokarmowego czy niezamierzony spadek masy ciała, zwykle świadczy o zaawansowanej chorobie, która jest związana z gorszym rokowaniem. Stąd też dąży się do wykrywania nowotworów na wczesnym etapie zaawansowania i stanów przednowotworowych. Wykonuje się tzw. badania przesiewowe, które w przypadku raka jelita grubego mają postać kolonoskopii czy testu na obecność krwi utajonej w kale.
– tłumaczy dr hab. Katarzyna Neubauer, prof. UMW, kierownik Kliniki Gastroenterologii i Hepatologii USK we Wrocławiu. – Wystąpienie niepokojących objawów tj. krwawienie, spadek masy ciała, ból czy zmiana charakteru przewlekłych dolegliwości powinny być wskazaniem do konsultacji lekarza. Lekarz podejmuje decyzję o wykonaniu badań i ich rodzaju.
Kluczem profilaktyka
Specjaliści Uniwersyteckiego Szpitala Klinicznego we Wrocławiu podkreślają wagę edukacji i promowania zdrowego stylu życia jako formy profilaktyki. Zmiany w diecie, w tym ograniczenie spożycia czerwonego mięsa i zwiększenie zawartości błonnika w codziennym menu, mogą znacząco obniżyć ryzyko rozwoju nowotworów układu trawiennego.
Działania te, wsparte przez liczne programy profilaktyczne, mają na celu nie tylko zmniejszenie incydentów nowotworowych, ale również podniesienie ogólnej jakości życia i zdrowia naszego społeczeństwa.
– Warto czasem wgryźć się w etymologię słów. Czasem te pierwotne znaczenia, te pierwotne rdzenie słowne, pozwalają lepiej nam sobie uświadomić o co chodzi. Profilaktyka, gdyby tak zdefiniować profilaktykę słownikowo, to trzeba by powiedzieć, że jest to jakiś zespół środków, zespół działań, który sprzyja zapobieganiu wszelkim chorobom. Ono przyszło do nas bezpośrednio z języka francuskiego, ale jego źródłosłów jest grecki. I właśnie to sięgnięcie do tego źródłosłowu greckiego jest bardzo ważne. Profilaxis, czyli to słowo matka, po grecku to tyle co ostrożność – tłumaczył znaczenie słowa profilaktyka prof. Jan Miodek. – A co to znaczy być ostrożnym? To znaczy być rozważnym, być przewidującym. Uprzedzić, wyprzedzić. Zatem nasze profilaktyczne działania sprawdzające zmierzają ku czemu? Zmierzają ku temu, aby to paskudztwo, które tam chce się nam w naszym wnętrzu zalęgnąć, żeby je uprzedzić, żeby wygrać z nim. I to jest sens badań profilaktycznych.
W Uniwersyteckim Szpitalu Klinicznym we Wrocławiu już od kilku lat prowadzony jest program wczesnego wykrywania raka jelita grubego.
– Badanie kolonoskopowe realizowane w ramach akcji przesiewowej naprawdę ratuje życie. Wykonanie takiego badania jest bezpłatne, pozwala na szybką ocenę stanu jelit pacjenta i nie stanowi nadmiernego obciążenia jego organizmu. Do udziału w programie wczesnego wykrywania raka jelita grubego zapraszamy osoby w wieku 50-65 lat, które nie miały wykonywanej kolonoskopii w ciągu ostatnich 10 lat. Jednocześnie informujemy, że osoby w przedziale wiekowym 40-65 lat, u których w historii najbliższej rodziny pojawiły się przypadki zachorowania na nowotwór jelita grubego, również mogą wziąć udział w prowadzonej przez nas akcji – przedstawił założenia programu przesiewowego
dr n. med. Jarosław Wierzbicki, kierownik Pracowni Endoskopowej USK we Wrocławiu. – Do zgłoszenia się do nas powinny zmobilizować nas w szczególności objawy takie jak krwawienie z dolnego odcinka przewodu pokarmowego, uporczywe zaparcia, biegunki, ołówkowate stolce oraz niedokrwistość.
Czekamy na Państwa pod dedykowanym numerem 885 853 045.
Robot, nie rak – nowoczesne metody leczenia
Choroby onkologiczne związane z układem pokarmowym stanowią coraz poważniejsze wyzwanie zdrowotne w Polsce. W ostatnich dekadach obserwuje się wzrost zachorowalności zarówno u osób starszych, jak i młodszych. Operacje raka jelita grubego mogą być wykonywane przy zastosowaniu kilku technik, których wybór jest dostosowany do indywidualnych potrzeb leczniczych danego pacjenta. Wspomniane metody zabiegowe to chronologicznie metoda otwarta, metoda laparoskopowa, a obecny trend w chirurgii skupia się na wykorzystaniu zaawansowanych technologii małoinwazyjnych np. takich jak system robotyczny da Vinci.
– Przez ostatnich 10–20 lat obserwujemy wyraźne zwiększenie zachorowalności na raka jelita grubego, zarówno u ludzi starszych, jak i u młodszych osób. Do tej pory w przypadku operacji jelita grubego najczęściej stosowaną metodą, praktycznie w 80 proc., była metoda laparoskopowa, a wcześniej także metoda otwarta. Równoległy rozwój chirurgii robotycznej sprawia, że jest ona wykorzystywana do zabiegów urologicznych, ginekologicznych, otolaryngologicznych ale również ma szerokie zastosowanie w chirurgii raka jelita grubego, dlatego dołączamy do światowego trendu – mówił prof. dr hab. Wojciech Kielan, kierownik Kliniki Chirurgii Ogólnej i Chirurgii Onkologicznej USK we Wrocławiu.
Operatorzy zwracają uwagę na precyzję, delikatność i pole widzenia systemu da Vinci, które jest prezentowane w trzech wymiarach i 16-krotnym powiększeniu. Pacjenci operowani z użyciem tej technologii mogą opuścić szpital i wrócić do domu już w ciągu 48-72 godzin od wykonania zabiegu.
Zaawansowany system robotyczny da Vinci został wprowadzony do USK we Wrocławiu w lipcu 2023 r. W związku z wprowadzoną w Polsce refundacją operacji robotycznych w leczeniu raka prostaty początkowo wykorzystywany w operacjach uroonkologicznych, teraz jego zastosowanie rozszerzone zostało na pacjentów Kliniki Chirurgii Ogólnej i Chirurgii Onkologicznej, którzy mierzą się z rakiem jelita grubego. Właśnie wykonano 10 zabieg.
Onkolupa – nowotwory jelita grubego pod lupą
By ułatwić pacjentom dostęp do informacji nt. profilaktyki nowotworów oraz nowoczesnych metod ich leczenia, zespół specjalistów z Kliniki Chirurgii Ogólnej i Chirurgii Onkologicznej naszego szpitala przygotował cykl spotkań online pod nazwą „OnkoLupa”. Webinary te to przestrzeń, w której można zdobyć wartościową wiedzę bezpośrednio od lekarzy zajmujących się leczeniem nowotworów układu pokarmowego.
Najbliższe spotkanie z udziałem gościa specjalnego – prof. Jana Miodka, już 22 lutego 2024 roku o 19:00. Podczas spotkania eksperci opowiedzą o programie profilaktycznym i odpowiedzą na pytanie - kto, jak i w jakim wieku powinien zgłosić się do programu? Poruszony zostanie również temat obciążeń genetycznych dotyczących raka jelita grubego. W szczególności kto powinien zrobić sobie badania genetyczne oraz czym różnią się od badań genetycznych samego nowotworu.
|
|
Światowy Dzień Walki z Rakiem |
|
04.02.2024 r.
4 lutego obchodzimy Światowy Dzień Walki z Rakiem.
W tym dniu skupiamy się na podnoszeniu świadomości na temat raka, jego profilaktyki, diagnostyki i leczenia. To doskonała okazja, aby zrozumieć, jak ważne jest wczesne wykrywanie nowotworów oraz jakie metody są dostępne w walce z tą chorobą.
Specjaliści Uniwersyteckiego Szpitala klinicznego są gotowi podzielić się swoją wiedzą i doświadczeniem w pełnym zakresie zagadnień związanych z onkologią, włączając w to:*
• nowotwory piersi, na samym Dolnym Śląsku diagnozuje się co roku blisko 2000 przypadków (wliczając rak sutka),
• białaczki, blisko 2400 diagnozowanych przypadków,
• czerniaki, blisko 300 zachorowań,
• nowotwory skóry (bez czerniaków), blisko 1000 przypadków,
• nowotwory otolaryngologiczne, blisko 500 przypadków, z których aż 69% to zachorowania wśród mężczyzn,
• nowotwory układu trawiennego, około 2100 zachorowań, z niewielką przewagą zachorowań w przypadku mężczyzn
(włączając w to 361 przypadków nowotworów trzustki),
• nowotwory ginekologiczne, prawie 1000 zachorowań,
• nowotwory męskie, prawie 1900 przypadków zachorowań.
* dane statystyczne z 2020 roku na podstawie Krajowego Rejestru Nowotworów, ograniczone obszarowo do Dolnego Śląska
Jako szpital zaprosiliśmy media do rozmów z naszymi ekspertami, którzy pomogli dziennikarzom przygotować wartościowe materiały.
- Najczęstszym nowotworem jest rak jelita grubego – tłumaczy dr Radosław Kempiński z Kliniki Gastroenterologii i Hepatologii we Wrocławiu. Warto się badać. Objawy się dosyć późne i podstępne, a pierwszym z nich może być krwawienie z jelita grubego. Badania, które wykonuje się w celu diagnostyki to kolonoskopia wykonana w odpowiednim wieku lub test na obecność krwi utajonej w kale. Profilaktykę kolonoskopową zaczynamy zazwyczaj po 50-tym roku życia, chyba że w rodzinie występuje rak jelita grubego, wtedy powinniśmy zacząć badać się znacznie wcześniej. Standardowe badania wykonujemy co 10 lat. W przypadku pojawienia się przypadku w wywiadzie rodzinnym, co 5 lat. Zależy to od tego, co znajdziemy w wynikach pacjentów. Jeśli są polipy, to muszą być one usunięte i nałożony nadzór endoskopowy. Jeśli nie znajdziemy nic, to racjonalnym momentem jest kolejne 10 lat. Jeśli chodzi o młode osoby, to muszą one obserwować swój organizm, zwracać uwagę na obecność krwi w stolcu, krwawienia z odbytu, niepokojących objawów utraty masy ciała czy stany podgorączkowe i wziąć pod uwagę swoją rodzinę – zmiany u najbliższych członków rodziny. W razie wątpliwości skontaktować się z lekarzem, bo on ukierunkuje diagnostykę. Badań endoskopowych nie należy się bać.
Wspólnie możemy działać, aby zwiększyć świadomość i wsparcie dla osób zmagających się z rakiem. Pamiętajmy, że każdy ma wpływ na walkę z tą chorobą.
– Ważna jest profilaktyka i na tym nam zależy. Leczenie to już jest konsekwencja występowania nowotworu, a nam zależy na tym, aby tego nowotworu nie było, stąd też taka liczba programów profilaktycznych. Ważne jest to, aby zmienić swój styl życia, który uwarunkowuje mniejsze ryzyko występowania tego nowotworu, a przede wszystkim występowania polipów, które są stanem przednowotworowym. Styl życia nie powinien być jedynie siedzący i powinniśmy zadbać o dobre odżywianie się. Nasza dieta musi być bogata w błonnik rozpuszczalny i nierozpuszczalny, różnego rodzaju otręby. Dodatkową rzeczą jest unikanie mięsa czerwonego do 2-3 razy w tygodniu w mniejszych ilościach, co może nas uchronić przed ryzykiem występowania raka. Są takie osoby, które mają predyspozycje genetycznie i są narażone na zachorowanie mimo prowadzenia względnie zdrowego trybu życia, co tym bardziej nie zwalnia nas z profilaktyki - tłumaczy dr Małgorzata Reszczyńska, lekarz i starszy asystent w Klinice Gastroenterologii i Hepatologii we Wrocławiu.
Światowy Dzień Raka to okazja, aby wyrazić solidarność z osobami dotkniętymi chorobą nowotworową, a także podnieść świadomość na temat profilaktyki i leczenia. Rak to nie wojna, to etap życia, który można pokonać. Dlatego ważne jest, aby dbać o zdrowy styl życia, regularnie wykonywać badania i nie bać się diagnozy.
Przykładem jest pacjent Pan Jan, który podzielił się z nami swoją historią.
– Zaczęło się 20 lat temu, gdy poszedłem na badania profilaktyczne. Wtedy to znajoma namówiła mnie, żeby się zbadać i całe szczęście, bo wtedy okazało się, że jestem zagrożony. Trzy razy miałem usuwane polipy. Polipy mogą przekształcić się w nowotwór, więc badam się regularnie, aby uniknąć choroby. Dzięki temu, że badam się regularnie, nie mam poważniejszych powikłań. Mam obecnie 77 lat i czuje się dobrze. Badania są bardzo proste. Trzeba zgłosić się do szpitala, umówić się na termin. Badania przechodziłem w znieczuleniu i nie są to badania bolesne.
W dniu Światowego Dnia Walki z Rakiem zachęcamy do:
• regularnych badań i wizyt kontrolnych u lekarza, które mogą pomóc we wczesnym wykryciu raka.
• zdrowego stylu życia, tj. unikania palenia papierosów, ograniczenie spożycia alkoholu, wprowadzenia zdrowej diety i regularnej aktywności fizycznej mogącej zmniejszyć ryzyko zachorowania na raka.
• wsparcia chorych, którzy mogą potrzebować wsparcia emocjonalnego i fizycznego.
Pamiętajmy, że walka z rakiem wymaga zaangażowania całego społeczeństwa.
Razem możemy przeciwdziałać tej chorobie i pomóc osobom dotkniętym rakiem.

|
|
02.02.2024 r.
Wybór dokonany.
W kadencji 2024-2028 rektorem Uniwersytetu Medycznego
we Wrocławiu będzie ponownie prof. Piotr Ponikowski.
Był jedynym kandydatem.
W czasie pierwszej kadencji elekta Uniwersytet Medyczny we Wrocławiu awansował w międzynarodowych rankingach, będąc najwyżej notowaną polską uczelnią medyczną. Była to kadencja pełna wyzwań – prof. Ponikowski zarządzał w czasie pandemii, kryzysu na Ukrainie i problemów ekonomicznych. W tym czasie z wrocławskiej uczelni popłynął impuls do dyskusji o jakości kształcenia w zawodach medycznych, z powodzeniem zrealizowany został także projekt utworzenia filii w Wałbrzychu – wniosek jako jeden z nielicznych uzyskał pozytywną opinię Polskiej Komisji Akredytacyjnej. W ostatniej ewaluacji Uniwersytet Medyczny we Wrocławiu uzyskał ocenę A we wszystkich zgłoszonych do oceny dyscyplinach. Systematycznie rozwijał też bazę kliniczną – uruchamiając w Uniwersyteckim Szpitalu Klinicznym Centrum Robotyczne i pozyskując blisko pół miliarda złotych na inwestycję w Centrum Pediatrii i Centrum Hematoonkologii Dorosłych.
– Jakimi słowami chciałbym opisać naszą uczelnię i nasz szpital w perspektywie najbliższych lat? Jako miejsce, które stwarza możliwości rozwoju, inspiruje, jednocześnie działa sprawnie, przyjaźnie i daje nam wszystkim poczucie bezpieczeństwa – podkreślał prof. Piotr Ponikowski w swojej prezentacji wyborczej. Dużo mówił o innowacjach a także inwestycjach zapowiadając powstanie Centrum Dydaktyki Klinicznej przy ul. Borowskiej czy Centrum Egzaminów Medycznych w tak zwanym starym kampusie. Zwrócił także uwagę na konieczność modyfikacji strategii Uniwersyteckiego Szpitala Klinicznego, by jeszcze lepiej odpowiadała na kluczowe wyzwania systemu ochrony zdrowia.
2 lutego elektorzy poparli przedstawiony program przyznając rektorowi mocny mandat zaufania.
Prof. Piotr Ponikowski jest absolwentem Uniwersytetu Medycznego we Wrocławiu, był senatorem i Prorektorem ds. nauki swojej Alma Mater. Stworzył w strukturach Uniwersyteckiego Szpitala Klinicznego Instytut Chorób Serca, którego jest dyrektorem. W ciągu dwóch lat jednostka stała się jednym z kluczowych ośrodków transplantacji serca w Polsce. To uznany na całym świecie kardiolog, były prezes Polskiego Towarzystwa Kardiologicznego, od wielu lat jeden z najczęściej cytowanych naukowców świata. W wolnym czasie biega, wśród jego sportowych marzeń czołowe miejsce zajmuje korona maratonów świata.
źródło: UMW / Fot. Tomasz Walów |
|