|
Ból to problem interdyscyplinarny |
Ból to problem interdyscyplinarny
Ponad 200 specjalistów weźmie udział w międzynarodowej konferencji naukowo-szkoleniowej „Integracyjna Medycyna Bólu”, która odbędzie się 8-9 kwietnia we Wrocławiu pod patronatem naukowym Katedry i Kliniki Anestezjologii i Intensywnej Terapii Uniwersytetu Medycznego we Wrocławiu. Wśród uczestników znajdą się nie tylko członkowie zarządu Polskiego Towarzystwa Badania Bólu oraz anestezjolodzy, którzy najczęściej zajmują się leczeniem bólu, ale też lekarze innych medycznych specjalizacji: m.in. ortopedzi, neurolodzy, lekarze rodzinni. Ból jest bowiem problemem wielodyscyplinarnym, a jego prawidłowe leczenie często wymaga współpracy specjalistów różnych dziedzin.
Jedna z sesji będzie dotyczyła bólów krzyża, a temat nie jest przypadkowy:
– Podczas konferencji będziemy omawiać wiodące tematy dotyczące leczenia bólu, a do takich właśnie należą bóle krzyża – mówi prof. Andrzej Kübler z komitetu organizacyjnego i naukowego konferencji, koordynator Centrum Leczenia Bólu i Opieki Paliatywnej Uniwersyteckiego Szpitala Klinicznego we Wrocławiu i członek zarządu Polskiego Towarzystwa Badania Bólu. – Obok bólów głowy to najczęstszy powód zgłaszania się do lekarzy pacjentów z powodu fizycznego cierpienia. Ból przewlekły dotyka nawet 1/3 populacji w Europie, a jednocześnie w dużej mierze nie jest właściwie leczony – o ile w ogóle jest leczony, ponieważ wielu cierpiących nie otrzymuje żadnej specjalistycznej pomocy. Z tego powodu pacjenci zbyt często uciekają się do samoleczenia, zwykle związanego z nadużywaniem środków przeciwbólowych lub też odwiedzają różnych lekarzy, którzy niezależnie od siebie przepisują im leki. Wśród „rekordzistów” Poradni Leczenia Bólu USK mamy osoby, zażywające jednocześnie 20-30 tego rodzaju środków. Takie postepowanie nie tylko nie jest skuteczne, ale ponadto powoduje liczne skutki uboczne, katastrofalne dla zdrowia.
Specjaliści leczenia bólu od lat walczą o to, by ból przewlekły, który potrafi dosłownie niszczyć życie człowieka, był traktowany, jako odrębna choroba i leczony w sposób zintegrowany. Współczesna medycyna dysponuje bowiem wieloma narzędziami, dzięki którym można skutecznie uśmierzać ból. To nie tylko leki, ale także m.in. fizjoterapia czy psychoterapia, które wciąż pozostają niewykorzystywane w odpowiednim stopniu.
Czy niewłaściwe leczenie bólu jest polską „specjalnością” i jak wypadamy pod tym względem na tle innych krajów? Odpowiedzi na te pytania będzie można zapewne znaleźć podczas wyjątkowej sesji, na której spotkają się specjaliści z Polski i Niemiec, by porównać systemy działające w obu krajach.
– Ciekawostką jest fakt, że wszyscy nasi goście z Niemiec są z pochodzenia Polakami i urodzili się we Wrocławiu. Ta sesja będzie prowadzona w języku polskim – dodaje prof. Andrzej Kübler.
Więcej informacji o konferencji:
https://imb2022.econgress.pl


|
|
Informacja prasowa 15.03.2022
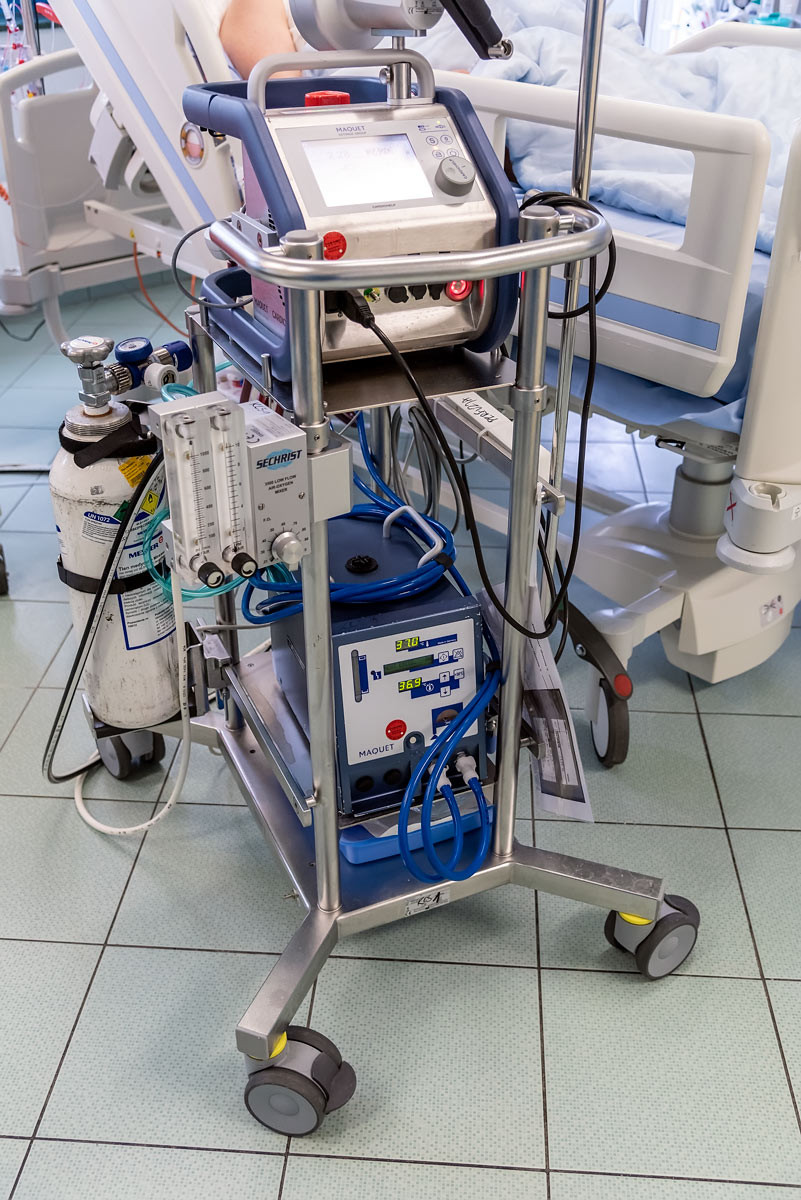
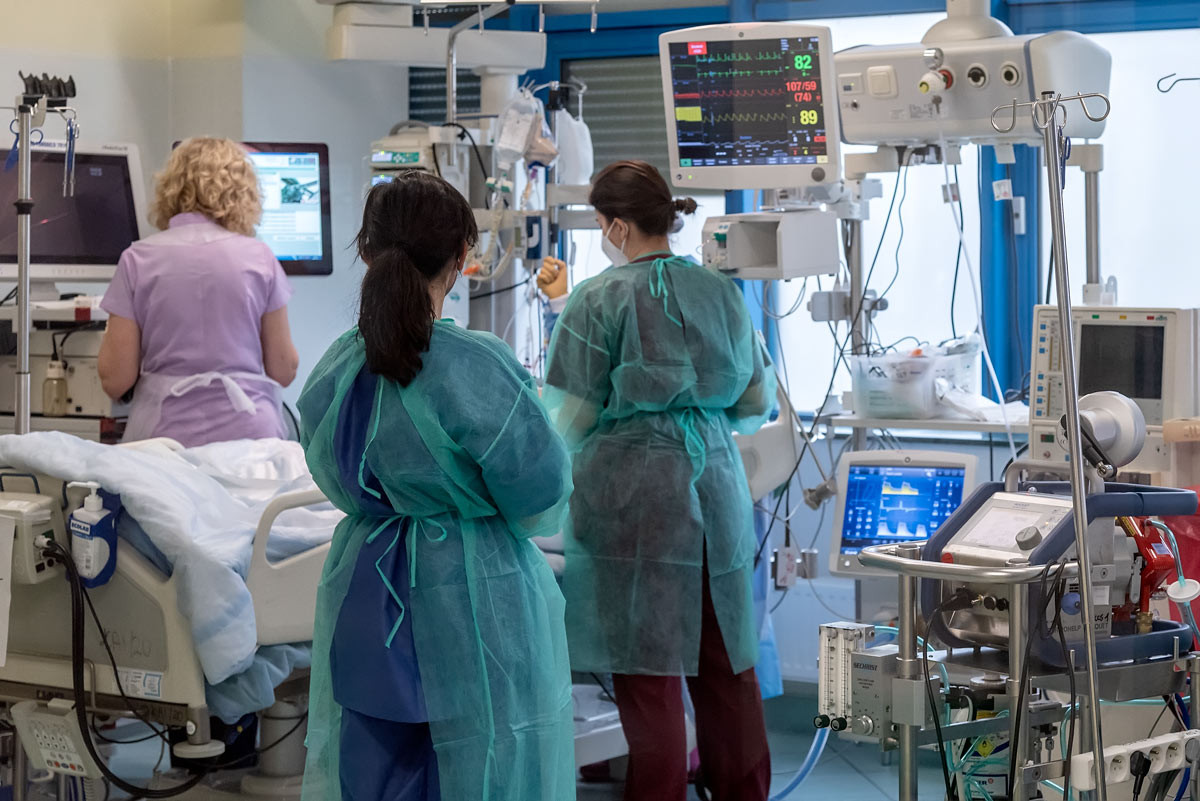
ECMO uratowało dziesiątki chorych na COVID-19
Ponad 40 pacjentów z COVID-19 zostało poddanych terapii ECMO w Klinice Anestezjologii i Intensywnej Terapii Uniwersyteckiego Szpitala Klinicznego we Wrocławiu w czasie III i IV fali pandemii. Choć samo ECMO nie leczy, jego stosowanie obarczone jest dużym ryzykiem powikłań i wysoką śmiertelnością, to jednak pozwoliło uratować wiele ludzkich istnień. Szef kliniki prof. Waldemar Goździk nie ma wątpliwości: pacjenci, którzy wyzdrowieli dzięki ECMO, bez tej procedury nie mieliby najmniejszych szans na przeżycie.
Jeszcze kilka lat temu pozaustrojowe utlenowanie krwi (ECMO) było stosowane w Polsce dość rzadko. W kardiochirurgii wykorzystywano je do wspomagania krążenia (ECMO żylno-tętnicze), a w leczeniu ostrej niewydolności oddechowej, np. w przypadku grypy (ECMO żylno-żylne). Dopiero pandemia COVID-19 spowodowała prawdziwy boom na tę metodę.
– Szerzej zaczęliśmy korzystać z ECMO podczas pandemii grypy AH1N1, ale i wówczas były to pojedyncze przypadki pacjentów z ciężką niewydolnością oddechową – mówi prof. Waldemar Goździk. – W USK długo wystarczało nam jedno urządzenie dla pacjentów kardiochirurgicznych. W czasie pandemii COVID-19 zdarzało się, że jednocześnie pracowało 7 takich aparatów – 5 naszych i 2 pożyczone z innych ośrodków. Infekcja SARS-CoV-2 powodowała u wielu osób tak ciężką niewydolność oddechową, że ECMO stało się jedyną szansą na ich uratowanie, gdy wyczerpano wszelkie inne możliwości leczenia.
W tym kontekście ECMO jest właściwie terapią ostatniej szansy. Sama metoda nie leczy, ale zastępując na jakiś czas pracę niewydolnych płuc lub serca, daje czas, konieczny na ich leczenie i regenerację. W przypadku pacjentów covidowych, których płuca są często niemal doszczętnie zniszczone, trwa to czasem wiele tygodni. A im dłuższa terapia, tym większe ryzyko powikłań. Ich lista jest długa: od wszelkiego rodzaju zakażeń, poprzez powikłania krwotoczne, po narządowe. Kiedy nieświadomy pacjent leży wiele dni podłączony do urządzenia, które wypompowuje z jego organizmu 5 l krwi na minutę, jego życie nie zależy wyłącznie od techniki. Kluczowa jest praca lekarzy oraz pielęgniarek, i to wielu specjalności. Poza anestezjologami, którzy czuwają nad pacjentem nieustannie, konieczne jest wsparcie radiologów, neuroradiologów, torakochirurgów, chirurgów naczyniowych, a nawet położników, gdy pacjentką jest ciężarna, jak to miało miejsce kilkakrotnie w USK.
– Nie wszystkich, niestety, udaje się uratować, pomimo użycia ECMO – przyznaje szef kliniki. – Przeżywalność pacjentów na ECMO w naszym szpitalu wynosi ok. 50 proc. i jest to bardzo doby wynik, porównywalny z wynikami leczenia w najlepszych ośrodkach na świecie.
Ponieważ terapia ECMO jest inwazyjna i ryzykowna, kryteria kwalifikacji pacjentów muszą być precyzyjnie określone. Nie każdego można podłączać do urządzenia. Wskazania i wykluczenia są ściśle zdefiniowane i określają warunki, które dają pacjentowi największą szansę na przeżycie tej bardzo trudnej terapii. Szanse takie niweczy na przykład wcześniejsza długotrwała wentylacja mechaniczna czy nawet wielodniowa terapia wysokoprzepływowa z użyciem bardzo wysokich stężeń tlenu.
– Kolosalne znaczenie ma waga pacjenta – dodaje prof. Waldemar Goździk. – Duża otyłość dyskwalifikuje do tej terapii, ponieważ nie jesteśmy w stanie z pomocą ECMO uzyskać przepływów krwi, gwarantujących zabezpieczenie bieżących potrzeb metabolicznych chorego. Kierujemy się też kryterium wieku, określając górną granicę na 60 lat. Większość pacjentów, u których zastosowaliśmy ECMO w naszej klinice, była w wieku 30-55 lat. Najstarsze osoby miały 60 lat, najmłodsze ok. 20. Łączyło ich coś jeszcze: bez wyjątków byli to pacjenci niezaszczepieni przeciwko COVID-19. To kolejny dowód na to, jak skutecznie szczepienie zabezpiecza przed najcięższym przebiegiem choroby. W całej grupie leczonych u nas pacjentów, których było ponad 200, tylko pojedyncze przypadki osób, trafiły do nas ze skrajną niewydolnością płuc pomimo szczepienia. Wszyscy ci pacjenci mieli poza zakażeniem Sars-CoV-2 bardzo poważne schorzenia towarzyszące, głównie onkologiczne i hematologiczne.
|
|
|
Po pierwsze ratować, po drugie organizować przyszłość |
Po pierwsze ratować, po drugie organizować przyszłość
Leczenie wojennych uchodźców z Ukrainy, w tym chorych onkologicznie dzieci; pomoc medyczna w miejscach, do których przybywają; organizowanie zbiorek na rzecz szpitali bombardowanych miast, w których brakuje już dosłownie wszystkiego; inicjatywa medyków sądowych, którzy chcą dokumentować zbrodnie wojenne; prace nad opracowaniem kalendarza szczepień dla ukraińskich dzieci, by mogły bezpiecznie chodzić do polskiej szkół, żłobków i przedszkoli. To tylko kilka przykładów akcji pomocy Ukrainie, organizowanych przez Uniwersytet Medyczny i Uniwersytecki Szpital Kliniczny we Wrocławiu, które zareagowały natychmiast po ataku Rosji na naszego sąsiada.
– Najważniejsze, żeby pomoc, którą kierujemy do uchodźców, była świadoma, dobrze przemyślana i zorganizowana. Pomagajmy mądrze, by nie zmarnować ogromnego potencjału dobrej energii, która ujawniła się w ostatnich dniach. Ta sytuacja nie skończy się za chwilę, musimy mieć tego świadomość – mówi rektor UMW prof. Piotr Ponikowski. – Niech każdy robi to, na czym najlepiej się zna. My znamy się na opiece zdrowotnej i na tym się koncentrujemy.
Już w pierwszym dniu rosyjskiej agresji na Ukrainę Poradnia Zdrowia Psychicznego USK we Wrocławiu uruchomiła konsultacje dla obywateli Ukrainy potrzebujących wsparcia psychiatry w swoim języku. Rektor UMW powołał zespół ds. koordynacji pomocy Ukraińcom ze strony UMW i USK. Jego szefem został prof. Tomasz Zatoński.
– W całym swoim dorosłym życiu nie sądziłem, że kiedykolwiek doczekam sytuacji tak tragicznej, a jednocześnie wymagającej tak zorganizowanego działania – przyznaje prof. Tomasz Zatoński. – To nie tylko doraźne działania, tak oczywiste, jak ratowanie ludzkiego życia. Trzeba też przewidywać problemy, jakie pojawią się w najbliższej przyszłości w związku z tą gigantyczną falą wojennych uchodźców, z których część u nas zostanie. Jesteśmy w stałym kontakcie z wojewodą, marszałkiem województwa i prezydentem Wrocławia.
Uniwersytecki Szpital Kliniczny we Wrocławiu jest jednym z ośrodków wyznaczonych przez rząd do zaopatrzenia medycznego ofiar wojny. Od jej wybuchu na SOR USK codziennie zgłasza się po kilkadziesiąt osób, które uciekły z Ukrainy i potrzebują medycznej pomocy. Część z nich trafia na szpitalne oddziały. Na razie nie są to ranni, ale widząc bestialskie ataki rosyjskiego wojska na zwykłych ludzi, trzeba się liczyć z tym, że to tylko kwestia czasu. W pierwszych dniach marca ośmioro najciężej chorych onkologicznie dzieci z Ukrainy przyjęła Klinika Transplantacji Szpiku, Onkologii i Hematologii Dziecięcej USK we Wrocławiu. Niektóre wymagają przeszczepów komórek krwiotwórczych szpiku, inne kontynuacji leczenia onkologicznego. Takich dzieci zapewne będzie jeszcze wiele. Lekarze USK niosą pomoc medyczną ofiarom wojny także w innych miejscach, m.in. w akademiku przy ul. Wittiga we Wrocławiu, gdzie znaleźli schronienie uchodźcy. Wśród nich jest kilkudziesięcioro dzieci. Do bezinteresownej pomocy zgłosiło się 30 stażystów. Wśród nich są osoby z Ukrainy, co ułatwia porozumiewanie się z pacjentami w ich ojczystym języku.
Szpital rozpoczął także podawanie szczepionek przeciw Covid-19 osobom narodowości ukraińskiej dzieciom i dorosłym – zarówno w swoich punktach szczepień, jak i w Szczepciobusie. Nie muszą one wcześniej się rejestrować, a kwestionariusz wstępnego wywiadu dostępny jest w języku ukraińskim.
– Problem szczepień, nie tylko przeciwko COVID-19, jest także bardzo ważny w kontekście przyszłości – dodaje prof. Tomasz Zatoński. – Prace nad opracowaniem kalendarza szczepień dla ukraińskich dzieci, których rodzice zdecydują się zostać w Polsce, rozpoczął już zespół prof. Leszka Szenborna, kierownika Katedry i Kliniki Pediatrii i Chorób Infekcyjnych UMW i USK.
USK uruchomił zbiórkę dla ukraińskich lecznic za pośrednictwem platformy Się Pomaga oraz Fundacji DOLFROZ. Informacje o tym, czego potrzebują lekarze z ukraińskich szpitali, docierają do UMW i USK za pośrednictwem pracowników pochodzących z Ukrainy. Pomoc trafi dla konkretnych lecznic. Za zebrane pieniądze kupione zostaną niezbędne rzeczy do ratowania życia pacjentów i zostanie zorganizowany transport. Pomoc dotrze też do rodzin pracowników szpitala i uczelni pochodzących z Ukrainy, którzy uciekają ze swojego kraju najczęściej tylko z podręcznym bagażem. Liczy się każda wpłata!
https://www.siepomaga.pl/usk-pomaga-ukrainie
lub
przelew na subkonto w Dolnośląskiej Fundacji Rozwoju Ochrony Zdrowia
nr 79 1240 1994 1111 0010 1861 8795 - koniecznie z dopiskiem: „darowizna na cele ochrony zdrowia – USK pomaga Ukrainie”.


|
|
Oni ratują życie – my pomóżmy im. USK we Wrocławiu wspiera szpitale na Ukrainie |
Oni ratują życie – my pomóżmy im. USK we Wrocławiu wspiera szpitale na Ukrainie
Środki opatrunkowe, leki przeciwbólowe, wenflony, gips, szwy chirurgiczne, rurki intubacyjne, koce ratownicze – to tylko niektóre rzeczy z długiej listy potrzeb ukraińskich szpitali, które wciąż działają w warunkach wojny. Personel medyczny nie opuścił pacjentów i stara się ratować ludzkie życie. Jest to coraz trudniejsze, a w niektórych oblężonych i bombardowanych miastach graniczy wręcz z cudem.
Każdy alarm przeciwlotniczy oznacza ewakuację – najczęściej do piwnic, które stały się schronami. Najciężej chorym pacjentom, którzy nie są w stanie przemieszczać się między piętrami, w podziemiach szpitalnych organizuje się szpitalne łóżka na stałe. Ofiar wojny jest coraz więcej. Przybywa osób z ranami postrzałowymi, ranionych odłamkami, poparzonych, wymagających pilnych zabiegów lub chociaż uśmierzenia bólu.
W szpitalach na Ukrainie brakuje dosłownie wszystkiego, także żywności i wody. Dramatyczne relacje lekarzy z Kijowa, Tarnopola i wielu innych miejsc docierają do naszych pracowników bezpośrednio od kolegów, poznanych w zupełnie innych czasach, gdy świat wydawał się normalny. Podczas konferencji naukowych, w czasie wymian studenckich, towarzyskich spotkań. W jednej chwili rosyjska inwazja zamieniła ten świat w gruzy. Jedyne, co możemy zrobić, to pomagać. Wiemy, czego potrzebują lekarze z ukraińskich szpitali, ponieważ na bieżąco informują nas o swoich najpilniejszych potrzebach każdego dnia. Pomoc trafi dla konkretnych lecznic, z którymi mamy kontakt. Za zebrane pieniądze kupimy niezbędne rzeczy do ratowania życia pacjentów i zorganizujemy transport. Pomagamy też rodzinom naszych pracowników pochodzących z Ukrainy, którzy uciekają ze swojego kraju najczęściej tylko z podręcznym bagażem. Liczy się każda wpłata.
Pieniądze można przesłać na nasze subkonto w Dolnośląskiej Fundacji Rozwoju Ochrony Zdrowia
nr 79 1240 1994 1111 0010 1861 8795 - koniecznie z dopiskiem: „darowizna na cele ochrony zdrowia – USK pomaga Ukrainie”.
|
|